
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
hamartoma
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 29.06.2025
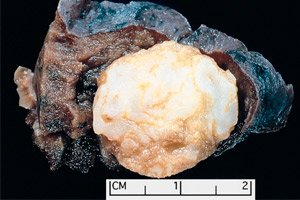
Medicīnā audzējam līdzīgs veidojums, kas lokalizēts jebkurā anatomiskā rajonā un rodas labdabīgu audu patoloģiskas augšanas rezultātā, tiek definēts kā hamartoma (no grieķu valodas hamartia — kļūda, defekts). [ 1 ]
Epidemioloģija
Statistiski hamartomas veido 1,2% no labdabīgajiem audzējiem. Plaušu hamartomu izplatība tiek lēsta aptuveni 0,25% no kopējā populācijas skaita un veido līdz 8% no visiem plaušu audzējiem. Lielākā daļa plaušu hamartomu tiek diagnosticētas nejauši pacientiem vecumā no 40 līdz 70 gadiem, bet pediatriskajā praksē tās ir ļoti reti sastopamas.
Kopumā lielākā daļa hamartomu tiek diagnosticētas vīriešiem, lai gan nierēs tās biežāk sastopamas sievietēm un tiek identificētas pusmūža vecumā.
Apmēram 5% labdabīgu krūts audzēju ir hamartomas, un tās visbiežāk skar sievietes, kas vecākas par 35 gadiem.
80–90 % smadzeņu hamartomatozo bojājumu un vairāk nekā 50 % sirds hamartomu ir saistītas ar tuberozo sklerozi.
Cēloņi hamartomas
Gamartomas pieder pie iedzimtām anomālijām un ir labdabīgi veidojumi, kas veidojas no mezenhimāliem audiem, kuru izcelsme ir dīgļlapās. To rašanās cēloņi ir saistīti ar nekontrolētu citoloģiski normālu audu (saistaudu, gludo muskuļu, tauku vai skrimšļu) šūnu dalīšanos, kas raksturīga konkrētai anatomiskai vietai, un to fokālo pārmērīgu augšanu gandrīz jebkura orgāna vai anatomiskās struktūras embriogenēzes laikā.
Vairāku hamartomu rašanos vienam pacientam bieži sauc par hamartomatozi vai pleiotropisku hamartomu.
Šie audzēji var rasties sporādiski vai noteiktu autosomāli dominējošu iedzimtu slimību, kā arī ģenētiski noteiktu sindromu klātbūtnē.
Daudzos gadījumos hamartomas veidojas, kad neilgi pēc dzimšanas izpaužas reta ģenētiska multisistēmiska slimība — tuberozā skleroze — vai Reklinghauzena ģimenes slimības — 1. tipa neirofibromatozes — gadījumā. [2 ]
Riska faktori
Galvenie hamartomas veidošanās riska faktori ir tā saukto hamartomatozās polipozes ģenētisko sindromu klātbūtne pacientu vēsturē, tostarp:
- Vairāku hamartomas sindroms - Kaudena sindroms, kurā veidojas vairākas ekto-, ento- un mezodermāla izcelsmes hamartomas, tiek novērotas kuņģa-zarnu trakta polipoze un gļotādas izpausmes;
- Peutz-Jeghers-Turen sindroms (kam raksturīga labdabīgu hamartomatozu polipu attīstība kuņģa-zarnu traktā);
- Proteusa sindroms;
- Veila sindroms - resnās zarnas juvenīlā polipoze;
- Bannajana-Railija-Ruvalkabas sindroms, kas, tāpat kā Kaudena sindroms, rada vairākas zarnu hamartomas (hamartomatozus polipus);
- Kārnija-Stratakisa sindroms un Kārnija komplekss.
Turklāt hamartomas veidojas pacientiem ar iedzimtu Vatsona sindromu un sporādiski sastopama vai iedzimta Pallister-Hall sindroma gadījumos ar hipotalāma hamartomu un polidaktīliju.
Pathogenesis
Dīgļu audu pastiprinātas proliferācijas mehānisms ar audzējam līdzīgu malformāciju veidošanos dažādos orgānos ir izskaidrojams ar hromosomu aberācijām un gēnu mutācijām, kas var rasties spontāni vai tikt mantotas.
Tuberozās sklerozes gadījumā ir identificētas mutācijas TSC1 vai TSC2 gēnos – audzēja nomācējos, kas novērš un kavē pārmērīgu proliferāciju – pārāk strauju vai nekontrolētu šūnu augšanu un dalīšanos. Savukārt 1. tipa neirofibromatozes un Vatsona sindroma gadījumā – mitohondriju audzēja nomācošā gēna NF1 germinālās līnijas mutācijas.
Hamartomas audzēja sindromā, kas apvieno Kaudena, Protea, Banajana-Railija-Ruvalkaba un juvenīlās polipozes sindromus, patogeneze ir saistīta ar PTEN gēna mutāciju, kas kodē enzīmu, kas iesaistīts proliferācijas regulēšanā, un tiek uzskatīts par audzēja nomācošo gēnu.
Mutācijas STK11 gēnā, kas kodē viena no transmembrānas serīna enzīmu struktūru un funkciju, kuras samazina tā spēju ierobežot šūnu dalīšanos, izraisa Peutz-Jeghers-Turen sindromu, kā rezultātā attīstās zarnu polipi un pigmentēti ādas bojājumi. Pallister-Hall sindroma gadījumā ir identificēta mutācija GLI3 gēnā, transkripcijas faktorā, kas iesaistīts intrauterīno audu veidošanā.
Tādējādi nekontrolēta šūnu augšana gēnu mutāciju dēļ noved pie hamartomas veidošanās.
Simptomi hamartomas
Atkarībā no hamartomu lokalizācijas tiek atšķirti to veidi, un katram no tiem ir sava struktūra un simptomatoloģija.
Plaušu hamartoma
Plaušu hamartoma var veidoties jebkurā plaušu daivā un perifērajās daļās, un tā sastāv no normāliem plaušās esošajiem audiem: taukaudiem, epitēlija, šķiedru un skrimšļa audiem. 80% gadījumu dominē hondroīdais komponents (hialīna skrimšļa šūnas), iekļaujot adipocītus - taukaudu šūnas un elpceļu epitēlija šūnas. [ 3 ]
Agrākos nosaukumus: hondroīdā hamartoma, mezenhimoma, hondromatozā hamartoma vai hamartohondroma PVO pašlaik neiesaka.
No otras puses, plaušu mezenhimālā cistiskā hamartoma ir retāk sastopama un lielākajai daļai pacientu ir saistīta ar Kaudena sindromu.
Hamartomatozs plaušu bojājums var neizpausties, bet var izraisīt simptomus hroniska klepus (bieži vien ar hemoptīzi) veidā, sēkšanu elpojot un apgrūtinātu elpošanu. [ 4 ]
Sirds hamartoma
Labdabīgi primāri sirds audzēji pieaugušajiem ir nobriedušu miocītu hamartoma, bet zīdaiņiem un bērniem ar tuberozo sklerozi — rabdomioma, tas ir, miokarda hamartoma, kas atrodas sirds kambaros vai starpkambaru starpsienā [ 5 ].
Nobriedusi kardiomiocītu hamartoma attīstās sirds kambaru sienā (un reti priekškambaros) un var izpausties kā vairāki bojājumi, kas ir blīvas masas, cieši saistītas ar pamatā esošo miokardu. Audzējs var izraisīt sirds mazspējas simptomus: sāpes krūtīs, sirdsklauves un aritmijas, sirds trokšņus, tūsku, aizdusu, cianozi.
Sirds rabdomiomas, no kurām lielākā daļa tiek diagnosticētas pirmajā dzīves gadā, sastāv no sirds muskuļu audiem, ko veido embrionālie mioblasti, un tām ir cietu fokālo masu izskats bez kapsulas.
Parasti šīs hamartomas parādās asimptomātiski un spontāni izzūd pirms 4 gadu vecuma.
Daži eksperti uzskata arī, ka hamartomatozi bojājumi ir saistīti ar Kārnija kompleksa miksomu sirdī. [ 6 ]
Kuņģa-zarnu trakta gamartoma
Kuņģa hamartoma ir mezenhimāla masa kuņģa epitēlija hiperplastiska polipa, Peutz-Jeghers polipa un retas mioepitēlija hamartomas veidā – ar hipertrofētiem gludo muskuļu kūlīšiem. Citi šīs hamartomas nosaukumi ir mioglandulāra hamartoma, adenomiomatoza hamartoma un kuņģa adenomioma. Tipiskas klīniskās izpausmes ir dispepsija, sāpes epigastrijā un augšējā kuņģa-zarnu trakta asiņošana. [ 7 ], [ 8 ]
Vairāk informācijas materiālā - kuņģa polipoze
Zarnu hamartoma ir hamartomatozs vai hiperplastisks resnās zarnas polips, kas tiek diagnosticēts kā adenomatoza vai tubulāra adenoma. Ja hamartoma ir lokalizēta divpadsmitpirkstu zarnas Brunnera dziedzerī, simptomi izpaužas kā sāpes epigastrijā; slikta dūša, vemšana un vēdera uzpūšanās (kas norāda uz zarnu nosprostojumu); un, ja hamartoma ir ievērojama izmēra, kuņģa-zarnu trakta asiņošana. Mioepiteliālas līkumainās zarnas hamartomas gadījumā pacienti sūdzas par sāpēm vēderā, samazinātu ķermeņa svaru un hroniskas anēmijas attīstību. [ 9 ], [ 10 ]
Lasiet arī - taisnās zarnas polipi
Retrorektāla hamartoma ir cistiska hamartoma jeb daudzkameru cista retrorektālajā telpā (vaļīgajos saistaudi starp taisno zarnu un tās fasciju), kas visbiežāk rodas pusmūža sievietēm. Tai ir cistas izskats, kas izspiežas no taisnās zarnas aizmugurējās sienas, kura ir izklāta ar epitēliju un satur haotiski sakārtotas gludās muskuļu šķiedras. Šī hamartoma izpaužas ar sāpēm vēdera lejasdaļā un atkārtotu aizcietējumu. [ 11 ], [ 12 ]
Aknu un liesas hamartomas
Daudzkārtēja aknu žultsvadu hamartoma ir starpdolu intrahepatisko žultsvadu hamartoma, kas saistīta ar to attīstības malformācijām embrionālajā periodā. Šī hamartoma (viena vai vairākas) sastāv no haotiski paplašinātiem žultsvadu un fibrokolagēnas stromas kopumiem. [ 13 ]
Žultsceļu hamartomas ir asimptomātiskas un parasti tiek atklātas nejauši (radioloģiskās izmeklēšanas vai laparotomijas laikā). [ 14 ]
Reta un bieži nejauši atklāta primāra labdabīga neoplazma ir liesas hamartoma, kas sastāv no liesas sarkanās mīkstuma elementiem – labi definētas, homogēnas, stingras konsistences masas veidā. Šī malformācija var būt viena vai vairākas; saspiežot liesas parenhīmu, kreisajā subkostālajā zonā var būt diskomforta un sāpju sajūta. [ 15 ], [ 16 ]
Nieru hamartomas
Visbiežāk sastopamā nieru hamartoma tiek diagnosticēta kā nieru angiomiolipoma, jo šis labdabīgais audzējs sastāv no nobriedušiem taukaudiem ar iestrādātām gludo muskuļu šķiedrām un asinsvadiem. Tuberozās sklerozes gadījumā tas veidojas 40–80 % gadījumu. Hamartomas izmēra palielināšanās (vairāk nekā 4–5 cm) izraisa sāpes un asiņu parādīšanos urīnā. [ 17 ], [ 18 ]
Krūts hamartoma
PVO pieņemtās krūts hamartomas diagnostiskās definīcijas ir tādi termini kā adenolipoma, hondrolipoma un mioīdā hamartoma. Lai gan mamologi to bieži sauc par fibroadenolipomu, jo audzēja veidojums satur šķiedru, dziedzeru un taukaudu šūnas, kas ietvertas plānā saistaudu kapsulā ar izteiktām kontūrām. Vizualizējot var novērot fokālas kalcifikācijas. Šajā gadījumā klīniskās izpausmes nav. [ 19 ], [ 20 ]
Lasiet arī - krūts audzēji
Smadzeņu hamartomas
Trešdaļai pacientu ar tuberozo sklerozi ir smadzeņu hamartoma intrakraniālu kortikālu izaugumu vai tuberkulu veidā dažādās daivās – pelēkās un baltās vielas robežās – vai subependimālu mezgliņu veidā gar smadzeņu kambaru sieniņām. Var veidoties arī astrocītiska hamartoma – subependimāla milzu šūnu astrocitoma ar kortikālu bojājumu, dismorfiskiem neironiem un lielām smadzeņu parenhīmas gliālajām šūnām (astrocītiem). Smadzeņu hamartomu simptomi ir krampji un garīga atpalicība bērniem. [ 21 ], [ 22 ]
Reta anomālija, kas rodas embriogenēzes laikā un ir klātesoša dzimšanas brīdī, ir hipotalāma hamartoma, kas ir heterotopisku neironu un gliālo šūnu masa. Bērna smadzenēm augot, audzējs palielinās, bet neizplatās uz citiem smadzeņu reģioniem. [ 23 ], [ 24 ]
Ja hipotalāma priekšējā daļā (tuber cinereum), kur piestiprinās hipofīze, veidojas hipertrofēti audi, malformācija izpaužas kā centrālās priekšlaicīgas dzimumattīstības (pirms 8–9 gadu vecuma) simptomi: pinņu izsitumu parādīšanās, piena dziedzeru agrīna attīstība un agrīnas menstruācijas meitenēm; agrīna kaunuma apmatojuma veidošanās un balss mutācija zēniem.
Kad hipotalāma aizmugurējā daļā veidojas hamartomas, var būt smadzeņu elektriskās aktivitātes novirzes, kas agrā zīdaiņa vecumā izpaužas ar krampjiem, bet vēlākā vecumā (4 līdz 7 gadu vecumā) ar epilepsiju ar fokāliem epilepsijas lēkmēm ar pēkšņu smieklu vai ar piespiedu raudāšanu, atoniskiem un toniski kloniskiem krampjiem, kā arī agresijas, atmiņas un kognitīvo problēmu krampjiem.
Hipofīzes hamartoma ir sporādiski sastopama labdabīga hipofīzes adenoma.
Pusmūža pieaugušajiem ar Kaudena sindromu var būt reta audzējam līdzīga masa - smadzenīšu hamartoma, kas diagnosticēta kā displastiska smadzenīšu gangliocitoma vai Lermita-Duklo slimība. Simptomi var nebūt vai izpausties kā galvassāpes, reibonis, kustību koordinācijas traucējumi un atsevišķu galvaskausa nervu paralīze.
Limfmezglu hamartoma
Kad gludo muskuļu un taukaudu šūnas, kā arī cirkšņa, retroperitoneālo, submandibulāro un kakla limfmezglu asinsvadi un kolagēna stroma aizaug, veidojas limfmezgla angiomiomatoza hamartoma jeb mezglaina angiomiomatoza hamartoma – ar daļēju vai pilnīgu tās parenhīmas aizvietošanu. [ 25 ], [ 26 ]
Ādas hamartoma
Tuberozās sklerozes vai neirofibromatozes klātbūtnē novēro dažādas ādas hamartomas, visbiežāk hipopigmentētu plankumu veidā; kafijas un piena plankumi; angiofibroma (uz vaigiem, zoda, nazolabiālajām krokām); dažādu lokalizāciju šagrēna plankumi (kas ir saistaudu nevi); šķiedru plāksnes uz pieres, galvas ādas vai kakla.
Reta tuberozās sklerozes dermatoloģiska izpausme (īpaši vīriešiem) ir folikulocistiska un kolagēna hamartoma, kam raksturīga bagātīga kolagēna nogulsnēšanās dermā, koncentriska perifolikulāra fibroze un keratīna pildītas piltuvveida zemādas cistas, kas redzamas histopatoloģiskajā izmeklēšanā [ 27 ].
Hamartomas, kas sastāv no melanocītiem (šūnām, kas ražo pigmentu melanīnu), vairums ekspertu atsaucas arī uz dažādām melanocītu neoplazmām, jo īpaši iedzimtām melanocītu nevi, kas ir embriogenēzes anomālija.
Runājot par etioloģiju, hamartomas, kas sastāv no asinsvadu audiem, ir arī ādas hemangiomas.
Pacientiem ar Peutz-Jeghers-Thuren sindromu ir hamartoma ādas un gļotādu plankumainas pigmentācijas veidā - lentiginosis perioriificalis.
Lineāras papulāras ektodermāla-mezodermālas hamartomas (Hamartoma moniliformis) gadījumos uz galvas, kakla un krūšu kurvja parādās lineāri miesas krāsas papulāri izsitumi.
Un sebocitāra hamartoma ir tauku dziedzeru hamartoma, vairāk lasiet publikācijā - tauku dzimumzīme.
Acs hamartoma
1. tipa neirofibromatozes un Vatsona sindroma gadījumā varavīksnenes pigmentētas hamartomatozas bojājumi – dendritisku melanocītu mezgliņu veidā – tiek definēti kā varavīksnenes hamartomas vai Liša mezgliņi. Tie ir caurspīdīgi (parasti neietekmē redzi), noapaļoti kupolveida dzeltenbrūni papulas, kas izvirzītas virs varavīksnenes virsmas.
Un pacientiem ar juvenīlo nazofarneksa angiofibromu un ģimenes adenomatozo polipozi bieži attīstās kombinēta tīklenes un tīklenes pigmenta epitēlija hamartoma - melna plankuma veidā uz tīklenes centrālās (makulas) daļas. [ 28 ]
Deguna hamartoma
Speciālisti definē deguna hamartomu kā deguna hondromezenhimālo hamartomu vai deguna hondromu, ko izraisa labdabīga elpceļu epitēlija, subgļotādas dziedzeru un hondrokaula mezenhīma proliferācija. Tās klīniskās izpausmes ir atkarīgas no bojājuma lieluma un lokalizācijas, un tās ietver: deguna aizlikumu, apgrūtinātu deguna elpošanu un krūts barošanu zīdaiņiem, dzidrus, ūdeņainus deguna izdalījumus un deguna asiņošanu. Hamartoma var augt līdz ar bērnu un izplatīties acs orbītās, izraisot acs ābola nobīdi uz priekšu vai atpakaļ, šķielēšanu vai acu kustību traucējumus. [ 29 ]
Hamartoma bērnam
Visi iepriekš minētie dažādu orgānu un anatomisko struktūru hamartomatozie bojājumi ir sastopami bērniem ar atbilstošiem sindromiem.
Jaundzimušajiem tiek diagnosticēta krūškurvja sienas mezenhimālā hamartoma vai ribu skrimšļainā hamartoma, kas ir cieti, nekustīgi veidojumi, kas rodas normālu skeleta elementu fokālas aizaugšanas ar skrimšļa, asinsvadu un mezenhimālajiem elementiem rezultātā. Šī hamartoma var izraisīt elpošanas mazspēju un respiratorā distresa sindroma attīstību. Aknu mezenhimālā hamartoma ir otrais biežākais labdabīgais aknu audzējs bērniem. Šis audzējam līdzīgais veidojums (biežāk lokalizēts orgāna labajā daivā) sastāv no mezenhimālās stromas šūnām, hepatocītiem un žultsvadu gļotādas epitēlija šūnām. Klīniskā aina ietver palpējamu masu vēdera dobumā, anoreksiju un svara zudumu, un ievērojama izmēra gadījumā (līdz 10 cm un vairāk) audzējs pārklāj ekstrahepatiskos žultsvadus un apakšējo dobo vēnu, kas izraisa dzelti un apakšējo ekstremitāšu tūsku.
Hamartoma ir iedzimta mezoblastiska nefroma (sastopama 1 no 200 000 zīdaiņiem), kas jaundzimušajam var izraisīt vēdera uzpūšanos ar sataustāmu blīvas konsistences masu vēdera labajā augšējā kvadrantā. Zīdaiņiem var būt arī ātra, sekla elpošana.
Retas iedzimtas anomālijas ir zīdaiņu fibrozā hamartoma, kas rodas bērniem pirmajos divos dzīves gados un izpaužas kā nesāpīga mezglaina masa padušu, kakla, plecu un apakšdelma, muguras un krūškurvja, augšstilba, pēdas un ārējo dzimumorgānu zemādas audos.
Ekrīna angiomatoza hamartoma bērnam var būt jau dzimšanas brīdī vai izpausties agrā bērnībā. Šim labdabīgajam hamartomatozas dabas audzējam parasti ir zilgani vai brūngani mezgliņi un/vai plāksnes, kas rodas ekrīno sviedru dziedzeru audu un kapilāru proliferācijas rezultātā dermas vidējā un dziļajā slānī. Šī hamartoma var izraisīt lokalizētu hiperhidrozi un pastiprinātu matu augšanu.
Komplikācijas un sekas
Ir vispārpieņemts, ka hamartomas reti atkārtojas vai pārvēršas ļaundabīgos audzējos. Tām bieži vien ir maz vai nav nekādu simptomu, un dažreiz tās laika gaitā pat izzūd. Taču smagākos gadījumos un atkarībā no veidošanās vietas šīm malformācijām var būt nopietnas komplikācijas un sekas.
Pirmkārt, hamartoma var izaugt tik liela, ka tā sāk spiest uz apkārtējiem audiem un orgāniem, traucējot to funkcijas.
Sirds hamartoma bērniem var izraisīt pastāvīgas sirds ritma anomālijas, vārstuļu defektus un traucētu intrakardiālu asins plūsmu, kā rezultātā rodas sastrēguma sirds mazspēja.
Kuņģa-zarnu trakta hamartomatozo polipu komplikācijas ir kuņģa-zarnu trakta asiņošana, obstrukcija un zarnu invaginācija (ar iespējamu letālu iznākumu). Liela nieru hamartoma var izraisīt nieru plīsumu.
Hamartoma smadzenēs var izraisīt obstruktīvu hidrocefālijas sindromu.
Hipotalāma un hipofīzes hamartomu gadījumā var būt traucēta somatotropā hormona (augšanas hormona) ražošana, kas bērniem var izraisīt hipofīzes nanisma (hipopituitarisma) attīstību. Hipotalāma hamartomas bērniem var izraisīt arī pret zālēm rezistentu epilepsiju.
Tīklenes pigmenta epitēlija hamartomas komplikācijas ir saistītas ar tīklenes un/vai redzes nerva disfunkciju, makulas tūsku, asinsvadu membrānas neovaskularizāciju un tīklenes atslāņošanos.
Diagnostika hamartomas
Svarīga hamartomu un saistīto sindromu diagnostikas sastāvdaļa ir anamnēzes, tostarp ģimenes anamnēzes, apkopošana.
Laboratoriskie izmeklējumi ietver asins analīzes: vispārējo klīnisko ainu; seruma elektrolītus; limfocītu profilu; kalcija, kālija, fosfātu un urīnvielas līmeni; un aknu funkcionālos testus. Ja iespējams, tiek veikta tievas adatas aspirācijas punkcijas biopsija, jo histoloģiskā izmeklēšana ir izšķiroša diagnostikā un ārstēšanas taktikas izvēlē.
Instrumentālā diagnostika nodrošina hamartomatoza audzējam līdzīga veidojuma vizualizāciju un precīzas lokalizācijas noteikšanu, kam izmanto rentgenu, angiogrāfiju, elektroencefalogrāfiju (EEG), ultraskaņu (sonogrāfiju), KT (datortomogrāfija), PET (pozitronu emisijas tomogrāfija), MRI (magnētiskās rezonanses attēlveidošanu).
Diferenciālā diagnoze
Jebkuru patoloģisku veidojumu gadījumā diferenciāldiagnoze ir ļoti svarīga. Tādējādi tuberkuloma un hamartoma tiek diferencētas; plaušu hamartoma un primārais plaušu vēzis, bronhogēnais karcinoīds, metastātiska slimība. Smadzeņu hamartoma jānošķir no kraniofaringomas un hipotalāma-hiazmatiskās gliomas. Hamartomas diferenciāldiagnoze kā iedzimta mezoblastiska nefroma ietver Vilmsa audzēju (ļaundabīgu nefroblastomu), nieru dzidršūnu sarkomu un nieres osifikējošu audzēju zīdaiņiem.
Kurš sazināties?
Profilakse
Vienīgā metode, kā novērst hamartomu attīstību, var tikt uzskatīta par bērna nākamo vecāku ģenētisko skrīningu.
Prognoze
Šīs iedzimtās anomālijas kopējā prognoze ir atkarīga no audzēja lokalizācijas un lieluma, kā arī no blakusslimībām un pacienta vispārējā veselības stāvokļa.

