
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Lumbālā punkcija
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
Jostas punkcija (jostas punkcija, muguras smadzeņu subarahnoidālās telpas punkcija, mugurkaula punkcija, jostas punkcija) ir adatas ievietošana muguras smadzeņu subarahnoidālajā telpā diagnostikas vai terapeitiskos nolūkos.
Jostas punkcija ir viena no plaši izmantotajām izmeklēšanas metodēm neiroloģijā. Dažos gadījumos (centrālās nervu sistēmas infekcijas slimības, subarahnoidāla asiņošana) diagnoze tiek pilnībā balstīta uz jostas punkcijas rezultātiem. Tās dati papildina klīnisko ainu un apstiprina diagnozi polineiropātiju, multiplās sklerozes un neiroleikēmijas gadījumā. Jāatzīmē, ka neiroattēlveidošanas metožu plaša ieviešana ir strauji samazinājusi diagnostisko jostas punkciju skaitu. Punkciju dažreiz var izmantot terapeitiskos nolūkos antibiotiku un ķīmijterapeijas zāļu intratekālai ievadīšanai, kā arī intrakraniālā spiediena samazināšanai labdabīgas intrakraniālas hipertensijas un normotensīvas hidrocefālijas gadījumā.
Kopējais cerebrospinālā šķidruma tilpums pieaugušajiem ir aptuveni 120 ml. Runājot par nelielu tā tilpumu (no 10 līdz 20 ml) iegūšanu diagnostikas nolūkos, jāpatur prātā, ka dienas sekrēcijas tilpums ir 500 ml. Tādējādi pilnīga cerebrospinālā šķidruma atjaunošanās notiek 5 reizes dienā.
Norādes uz procedūru
Jostas punkcija tiek veikta diagnostikas vai terapeitiskos nolūkos.
- Diagnostikas nolūkos tiek veikta punkcija, lai pārbaudītu cerebrospinālo šķidrumu. Analizējot cerebrospinālo šķidrumu, tiek noteikta tā krāsa, caurspīdīgums un šūnu sastāvs. Ir iespējams pētīt cerebrospinālā šķidruma bioķīmisko sastāvu, veikt mikrobioloģiskos testus, tostarp tā sēšanu uz īpašām barotnēm. Jostas punkcijas laikā tiek mērīts cerebrospinālā šķidruma spiediens un, izmantojot kompresijas testus, tiek pārbaudīta muguras smadzeņu subarahnoidālās telpas caurlaidība.
- Terapeitiskos nolūkos jostas punkcija tiek veikta, lai izvadītu cerebrospinālo šķidrumu un normalizētu cerebrospinālā šķidruma cirkulāciju, kontrolētu ar komunikējošo hidrocefāliju saistītos stāvokļus, kā arī dezinficētu cerebrospinālo šķidrumu dažādu etioloģiju meningīta gadījumā un ievadītu medikamentus (antibiotikas, antiseptiskus līdzekļus, citostatiskos līdzekļus).
Jostas punkcijai ir absolūtas un relatīvas indikācijas.
- Absolūtās indikācijas: aizdomas par CNS infekciju ( meningītu, encefalītu, ventrikulītu), smadzeņu un muguras smadzeņu membrānu onkoloģiski bojājumi, normotensīva hidrocefālija; cerebrospinālā šķidruma noplūdes diagnostika un cerebrospinālā šķidruma fistulu noteikšana, ievadot krāsvielas, fluorescējošas un radiopagnētiskas vielas subarahnoidālajā telpā; subarahnoidālas asiņošanas diagnostika, ja datortomogrāfija nav iespējama.
- Relatīvās indikācijas: nezināmas ģenēzes drudzis bērniem līdz 2 gadu vecumam, septiska asinsvadu embolija, demielinizējoši procesi, iekaisuma polineiropātijas, paraneoplastiski sindromi, sistēmiskā sarkanā vilkēde utt.
Tehnika jostasvietas punkcija
Jostas punkciju var veikt pacientam guļus vai sēdus stāvoklī. Pēdējā pozīcija mūsdienās tiek izmantota reti. Parasti punkciju veic pacientam guļot uz sāniem, galvu noliecot uz priekšu un kājas saliektām gūžas un ceļa locītavās. Muguras smadzeņu konuss veselam pieaugušajam parasti atrodas starp L1 un L2 skriemeļu vidusdaļu . Durālais maisiņš parasti beidzas S2 līmenī . Līnija, kas savieno gūžas kaula kreklus, krustoL4 mugurkaula dzeloņizaugumu vai telpu starp L4 un L5 mugurkaula dzeloņizaugumiem (Džeikobi līnija).
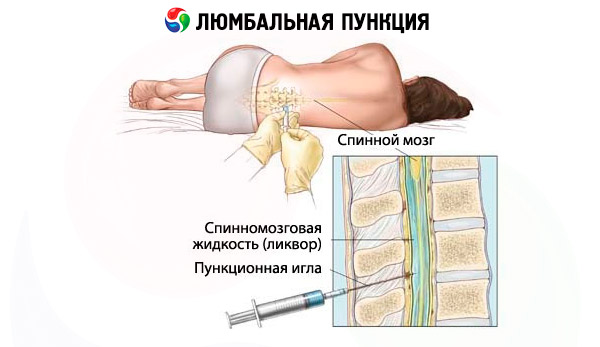
Pieaugušajiem jostas punkcija parasti tiek veikta L3-L4 telpā ; bērniem procedūra jāveic caur L4-L5 telpu . Āda punkcijas vietā tiek apstrādāta ar antiseptisku šķīdumu, kam seko lokāla anestēzija , ievadot anestēzijas līdzekli intradermāli, subkutāni un gar dūriena vietu. Subarahnoidālās telpas punkcijai sagitālajā plaknē paralēli mugurkaula izaugumiem (nelielā leņķī) tiek izmantota speciāla adata ar caurulīti. Adatas slīpumam jābūt orientētam paralēli ķermeņa gareniskajai asij. Kaula nosprostojums parasti rodas, novirzoties no viduslīnijas. Bieži vien, kad adata iziet cauri dzeltenajām saitēm un cietajam smadzeņu apvalkam, tiek atzīmēta mazspējas sajūta. Ja šāda orientiera nav, adatas pozīciju var pārbaudīt pēc cerebrospinālā šķidruma parādīšanās adatas paviljonā; šim nolūkam caurulīte periodiski jāizņem. Ja adatas ieduršanas laikā rodas tipiskas radikulāras sāpes, procedūra nekavējoties jāpārtrauc, adata jāizņem pietiekamā attālumā un punkcija jāveic, adatu nedaudz noliecot pretējās kājas virzienā. Ja adata atrodas pret skriemeļa ķermeni, tā jāpavelk uz augšu par 0,5–1 cm. Dažreiz adatas lūmens var aizsegt muguras smadzeņu sakni, un tādā gadījumā var palīdzēt neliela adatas pagriešana ap savu asi un tās pavilkšana uz augšu par 2–3 mm. Dažreiz, pat ja adata iekļūst dura mater maisiņā, smagas cerebrospinālā šķidruma hipotensijas dēļ nav iespējams iegūt cerebrospinālo šķidrumu. Šādā gadījumā palīdz adatas galviņas pacelšana, pacientam var lūgt klepot un izmantot kompresijas testus. Ar vairākām punkcijām (īpaši pēc ķīmijterapijas ) punkcijas vietā veidojas raupjš adhēzijas process. Ja, neskatoties uz visu noteikumu ievērošanu, nav iespējams panākt cerebrospinālā šķidruma parādīšanos, ieteicams mēģināt veikt punkciju citā līmenī. Reti iemesli, kāpēc jostas punkcijas veikšana nav iespējama, ir mugurkaula kanāla audzējs un progresējošs strutains process.
Cerebrospinālā šķidruma spiediena mērīšana un kompresijas testi
Tūlīt pēc cerebrospinālā šķidruma parādīšanās adatu paviljonā ir iespējams izmērīt spiedienu subarahnoidālajā telpā, pievienojot adatai plastmasas caurulīti vai speciālu sistēmu. Spiediena mērīšanas laikā pacientam jābūt pēc iespējas atslābinātam. Normāls šķidruma spiediens sēdus stāvoklī ir 300 mm H2O, guļus stāvoklī - 100-200 mm H2O. Netieši spiediena līmeni var novērtēt pēc cerebrospinālā šķidruma aizplūšanas ātruma (60 pilieni minūtē parasti atbilst normālam spiedienam). Spiediens palielinās, ja ir smadzeņu apvalku un asinsvadu pinumu iekaisuma procesi, traucēta šķidruma aizplūšana paaugstināta spiediena dēļ venozajā sistēmā (venoza sastrēgums). Lai noteiktu subarahnoidālo telpu caurlaidību, tiek izmantoti šķidruma dinamiskie testi.
- Kvenšteta tests. Pēc sākotnējā cerebrospinālā šķidruma spiediena noteikšanas jūga vēnas tiek saspiestas ne ilgāk kā 10 sekundes. Šajā gadījumā spiediens parasti palielinās vidēji par 10–20 cm H2O un atgriežas normālā stāvoklī 10 sekundes pēc saspiešanas pārtraukšanas.
- Stukey testa laikā vēderu 10 sekundes spiež ar dūri nabas apvidū, radot sastrēgumu apakšējās dobās vēnas sistēmā, kur asinis plūst no muguras smadzeņu krūšu kurvja un jostas-krustu daļas, kā arī epidurālajām vēnām. Parasti spiediens arī palielinās, bet lēnāk un ne tik būtiski kā Kvenšteta testa laikā.
Asinis cerebrospinālajā šķidrumā
Asinis cerebrospinālajā šķidrumā visbiežāk novērojamas subarahnoidālas asiņošanas gadījumā. Dažos gadījumos jostas punkcijas laikā var tikt bojāts asinsvads, un cerebrospinālajā šķidrumā parādās "ceļojošo asiņu" piejaukums. Intensīvas asiņošanas gadījumā un ja cerebrospinālo šķidrumu nav iespējams iegūt, ir jāmaina virziens vai jāveic punkcijas citā līmenī. Iegūstot cerebrospinālo šķidrumu ar asinīm, jāveic diferenciāldiagnostika starp subarahnoidālu asiņošanu un "ceļojošo asiņu" piejaukumu. Šim nolūkam cerebrospinālo šķidrumu savāc trīs mēģenēs. Subarahnoidālas asiņošanas gadījumā cerebrospinālais šķidrums visās trīs mēģenēs ir gandrīz vienādi iekrāsots. Traumatiskas punkcijas gadījumā cerebrospinālais šķidrums no pirmās līdz trešajai mēģenei pakāpeniski dzidrinās. Cita metode ir novērtēt supernatanta krāsu: dzeltens cerebrospinālais šķidrums (ksantohroms) ir droša asiņošanas pazīme. Ksantohromija parādās 2–4 stundu laikā pēc subarahnoidālas asiņošanas (hemoglobīna degradācijas rezultāts no bojātiem sarkanajiem asinsķermenīšiem). Nelielu subarahnoidālu asiņošanu var būt grūti vizuāli atšķirt no iekaisuma izmaiņām, tādā gadījumā jāgaida laboratorisko izmeklējumu rezultāti. Retos gadījumos ksantohromija var būt hiperbilirubinēmijas sekas.
Kontrindikācijas procedūrai
Smadzeņu apjomīga veidojuma, nosprostojošas hidrocefālijas, smagas smadzeņu tūskas un intrakraniālas hipertensijas pazīmju klātbūtnē jostas punkcijas laikā pastāv aksiālas ķīļveida formas risks, tās varbūtība palielinās, lietojot biezas adatas un izvadot lielu daudzumu cerebrospinālā šķidruma. Šādos apstākļos jostas punkcija tiek veikta tikai ārkārtējas nepieciešamības gadījumos, un izvadītā cerebrospinālā šķidruma daudzumam jābūt minimālam. Ja punkcijas laikā parādās ķīļveida formas simptomi (pašlaik ārkārtīgi reta situācija), ieteicams steidzami ievadīt nepieciešamo šķidruma daudzumu endolumbālā zonā. Citas kontrindikācijas jostas punkcijai netiek uzskatītas par tik absolūtām. Pie tām pieder infekcijas procesi jostas-krustu daļas rajonā, asins recēšanas traucējumi, antikoagulantu un antiagregantu lietošana (epidurālas vai subdurālas asiņošanas risks ar muguras smadzeņu sekundāru saspiešanu). Piesardzība, veicot jostas punkciju (minimāla cerebrospinālā šķidruma daudzuma noņemšanu), ir nepieciešama, ja ir aizdomas par asiņošanu no smadzeņu asinsvadu aneirismas plīsuma (atkārtota plīsuma risks) un muguras smadzeņu subarahnoidālās telpas blokādes (neiroloģiskā deficīta parādīšanās vai pasliktināšanās risks).
 [ 9 ]
[ 9 ]
Normāls sniegums
Standarta pētījumam cerebrospinālais šķidrums tiek ņemts trīs mēģenēs: vispārējai, bioķīmiskai un mikrobioloģiskai analīzei.
Smadzeņu šķidruma standarta klīniskā analīze ietver smadzeņu šķidruma blīvuma, pH, krāsas un caurspīdīguma novērtēšanu pirms un pēc centrifugēšanas, kopējās citozes novērtēšanu (parasti ne vairāk kā 5 šūnas uz 1 μl), olbaltumvielu satura noteikšanu. Atkarībā no laboratorijas vajadzībām un iespējām tiek pārbaudīts arī limfocītu, eozinofilu, neitrofilu, makrofāgu, izmainītu šūnu, poliblastu, plazmas šūnu, arahnoendoteliālo šūnu, epidermas šūnu, granulēto lodīšu, audzēja šūnu skaits.
Cerebrospinālā šķidruma relatīvais blīvums parasti ir 1,005–1,008, tas palielinās iekaisuma procesos, samazinās liekā šķidruma veidošanās gadījumā. Parasti pH ir 7,35–7,8, tas samazinās meningīta, encefalīta, paralīzes gadījumā, palielinās paralīzes (pirms ārstēšanas), smadzeņu sifilisa, epilepsijas, hroniska alkoholisma gadījumā.
Dzeltena cerebrospinālā šķidruma krāsa ir iespējama ar augstu olbaltumvielu saturu, iepriekšējas subarahnoidālas asiņošanas un hiperbilirubinēmijas gadījumā. Melanomas metastāžu un dzeltes gadījumā cerebrospinālais šķidrums var būt tumšs. Ievērojama neitrofilo citoze ir raksturīga bakteriālai infekcijai, limfocītiskā citoze - vīrusu un hroniskām slimībām. Eozinofīli ir raksturīgi parazitārām slimībām. Ar 200-300 leikocītiem 1 μl cerebrospinālais šķidrums kļūst duļķains. Lai diferencētu subarahnoidālas asiņošanas izraisītu leikocitozi, nepieciešams skaitīt leikocītus, ņemot vērā, ka asinīs ir aptuveni 1 leikocīts uz 700 eritrocītiem. Olbaltumvielu saturs parasti nepārsniedz 0,45 g/l un palielinās meningīta, encefalīta, muguras smadzeņu un smadzeņu audzēju, dažādu hidrocefālijas formu, muguras smadzeņu subarahnoidālās telpas blokādes, karcinomatozes, neirosifilisa, GBS, iekaisuma slimību gadījumā. Nozīmīga loma ir arī koloidālajām reakcijām - Lange reakcijai ("zelta reakcija"), koloidālajai mastikas reakcijai, Takata-Ara reakcijai u.c.
Cerebrospinālā šķidruma bioķīmiskās analīzes laikā tiek novērtēts glikozes saturs (parasti 2,2–3,9 mmol/l robežās) un laktāts (parasti 1,1–2,4 mmol/l robežās). Novērtējums jāveic, ņemot vērā, ka glikozes saturs cerebrospinālajā šķidrumā ir atkarīgs no glikozes koncentrācijas asinīs (40–60% no šīs vērtības). Glikozes satura samazināšanās ir bieži sastopams dažādu etioloģiju meningīta simptoms (parasti bakteriālas izcelsmes, tostarp tuberkulozes), išēmiska un hemorāģiska insulta gadījumā ir iespējama cerebrospinālā šķidruma glikozes koncentrācijas palielināšanās.
Samazināts hlorīdu saturs cerebrospinālajā šķidrumā ir raksturīgs meningītam, īpaši tuberkulozei, neirosifilisam, brucelozei, un palielināšanās ir raksturīga smadzeņu audzējiem, smadzeņu abscesiem un ehinokokozei.
Mikrobioloģijas laboratorijā atkarībā no iespējamās patogēna etioloģijas var iekrāsot cerebrospinālā šķidruma uztriepi vai nogulsnes: pēc Grama krāsas - ja ir aizdomas par bakteriālu infekciju, skābi izturīgiem mikroorganismiem - ja ir aizdomas par tuberkulozi, ar Indijas tinti - ja ir aizdomas par sēnīšu infekciju. Cerebrospinālā šķidruma kultūras veic uz īpašām barotnēm, tostarp barotnēm, kas absorbē antibiotikas (masīvas antibiotiku terapijas gadījumā).
Ir liels skaits testu specifisku slimību identificēšanai, piemēram, Vasermana reakcija, RIF un RIBT neirosifilisa izslēgšanai, dažādu antigēnu testi audzēja antigēnu tipizēšanai, antivielu noteikšana pret dažādiem vīrusiem utt. Bakterioloģiskās izmeklēšanas laikā ir iespējams identificēt meningokokus, pneimokokus, Haemophilus influenzae, streptokokus, stafilokokus, listerijas un mikobaktēriju tuberkulozi. Cerebrospinālā šķidruma bakterioloģiskie pētījumi ir vērsti uz dažādu infekciju patogēnu identificēšanu: koku grupas (meningo-, pneimo-, stafilo- un streptokoki) meningīta un smadzeņu abscesu gadījumā, gaišās treponēmas - neirosifilisa gadījumā, mikobaktēriju tuberkulozes - tuberkulozā meningīta gadījumā, toksoplazmozes - toksoplazmozes gadījumā, cisticerkozes pūslīšu - cisticerkozes gadījumā. Cerebrospinālā šķidruma virusoloģiskie pētījumi ir vērsti uz slimības (dažu encefalīta formu) vīrusu etioloģijas noteikšanu.
Komplikācijas pēc procedūras
Kopējais komplikāciju risks tiek lēsts 0,1–0,5 % apmērā. Iespējamās komplikācijas ir šādas.
- Aksiālais ķīlis:
- akūta ķīļa veidošanās punkcijas laikā intrakraniālas hipertensijas apstākļos;
- hroniska ķīļveida saspiešanās atkārtotu jostasvietas punkciju rezultātā;
- Meningisms.
- Infekcijas komplikācijas.
- Galvassāpes parasti pāriet, guļot.
- Hemorāģiskas komplikācijas, kas parasti saistītas ar asins recēšanas traucējumiem.
- Epidermoīdās cistas, kas rodas zemas kvalitātes adatu vai adatu bez mandrīna lietošanas rezultātā.
- Bojājumi saknēm (iespējama pastāvīga sāpju sindroma attīstība).
- Starpskriemeļu diska bojājums ar diska trūces veidošanos.
Kontrastvielu, anestēzijas līdzekļu, ķīmijterapeijas līdzekļu un antibakteriālu līdzekļu ievadīšana subarahnoidālajā telpā var izraisīt meningeālu reakciju. To raksturo citozes palielināšanās līdz 1000 šūnām pirmās dienas laikā, olbaltumvielu satura palielināšanās ar normālu glikozes saturu un sterila sēšana. Šī reakcija parasti ātri izzūd, bet retos gadījumos tā var izraisīt arahnoidītu, radikulītu vai mielītu.
 [ 15 ]
[ 15 ]

