
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Kāpēc uz ķermeņa parādījās sarkani plankumi?
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
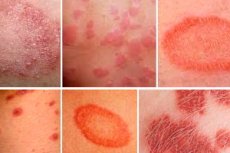
Mūsdienās arvien biežāk nākas saskarties ar dažādu izsitumu, kairinājumu un plankumu problēmu. Viens no galvenajiem iemesliem, kāpēc apmeklēt dermatologu, ir sarkani plankumi uz ķermeņa. Tie dažādu iemeslu dēļ parādās gan bērniem, gan pieaugušajiem. Gan vīrieši, gan sievietes ir vienlīdz uzņēmīgi pret tiem.
Daudzi cilvēki ignorē šo simptomu un nedomā, ka, ja uz ķermeņa parādās kādi plankumi, ir jāvēršas pie ārsta. Taču tas nebūt nav taisnība. Ja parādās kādi plankumi, īpaši sarkani, pēc iespējas ātrāk jāapmeklē ārsts. Tas palīdzēs ātri veikt diagnostiku un izvēlēties nepieciešamo ārstēšanu. Plankumi ir jāpārbauda, jo tie var liecināt par nopietnām slimībām.
Cēloņi sarkani plankumi uz ķermeņa
Tie bieži rodas vairāku iemeslu kombinētas ietekmes rezultātā, lietojot noteiktus medikamentus, ēdot pārtikas produktus, kas izraisa alerģiju. Pārmērīgs krāsvielu, aromatizētāju, flavonoīdu saturs pārtikā var izraisīt alerģiju. Bieži vien patoloģijas attīstības cēlonis ir šokolāde, citrusaugļi, medus, rieksti. Ja alerģiska reakcija rodas nervu spriedzes fonā, viņi runā par neirodermītu.
Bieži vien alerģiskas reakcijas apvienojas ar pūslīšiem un izsitumiem, rodas nieze un kairinājums. Cilvēks kasa ādu, sarkani plankumi izplatās pa visu ķermeni. Papildu alerģisku izsitumu pazīme ir stipra nieze. Ja parādās alerģiska rakstura plankumi, pēc iespējas ātrāk jāsazinās ar dermatologu un alergologu. Viņi pārbaudīs pacientu un veiks diagnozi. Pēc tam, saskaņā ar noteikto diagnozi, tiks izvēlēta ārstēšana, kas palīdzēs novērst patoloģiju. Bieži vien tiek izrakstīti simptomātiski līdzekļi, kas novērš alerģijas pazīmes, piemēram: loratadīns, agistāms, suprastīns, cetrīns, tavegils.
Nepareiza uztura ir patoloģisku izsitumu izraisītājs. Dažreiz, lai novērstu patoloģiju, pietiek ar uztura pielāgošanu. Bieži vien izsitumi parādās vitamīnu trūkuma, nepareizas olbaltumvielu, tauku un ogļhidrātu attiecības rezultātā. Gan noteiktu vielu deficīts, gan pārmērīgums var izraisīt nelīdzsvarotību.
Izsitumu cēlonis var būt dažādas infekcioza rakstura patoloģiskas slimības, disbakterioze. Visbiežāk sarkani izsitumi parādās vīrusu, baktēriju, sēnīšu infekcijas rezultātā. Infekciozi izsitumi visbiežāk ir saistīti ar temperatūras paaugstināšanos, intoksikāciju. Izsitumi var liecināt par sifilisu, vējbakām, vēdertīfu un citām patoloģijām. Skarlatīnas gadījumā parādās sīki punktiņi. Visbiežāk izsitumus izraisa hipertensija vai hipotensija, asinsvadu tonusa pārkāpums. Nervu reakcijas, kas izjauc asinsvadu tonusu, to spazmas, emocionālas izmaiņas, asas emocijas (pozitīvas, negatīvas). Smaga neiropsihiska pārslodze, stress, pārslodze var izraisīt ādas reakciju. Tiek izrakstīti sedatīvi un nomierinoši līdzekļi.
Ķērpji var izpausties kā ādas izsitumi, lobīšanās. Vēlāk parādās pigmentācijas zaudējušas vietas. Ķērpjus ārstē ar pretsēnīšu līdzekļiem. Diatēzes, psoriāzes, fotodermatozes, atopiskā dermatīta, seborejas, dažādu dermatoloģisku slimību, traumu gadījumā parādās izsitumi un ādas apsārtums.
Cēlonis var būt arī pārmērīga ķermeņa pakļaušana dažādiem nelabvēlīgiem faktoriem, tostarp ķīmiskām vielām, solārijiem, dažāda veida starojumam un saules stariem.
Lai iegūtu plašāku informāciju par sarkaniem plankumiem, kas saistīti ar dažādām slimībām un stāvokļiem, izlasiet šo rakstu.
 [ 1 ]
[ 1 ]
Riska faktori
Pathogenesis
Patoģenēzes pamatā ir normālas vielmaiņas traucējumi audu un šūnu līmenī, kā rezultātā tiek traucēta normāla asinsvadu asinsrite. Tiek traucēti vielmaiņas procesi ādas virsējo slāņu šūnās. Tā rezultātā āda nesaņem nepieciešamo skābekļa un barības vielu daudzumu. No ādas netiek izvadīti arī vielmaiņas produkti un ogļskābā gāze. Uzkrājas dažādi pigmenti un toksīni, kas noved pie iekaisuma procesa un intoksikācijas attīstības. Iekaisuma vietā nonāk audu mediatori, hormoni, histamīns un limfocīti. Tas veicina kairinājuma, niezes, apsārtuma un citu ādas reakciju attīstību.
Epidemioloģija
Saskaņā ar statistiku, sarkani izsitumi uz ādas novērojami 98% cilvēku. Vismaz reizi dzīvē ikviens cilvēks ir piedzīvojis šādas izpausmes. 34% cilvēku cēlonis bija vīrusu un infekcijas slimības, 37% cilvēku - alerģiska rakstura izsitumi. 21% cilvēku izsitumus izraisīja nepareizs uzturs, liels skaits krāsvielu un aromatizētāju pārtikā. 12% gadījumu līdzīga aina parādās vitamīnu trūkuma fonā, bet 55% - ar samazinātu imunitāti.
Simptomi
Simptomi ir dažādas sarkanas ādas izpausmes: izsitumi, apsārtums, pietūkums, hiperēmija. Bieži vien sarkanos plankumus pavada nieze. Vēlāk var attīstīties intoksikācija, kas izpaužas kā drudzis, slikta dūša, vemšana. Izsitumi var izplatīties un tikt pārnesti.
Agrīna pazīme ir noteiktu ādas zonu apsārtums. Tas jau ir iemesls bažām un turpmākai konsultācijai ar ārstu.
Ķermenis ir klāts ar sarkaniem plankumiem, iemesli
Galvenais ir neko nedarīt pašam. Ir jānosaka izcelsme. Plankumu ārstēšana ir tieši atkarīga arī no tā, kas ir patoloģijas attīstības cēlonis. Tāpēc ārstēšana tiek noteikta, pamatojoties uz testu rezultātiem. Izsitumi var liecināt par pārtikas vai alerģiskām reakcijām, pārdozēšanu vai jebkuru zāļu vai vielu blakusparādībām. Pietiek vienkārši atcelt šī faktora ietekmi, un stāvoklis normalizēsies. Parasti nav nepieciešami papildu pasākumi vai ārstēšana.
Ja izsitumus izraisa slimība vai smaga patoloģija, ir jānozīmē atbilstoša terapija. Visbiežāk terapija ir etioloģiska, tas ir, tās mērķis ir novērst faktoru, kas izraisīja patoloģiju. Piemēram, ja izsitumus izraisa bakteriāla slimība, tiek nozīmēta antibiotiku terapija. Ja cēlonis ir vīrusu slimība, tiek nozīmēta pretvīrusu terapija. Alerģiju gadījumā ārstēšanu veic ar antihistamīniem un antialerģiskiem līdzekļiem. Smaga iekaisuma gadījumā nepieciešama pretiekaisuma terapija.
Sarkani plankumi uz bērna ķermeņa
Diezgan bieži tie norāda uz citām infekcijas un somatiskām slimībām, kas nav savstarpēji saistītas. Bez visaptverošas diagnozes ir grūti sniegt atbildi, kas bērnam kaiš.
Tie ir viens no masaliņu simptomiem. Šī ir diezgan izplatīta vīrusu slimība. Izsitumi ir nelieli, parasti ilgst 7–10 dienas, pēc tam izzūd.
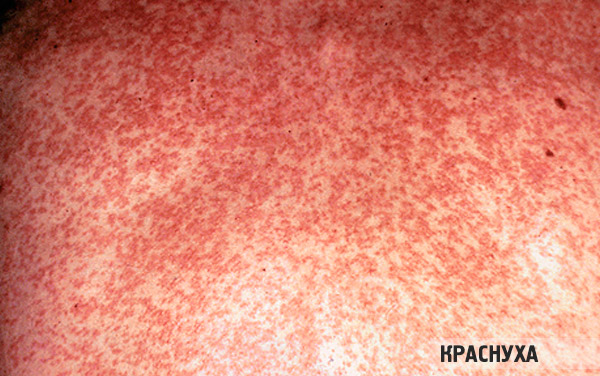
Sarkani plankumi var liecināt par masalām, kas arī rodas organisma piesārņojuma ar patogēniem rezultātā. Tos pavada hipertermija, klepus un iesnas, asarošana. Sākotnēji mazi, bet pakāpeniski palielinās, sasniedzot diezgan lielus izmērus. Pirmie atrodas uz sejas, pakāpeniski izplatoties uz kaklu, rumpi, ekstremitātēm.

Skarlatīna var izpausties arī kā sarkani izsitumi. Sākumā parādās punktveida plankumi, diezgan spilgti, āda kļūst sarkana. Sākotnēji - vietās, kur ķermenis liecas: elkoņu, ceļu apvidū. Pēc tam tas izplatās uz vaigiem. To visu pavada tādi simptomi kā sāpes un dedzināšana kaklā, kutināšana, klepus.
Vai arī tā ir tādas specifiskas slimības kā rozola infantum jeb pēkšņas eksantēmas izpausme. Šī ir slimība, kas izpaužas tikai bērnam vecumā no 2 gadiem. Paaugstinās temperatūra, ko praktiski nekas nemazina. Tad tā pazeminās, un seja ir klāta ar sarkaniem plankumiem. Vairumam bērnu tie pāriet paši no sevis, taču ir gadījumi, kad nepieciešama papildu ārstēšana.
Sarkani plankumi, kas ir raupji pieskaroties, var liecināt par ķērpjiem. Tie var niezēt vai neniezēt. Dažreiz tie lobās, dažreiz ne. Visbiežāk tie rodas pēc saskares ar klaiņojošiem suņiem un kaķiem, savvaļas dzīvniekiem. Ir daudz ķērpju veidu. Lai noteiktu precīzu diagnozi, nepieciešama pārbaude. Parasti pietiek ar šūnu nokasīšanu no skartās vietas.
Sarkani izsitumi var liecināt arī par vējbakām. Izsitumi ne vienmēr ir sarkani, diezgan bieži tie ir rozā krāsā. Šādiem izsitumiem raksturīga stipra nieze un dedzināšana. Tomēr nevajadzētu kasīties, jo var tikai pasliktināt stāvokli un rasties komplikācijas, piemēram, infekcijas process.
Alerģisks dermatīts izraisa sarkanus izsitumus. Dermatīts var rasties pat zīdaiņiem reakcijas dēļ uz noteiktu produktu vai vielu.
Dažreiz tie parādās mutē. Tā ir stomatīta pazīme, kas ietekmē gļotādu. Tas var notikt patogēnu mikroorganismu rezultātā, kā arī uz disbakteriozes fona. Tas prasa steidzamu ārstēšanu, jo šādi plankumi mēdz ātri izplatīties visā mutes dobumā. Var tikt skarts pat barības vads. Bērns nevar ēst, jo šis process kļūst sāpīgs. Turklāt parādās nelieli erozijas izvirdumi, kas, palielinoties, saplūst lielākās čūlās. Nekavējoties jāsniedz neatliekamā palīdzība, jo tas var izraisīt anafilaktisku šoku.
Sarkani plankumi uz jaundzimušā ķermeņa
Jaundzimušajiem patoloģijas cēlonis ir dzeloņains karstums, kas izraisa plankumu veidošanos. Tas tiek novērots tiem, kas lieto autiņbiksītes un autiņbiksītes. Tiek izmantoti kumelīšu, kliņģerīšu, sukceju un citi novārījumi. Tiek izmantots bērnu pūderis. Lai novērstu plankumu parādīšanos, jāvalkā dabīgs apģērbs, kas labi uzsūc sviedrus. Galvenais to parādīšanās iemesls ir alerģiska reakcija uz jebkura alergēna iedarbību, bērnu kosmētiku.
Sarkani plankumi uz ķermeņa grūtniecības laikā un pēc dzemdībām
Grūtniecības laikā attīstās disbakterioze, jo strauji mainās mikroflora un hormonālais līmenis. Ievērojami palielinās histamīna līmenis, kas izraisa pastiprinātu organisma sensibilizāciju, alerģiju. Tas viss veicina patoloģiskā procesa attīstību, un parādās izsitumi.
Bieži vien tas ir asinsvadu bojājumu, sasitumu, nepareizas sasprindzinājuma dzemdību laikā, paaugstināta spiediena sekas. Tas rodas arī kā posttraumatisks sindroms, iekaisuma procesa rezultāts.
Posmi
Jebkuram plankumam ir trīs attīstības stadijas. Pirmajā posmā parādās plankumu parādīšanās priekšnoteikumi. Parādās viegls pīlings, āda kļūst kairināta. Otrajā posmā parādās diezgan spēcīgi, spilgti izsitumi, kas saglabājas vairākas dienas. Trešajā posmā izsitumi sāk izzust, to smagums pakāpeniski samazinās, krāsa izzūd.
 [ 18 ]
[ 18 ]
Veidlapas
Uz ķermeņa ir daudz dažādu sarkano plankumu veidu. Attiecīgi pastāv arī daudzas dažādas klasifikācijas, uz kuru pamata tiek atšķirti veidi. Piemēram, pastāv klasifikācija pēc etioloģiskās pazīmes, kas balstās uz patoloģijas cēloni. Saskaņā ar šo klasifikāciju tiek atšķirti asinsvadu plankumi, kas rodas asinsvadu defektu vai iekaisuma procesu rezultātā. Tie var rasties traumas, asinsvadu mehānisku bojājumu, asinsrites traucējumu, vielmaiņas procesu, asinsvadu tonusa rezultātā.
Asinsvadu plankumi tiek iedalīti hiperēmiskos, kas ir piesātināti ar asinīm. Cēlonis var būt asinsvadu paplašināšanās, kas rodas slimības laikā emocionālu reakciju rezultātā. Šādi plankumi parasti lokalizējas uz muguras, kakla, sejas, krūtīm.
Hemorāģiski plankumi rodas asiņošanas rezultātā audos un var rasties gan ar iekšējām slimībām, gan ar difūziem ievainojumiem.Visbiežāk tas ir viens no smagu asinsvadu bojājumu simptomiem.
Teleangiektātiskos plankumus izraisa pastāvīga vai īslaicīga asinsvadu paplašināšanās. Tie ietver tā sauktās "zirnekļa vēnas", paplašinātus asinsvadu tīklus un apsārtumu, kas rodas to rezultātā.
Atsevišķi izšķir pigmenta plankumus, kas rodas jebkura pigmenta deficīta vai pārmērīguma, vielmaiņas procesu, īpaši vitamīnu-minerālu metabolisma, disfunkcijas rezultātā. Izšķir hipopigmentētus un hiperpigmentētus plankumus.
Ķērpju plankumi (sarkanie plakanie, jostas rozes, daudzkrāsainie) rodas dažādu iemeslu dēļ, un to patogeneze ir dažāda. Plaši pazīstama ir klasifikācija, kas balstīta uz vizuālajām īpašībām. Saskaņā ar šīm pazīmēm izšķir asinsvadu, pigmenta plankumus. Īpašu grupu veido mākslīgas izcelsmes plankumi. Tas ietver tetovējumus, permanento grimu.
Sarkani plankumi uz ķermeņa nieze
Bez diagnostikas un testu rezultātiem gandrīz nav iespējams nepārprotami atbildēt uz šo jautājumu. Var pieņemt, ka patoloģijas cēlonis var būt alerģiska reakcija, atsevišķu sastāvdaļu un pārtikas produktu nepanesamība, medikamentu iedarbība. Dažreiz šādi var izpausties smaga infekcijas slimība, piemēram, vējbakas vai sifiliss. Cirpējēdes un dažādas sēnīšu slimības var izraisīt patoloģijas attīstību.
Attiecīgi katra individuālā gadījuma ārstēšana būs atšķirīga. Tātad, ja izrādās, ka cēlonis ir alerģija, tiks izrakstītas pretalerģiskas zāles. Ja cēlonis ir, piemēram, ķērpis, būs nepieciešama ilgstoša pretsēnīšu un, iespējams, pretiekaisuma terapija.
Sarkani, pārslaini plankumi uz ķermeņa
Iespējams, pārmērīgi sausas ādas, normālas vielmaiņas trūkuma dēļ. Vai arī psoriāzes, diatēzes, seborejas, ķērpju, citu somatisko un infekcijas slimību pazīme.
To izmērs palielinās. Plankumi sāk saplūst viens ar otru, kas noved pie smagas lobīšanās. Patoloģijai nepieciešama obligāta ārstēšana, jo tā pati par sevi neizzudīs, situācija var tikai pasliktināties. Šādu patoloģiju attīstību galvenokārt izraisa predispozīcija un ārējie faktori.
Sarkani, pārslaini plankumi uz ķermeņa, niezoši
Tie norāda uz dažādām aknu, nieru, sirds patoloģijām un negatīvu vides faktoru ietekmi. Piemēram, ilgstošas aukstuma un sala iedarbības rezultātā. Arī plankumi bez niezes var liecināt par pārmērīgu ādas pakļaušanu saules gaismai, solārijiem un cita veida starojumam. Vasarā fotodermatoze var izpausties līdzīgi saules gaismas iedarbības un apdegumu rezultātā. Jutīgas ādas gadījumā - reakcija uz vēju, karstumu, ūdeni un sauli. Ir nepieciešams lietot līdzekļus, kuriem piemīt fotoaizsargājoša iedarbība.
Ziemā pat centrālā apkure var izraisīt šādas reakcijas, jo tā sausina ādu. Pārāk sauss iekštelpu gaiss rodas ilgstošas sildītāju, gaisa kondicionieru lietošanas rezultātā. Neppieciešama dermatologa vai kosmetologa konsultācija.
Kurš sazināties?
Diagnostika sarkani plankumi uz ķermeņa
Diagnostikas process ir diezgan sarežģīts. Vispirms jums jāapmeklē ģimenes ārsts vai dermatologs. Ārsts apkopos primāro informāciju, izpētīs dzīves un slimību anamnēzi. Pēc tam tiks veikta vispārēja un speciāla pārbaude. Arī šajā posmā ārsts izraksta vispārējus testus, kas ļauj iegūt vispārēju priekšstatu par patoloģiju.
Pēc tam persona parasti tiek nosūtīta uz papildu konsultāciju pie citiem speciālistiem, jo, pamatojoties uz pieejamajiem datiem, var noteikt tikai provizorisku diagnozi. Tiek veiktas nepieciešamās pārbaudes, nozīmēti trūkstošie laboratoriskie un instrumentālie izmeklējumi. Tikai pēc pilnīgas ainas iegūšanas var noteikt galīgo diagnozi un izvēlēties nepieciešamo ārstēšanu. Bieži vien ir nepieciešama arī diferenciāldiagnostika, jo daudzām slimībām ir līdzīgas izpausmes. To veic, lai skaidri atšķirtu vienas slimības izpausmes no citas līdzīgas slimības izpausmēm. Īpaši grūti ir veikt diferenciāldiagnostiku bērniem.
Testi
Pirmkārt, tiek nozīmēti standarta klīniskie izmeklējumi – asins, urīna un fekāliju analīzes. Tās var būt ļoti informatīvas, neskatoties uz to primitīvismu un vienkāršību. Tās var parādīt patoloģijas raksturu: norādīt, vai slimība ir vīrusu, bakteriāla, alerģiska vai invazīva. Var noteikt, cik ilgi patoloģiskais process norisinās organismā un kādā stadijā tas atrodas. Ar analīzes palīdzību var noteikt aptuvenu iekaisuma procesa lokalizāciju.
Pēc tam, pamatojoties uz ar klīniskajām metodēm iegūto sākotnējo ainu, tiek izvēlēta papildu diagnostikas shēma. Var tikt noteikta bioķīmiskā analīze, kas atklās bioķīmisko procesu īpatnības organismā, norādīs uz iespējamiem vielmaiņas traucējumiem. Ir iespējams iegūt vispārēju priekšstatu par patoloģiju.
Pamatojoties uz imunogrammu, ir iespējams pētīt imūnsistēmas stāvokli, organisma specifiskās un nespecifiskās aizsardzības mehānismus, identificēt imūnsistēmas stāvokli, izteikt prognozi par ārstēšanas efektivitāti, atveseļošanās ātrumu.
Ja ir aizdomas par alerģiskām slimībām, tiek veiktas alergoloģiskās, imunoloģiskās un citas pētījumu metodes. Obligāti jānosaka imūnglobulīna E līmenis, kas ir aizkavētas alerģiskas reakcijas indikators.
Ja ir aizdomas par vīrusu slimību, tiek veikta virusoloģiskā diagnostika. Tiek noteikts patogēns, tā suga un ģints, vīrusu slodzes pakāpe, kā arī vīrusa aktivitāte vai neaktivitāte. Var izmantot gan kvantitatīvas, gan kvalitatīvas pētījumu metodes. Kvantitatīvās metodes tiek uzskatītas par informatīvākām, jo tās ļauj noteikt precīzu vīrusa daudzumu asinīs un saskaņā ar šiem datiem izvēlēties nepieciešamo ārstēšanu.
Ieteicams veikt arī latentu infekciju analīzi. Tā kā tās ir bīstamas, jo attīstās asimptomātiski, bez jebkādām pazīmēm. Bet vēlāk attīstās smaga patoloģija, kuru bieži vien ir grūti izārstēt.
Ja ir aizdomas par bakteriālu infekciju, tiek veikta bakterioloģiskā izmeklēšana. Šim nolūkam tiek savākts bioloģiskais materiāls, ko pēc tam sēj uz barības vielu barotnes. Vispirms sēj universālu barotni un vairākas dienas inkubē termostatā.
Pēc tam tiek atlasītas lielākās, atsevišķās kolonijas, veikta mikroskopiskā izmeklēšana un sēšana uz selektīvās barotnes, lai iegūtu tīrkultūru. Pēc tīrkultūras iegūšanas tiek veikta tās sugas un ģints identifikācija, kā arī galvenais patogēns. Ar to tiek veikta virkne bioķīmisko un seroloģisko pētījumu, un tiek noteikta koncentrācija. Pēc tam tiek izdarīts secinājums par slimības raksturu un bakteriālā piesārņojuma pakāpi.
Ja ir aizdomas par disbakteriozi, tiek nozīmēta atbilstoša fekāliju izmeklēšana disbakteriozes noteikšanai. Papildus var nozīmēt tādas pētījumu metodes kā skrāpēšana, helmintu olu analīze, mikoloģiskie pētījumi sēnīšu slimību noteikšanai. Bieži tiek veikts pētījums zemādas ērces - demodeksa - klātbūtnes noteikšanai. Šim nolūkam tiek veikta ādas daļiņu nokasīšana vai nokasīšana no plankuma virsmas, un pēc tam tiek veikta mikroskopija.
Instrumentālā diagnostika
Ja diagnozes noteikšanai nav pietiekamas informācijas, var noteikt instrumentālo diagnostiku. Kādi pētījumi būs nepieciešami un kādas metodes tiks izmantotas, ir atkarīgs no iespējamā cēloņa. Tātad, ja tiek pieņemts, ka plankumi ir sirds un asinsvadu patoloģijas sekas, noderīgu informāciju var sniegt tādi pētījumi kā elektrokardiogramma, angiogrāfija, MRI.
Ja jums ir aizdomas, ka izsitumus izraisa kuņģa-zarnu trakta slimība, ieteicams veikt gastroskopiju, vēdera dobuma orgānu ultraskaņu vai rentgena izmeklēšanu.
Diferenciālā diagnoze
Diferenciāldiagnostikas pamatā ir nepieciešamība diferencēt dažādas slimības. Lai diferencētu plankumus, kas rodas ar konkrētu patoloģiju, nepieciešams veikt virkni pētījumu. Piemēram, ir rūpīgi jāizpēta anamnēze. Pamatojoties uz klīnisko ainu, objektīvās izmeklēšanas rezultātiem un pacienta subjektīvajām sajūtām, var izdarīt noteiktus secinājumus. Ja ar to nepietiek, ieteicams veikt virusoloģisku vai bakterioloģisku pētījumu. Izolējot patogēnu tīrkultūrā, var noteikt atbilstošu diagnozi.
Diferenciāldiagnostika attiecas arī uz slimības apakštipa noteikšanu. Piemēram, ja bija iespējams precīzi noteikt, ka izsitumu cēlonis bija ķērpis, ir jānosaka tā veids (cirpējēdes, jostas roze, rozā tīklene utt.).
 [ 27 ]
[ 27 ]
Komplikācijas un sekas
Komplikācijas, kas var rasties, ja slimība netiek ārstēta, ir ļoti bīstamas. Visbīstamākā ir slimības progresēšana, iekaisuma un infekcijas procesa vispārināšana. Audzēji (labdabīgi, ļaundabīgi) ir bīstami, ņemot vērā samazinātu imunitāti un slimības progresēšanu, īpaši, ja tos izraisa onkogēni vīrusi.
Sarkani plankumi uz ķermeņa var pazust bez pēdām, ja tiek veikta pareiza ārstēšanas pieeja. Tam nepieciešama atbilstoša diagnostika. Jums pēc iespējas ātrāk jāsazinās ar speciālistu. Ja ārstēšana netiek veikta, prognoze var būt nelabvēlīga.
Profilakse
Profilakses pamatā ir savlaicīga diagnostika, kas ļaus agrīnā stadijā noteikt patoloģijas cēloni un noteikt nepieciešamo ārstēšanu. Ir svarīgi savlaicīgi ārstēt konstatētos infekcijas un iekaisuma procesus. Ir nepieciešams uzturēt normālu imūnsistēmas stāvokli. Lai to izdarītu, nepieciešams uzņemt nepieciešamo vitamīnu un mikroelementu daudzumu. Uzturam jābūt pilnvērtīgam un sabalansētam. Ir nepieciešams uzturēt nepieciešamo fizisko aktivitāšu līmeni, veikt elpošanas un relaksācijas vingrinājumus.
 [ 34 ]
[ 34 ]
Prognoze
Ja tiek ievēroti visi ārsta ieteikumi un diagnoze tiek noteikta savlaicīgi, prognoze var būt labvēlīga. Šajā gadījumā sarkanie plankumi uz ķermeņa pilnībā izzūd. Ja ieteikumi netiek ievēroti, prognoze var būt ārkārtīgi nelabvēlīga. Bieži vien plankumi ir nopietnu slimību pazīme.
 [ 35 ]
[ 35 ]

