
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Sausā un slapjā pirkstu gangrēna cukura diabēta gadījumā
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
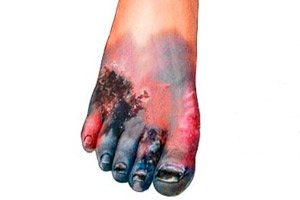
Viena no nopietnām problēmām, kas saistīta ar hronisku hiperglikēmiju (paaugstinātu cukura līmeni asinīs), ir diabētiskā gangrēna, kas rodas pacientiem ar šo vielmaiņas slimību sliktas asins piegādes dēļ audiem un to trofikas pasliktināšanās dēļ.
Epidemioloģija
Saskaņā ar PVO statistiku, diabēta vidējā izplatība pasaulē ir sasniegusi 6,3% (Ziemeļamerikā tā ir divreiz augstāka) un turpina pieaugt. [ 1 ], [ 2 ]
Katru gadu 2–5 % pacientu rodas trofiskās čūlas un audu nekroze, ko izraisa diabēts, un šo hroniskas hiperglikēmijas komplikāciju risks tiek lēsts 15–20 % apmērā.
Aptuveni katram trešajam pacientam galu galā attīstās diabētiskās pēdas sindroms, un tā neārstēšanas rezultāts ir pēdas gangrēna diabēta gadījumā. Gandrīz 85% gadījumu tas beidzas ar ekstremitātes amputāciju, bet 5,5% gadījumu – ar nāvi. [ 3 ]
Pēc ķirurgu domām, mūsdienās 60–70% no visām apakšējo ekstremitāšu amputācijas operācijām ir saistītas ar diabētu.
Cēloņi diabētiskā gangrēna
Eksperti norāda uz šādiem pamatcēloņiem, kas izraisa audu nāvi – gangrēnu – pacientiem ar diabētu:
- asinsvadu bojājumi — apakšējo ekstremitāšu diabētiskā angiopātija, tas ir, perifērās asinsrites traucējumi ar ierobežotu asins plūsmu uz ekstremitāšu distālajām daļām un lokālu audu išēmiju. Tas negatīvi ietekmē brūču dzīšanas procesu, palēninot bojāto šūnu dabisko atjaunošanos, samazinot atkārtotas epitelizācijas ātrumu un anatomiskās integritātes atjaunošanos pat ar vismazākajām brūcēm; [ 4 ]
- diabētiskā neiropātija – jutīgu nervu šķiedru bojājumi, kā rezultātā tiek traucēta nervu impulsu pārraide un zūd jutīgums un/vai sāpju sajūta. Tādējādi rodas priekšnoteikumi nepamanītiem ievainojumiem (griezumiem, nobrāzumiem, skrambām utt.) un iekaisuma progresēšanai. [ 5 ]
Hronisku asinsvadu un nervu šķiedru bojājumu klātbūtne izraisa apakšējo ekstremitāšu gangrēnu diabēta gadījumā, un visbiežāk tā ir pēdas vai pirkstu (pirkstu vai roku) gangrēna.
Turklāt hiperglikēmija negatīvi ietekmē lokālo imunitāti, samazinot imūnkompetentu šūnu reakciju uz infekcijām un to aizsargfunkcijas. [ 6 ]
Riska faktori
Absolūtie gangrēnas attīstības riska faktori pacientiem ar diabētu ir šādi:
- mehāniski bojājumi (traumas) ādai un mīkstajiem audiem;
- trofiskas čūlas diabēta gadījumā uz kājām;
- ko pavada ādas un zemādas audu čūlu infekcija, saistaudu locītavu struktūru un kaulu audu izmaiņas uz pēdas, ko sauc par diabētisko pēdu, kad patoloģiskais process sasniedz 4.-5. attīstības stadiju.
Ir informācija, ka zāles Kanagliflozīns un Dapagliflozīns, kas pazemina cukura līmeni asinīs (bloķējot olbaltumvielu savienojumus, kas transportē glikozi asinīs), palielina anogenitālās zonas gangrēnas - Furnjē gangrēnas - attīstības iespējamību. Tās simptomi var būt nogurums un drudzis, kā arī ādas pietūkums un apsārtums dzimumorgānu rajonā. Kā norāda eksperti, šāda veida gangrēna ir reta un var rasties diabēta slimniekiem ar nepietiekamu šķidruma uzņemšanu un funkcionālu nieru mazspēju urīnceļu infekcijas dēļ. [ 7 ]
Pathogenesis
Gangrēna ir audu nekroze asinsapgādes pārtraukšanas dēļ, daudzos gadījumos ar ādas integritātes bojājuma zonas inficēšanos ar baktērijām, kas izraisa iekaisumu, jo īpaši Staphylococcus aureus (zelta stafilokoks), Streptococcus pyogenes (β-hemolītiskais streptokoks), Pseudomonas aeruginosa (Pseudomonas aeruginosa), Proteus mirabilis (Proteus) utt.
To izraisītās audu nekrozes patogeneze ir detalizēti aplūkota materiālā – Gangrēna.
Skaidrojot gangrēnas attīstības mehānismu diabēta gadījumā, ārsti uzsver, ka šīs endokrīnās slimības gadījumā – ar tai raksturīgiem vielmaiņas traucējumiem – ir palielināta proinflamatorisko citokīnu ekspresija, bet normālā dzīšanas procesa galvenās fāzes ir palēninātas. Un tas noved pie nedzīstošām trofiskām čūlām diabēta gadījumā, kas bieži inficējas ar komplikācijām abscesu un gangrēnas veidā.
Simptomi diabētiskā gangrēna
Kā gangrēna sākas diabēta gadījumā? Tas tieši atkarīgs no tās veida, jo gangrēna var būt sausa, mitra un anaerobā (gāzveida).
Visbiežāk sausā gangrēna diabēta gadījumā skar kāju pirkstus – bez baktēriju līdzdalības, ko izraisa audu išēmija un kas attīstās to koagulatīvās nekrozes veidā. Pirmās tās pazīmes ir nejutīgums, tirpšana un lokālas ādas temperatūras pazemināšanās (skartā ekstremitātes zona kļūst auksta un bāla asiņu aizplūšanas dēļ). Pēc tam skartās zonas dziļumos rodas stipras sāpes, kas pārvēršas brūnzaļā čūlā ar strauji melnojošu ādu gar malu. [ 8 ], [ 9 ]
Ar bakteriālu infekciju diabēta gadījumā saistītie mitrās kāju gangrēnas simptomi būtībā demonstrē visas raksturīgās kolikvatīvajai (kūstošajai) nekrozei raksturīgās pazīmes, kas attīstās audos – ar ādas pietūkumu un apsārtumu, asiņošanu un sāpēm (ar sekojošu jutības zudumu), kā arī strauju audu atslābināšanos, kas iegūst ļoti neparastu krāsu (no pelēcīgi zaļas līdz purpursarkanai) ar pūstošu smaku. Ķermeņa temperatūra paaugstinās. Vienā no audu nekrozes stadijām uz virsmas veidojas krevele, zem kuras var uzkrāties strutas, un, kad garoza saplaisā, tā iztek. [ 10 ]
Kad audus skar anaerobā infekcija, galvenokārt klostridijas (Clostridium septicum, Clostridium perfringens u. c.), diabēta gadījumā attīstās gāzes gangrēna, un sākotnējā stadijā pacients sāk just smagumu, pietūkumu un plīstošas sāpes skartajā ekstremitātē. Visa informācija par tās pazīmēm un simptomiem ir atrodama publikācijā — Gāzes gangrēna.
Kā rodas apakšējo ekstremitāšu gangrēna un kā to ārstē diabēta gadījumā, skatiet publikāciju – Kājas gangrēna.
Komplikācijas un sekas
Sausās gangrēnas komplikācijas ir tās inficēšanās un pārveidošanās par mitru gangrēnu, kā arī skartās ekstremitātes daļas spontāna amputācija (mirušo audu atgrūšanas dēļ).
Visnopietnākās mitrās un gāzveida gangrēnas sekas ir vispārēja organisma intoksikācija un sepse.
Diagnostika diabētiskā gangrēna
Diagnoze sākas ar bojājuma un pacienta vēstures pārbaudi.
Nepieciešami šādi testi: vispārējie un bioķīmiskie asins analīzes; glikozes līmenis asinīs; strutaina eksudāta bakterioloģiskā kultūra; antibiotiku jutības tests.
Lai novērtētu audu dzīvotspēju un ekstremitāšu asinsvadu atjaunošanas iespēju, tiek izmantota instrumentālā diagnostika: skartās zonas mīksto audu rentgenogrāfija un ultraskaņa, asinsvadu ultraskaņas dupleksa skenēšana, ultraskaņas doplerogrāfija un sfigmomanometrija, radioizotopu scintigrāfija. [ 11 ]
Diferenciālā diagnoze
Diabētiskās gangrēnas diferenciāldiagnoze ietver abscesu, iekaisumu flebotrombozē vai apakšējo ekstremitāšu artēriju emboliju, piodermu, kā arī nekrozi erysipelās vai streptokoku bojājumus muskuļu audos.
Kurš sazināties?
Profilakse
Lai izvairītos no gangrēnas, ir nepieciešams kontrolēt cukura līmeni asinīs ar atbilstošu diētu un adekvātu diabēta un visu tā komplikāciju ārstēšanu, lasīt vairāk:
Endokrinologi uzskata, ka ir svarīgi, lai katrs diabēta pacients apzinātos šīs slimības būtību un iespējamās sekas. [ 15 ]
Diabētiskās pēdas gadījumā eksperti iesaka šādus profilakses pasākumus: regulāri uzturēt pēdas tīras un apgriezt nagus; valkāt ērtus apavus (kas neberzē un nespiež), katru dienu pārbaudīt pēdas (lai pārbaudītu, vai nav bojājumu vai ādas krāsas izmaiņu).
Prognoze
Pacientiem ar sausu gangrēnu (kas nav saistīta ar bakteriālu infekciju) ir diezgan labas izredzes uz veiksmīgu iznākumu.
Un mitrās un gāzveida gangrēnas prognoze diabēta gadījumā nav īpaši labvēlīga sepses riska dēļ. Mirstība pacientiem ar diabētu ar pēdu gangrēnu svārstās no 6 līdz 35%.

