
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Galvaskausa nervu izmeklēšana. II pāris: redzes nervs (n. opticus)
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 07.07.2025
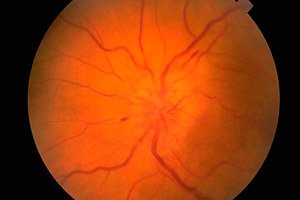
Redzes nervs vada vizuālos impulsus no acs tīklenes uz pakauša daivas garozu.
Vācot anamnēzi, tiek noteikts, vai pacientam ir kādas redzes izmaiņas. Redzes asuma izmaiņas (tālā vai tuvumā) ir oftalmologa pienākums. Pārejošu neskaidras redzes epizodes, ierobežoti redzes lauki, fotospsijas vai sarežģītas vizuālās halucinācijas gadījumā nepieciešama detalizēta visa redzes analizatora pārbaude. Visbiežākais pārejošu redzes traucējumu cēlonis ir migrēna ar redzes auru. Redzes traucējumus visbiežāk raksturo gaismas uzplaiksnījumi vai dzirkstošas zigzaga līnijas (fotopsijas), mirgošana, redzes lauka daļas vai visa zudums. Migrēnas vizuālā aura attīstās 0,5–1 stundu (vai mazāk) pirms galvassāpju lēkmes, ilgst vidēji 10–30 minūtes (ne vairāk kā 1 stundu). Galvassāpes ar migrēnu rodas ne vēlāk kā 60 minūtes pēc auras beigām. Vizuālās halucinācijas, piemēram, fotospsijas (uzplaiksnījumi, dzirksteles, zigzaga līnijas), var atspoguļot epilepsijas lēkmes auru patoloģiska fokusa klātbūtnē, kas kairina garozu kalcīna rievas rajonā.
Redzes asums un tā izpēte
Redzes asumu nosaka oftalmologi. Lai novērtētu redzes asumu attālumā, tiek izmantotas speciālas tabulas ar apļiem, burtiem un cipariem. Ukrainā izmantotā standarta tabula satur 10–12 zīmju (optotipu) rindas, kuru izmēri samazinās no augšas uz leju aritmētiskā progresijā. Redzi pārbauda no 5 m attāluma, galdam jābūt labi apgaismotam. Norma (redzes asums 1) ir tāds redzes asums, pie kura subjekts spēj atšķirt 10. (skaitot no augšas) līnijas optotipus no šī attāluma. Ja subjekts spēj atšķirt 9. līnijas zīmes, viņa redzes asums ir 0,9, 8. līnijas – 0,8 utt. Citiem vārdiem sakot, katras nākamās rindas lasīšana no augšas uz leju norāda uz redzes asuma palielināšanos par 0,1. Redzes asumu tuvumā pārbauda, izmantojot citas speciālas tabulas vai lūdzot pacientam izlasīt tekstu no avīzes (parasti sīku avīzes druku var atšķirt no 80 cm attāluma). Ja redzes asums ir tik slikts, ka pacients neko nevar izlasīt no attāluma, viņš aprobežojas ar pirkstu skaitīšanu (ārsta roka tiek novietota pacienta acu līmenī). Ja arī tas nav iespējams, pacientam lūdz noteikt, vai viņš atrodas tumšā vai apgaismotā telpā. Samazināts redzes asums ( ambliopija ) vai pilnīgs aklums (amauroze) rodas, ja ir bojāta tīklene vai redzes nervs. Šāda akluma gadījumāzīlītes tiešā reakcija uz gaismu izzūd (zīlītes refleksa loka aferentās daļas pārtraukšanas dēļ), bet zīlītes reakcija uz veselas acs apgaismojumu paliek neskarta (zīlītes refleksa loka eferentā daļa, ko attēlo trešā galvaskausa nerva šķiedras, paliek neskarta). Lēni progresējošs redzes zudums tiek novērots, ja audzējs saspiež redzes nervu jeb hiazmu.
Pārkāpumu pazīmes
Pārejošs īslaicīgs redzes zudums vienā acī (pārejoša monokulāra aklums jeb amaurosis fugax — no latīņu valodas "īslaicīgs") var rasties pārejoša tīklenes asinsapgādes traucējuma dēļ. Pacients to raksturo kā "no augšas uz leju krītošu aizkaru", kad tas notiek, un kā "paceļamu aizkaru", kad tas mainās. Redze parasti atjaunojas dažu sekunžu vai minūšu laikā. Retrobulbāram neirītam raksturīga akūta un progresējoša redzes pasliktināšanās 3–4 dienu laikā, pēc tam atjaunošanās dažu dienu vai nedēļu laikā, bieži vien kopā ar acu sāpēm. Pēkšņs un pastāvīgs redzes zudums rodas priekšējās galvaskausa bedres kaulu lūzumu gadījumā redzes kanāla rajonā; redzes nerva asinsvadu bojājumu un temporālā arterīta gadījumā. Kad bazilārās artērijas bifurkācijas zona ir bloķēta un attīstās divpusējs pakauša daivu infarkts ar abu smadzeņu pusložu primāro redzes centru bojājumiem, rodas "tubulāra" redze jeb kortikāls aklums. "Tubulāro" redzi izraisa divpusēja hemianopsija, saglabājot centrālo (makulas) redzi abās acīs. Redzes saglabāšanos šaurā centrālajā redzes laukā izskaidro fakts, ka makulas projekcijas zona pakauša daivas polā tiek apgādāta ar asinīm no vairākām artēriju iedobēm un pakauša daivu infarkta gadījumā visbiežāk paliek neskarta. Šiem pacientiem redzes asums ir nedaudz samazināts, bet viņi uzvedas tā, it kā būtu akli. "Kortikālā" aklums rodas anastomožu nepietiekamības gadījumā starp vidējās un aizmugurējās smadzeņu artērijas kortikālajiem zariem pakauša garozas apgabalos, kas atbild par centrālo (makulas) redzi. Kortikālo aklumu raksturo zīlīšu reakciju uz gaismu saglabāšanās, jo redzes ceļi no tīklenes līdz smadzeņu stumbram nav bojāti. Kortikāls aklums ar divpusējiem pakauša daivu un parieto-pakauša apgabalu bojājumiem dažos gadījumos var tikt kombinēts ar šī traucējuma noliegšanu, ahromatopsiju, konjugētu acu kustību apraksiju (pacients nevar virzīt skatienu uz objektu, kas atrodas redzes lauka perifērajā daļā) un nespēju vizuāli uztvert objektu un tam pieskarties. Šo traucējumu kombināciju sauc par Balinta sindromu.
Redzes lauki un to izpēte
Redzes lauks ir telpas daļa, ko redz nekustīga acs. Redzes lauku integritāti nosaka visa redzes ceļa stāvoklis (redzes nervi, redzes trakts, redzes nerva starojums, kortikālā redzes zona, kas atrodas kalcīna rievā uz pakauša daivas mediālās virsmas). Sakarā ar gaismas staru laušanu un krustošanos lēcā un redzes šķiedru pāreju no tām pašām tīklenes pusēm hiazmā, smadzeņu labā puse ir atbildīga par katras acs redzes lauka kreisās puses integritāti. Redzes lauki tiek novērtēti katrai acij atsevišķi. To aptuvenai novērtēšanai ir vairākas metodes.
- Atsevišķu redzes lauku novērtēšana pārmaiņus. Ārsts sēž pacientam pretī. Pacients aizsedz vienu aci ar plaukstu un ar otru aci skatās uz ārsta deguna virspusi. Pa perimetru no pacienta galvas aizmugures uz redzes lauka centru tiek pārvietots āmurs vai kustīgi pirksti, un pacientam tiek lūgts atzīmēt brīdi, kad āmurs vai pirksti parādās. Izmeklēšana tiek veikta pārmaiņus visos četros redzes lauku kvadrantos.
- "Draudu" metode tiek izmantota gadījumos, kad nepieciešams pārbaudīt pacienta redzes laukus, kuram nav pieejams runas kontakts (afāzija, mutisms utt.). Ārsts ar asu "draudošu" kustību (no perifērijas uz centru) pietuvina izstieptos rokas pirkstus pacienta zīlītei, novērojot tās mirkšķināšanu. Ja redzes lauks ir neskarts, pacients mirkšķina, reaģējot uz tuvojošos pirkstu. Tiek pārbaudīti visi katras acs redzes lauki.
Aprakstītās metodes ir saistītas ar skrīningu; redzes lauka defektus precīzāk nosaka, izmantojot īpašu ierīci - perimetru.
Pārkāpumu pazīmes
Monokulārus redzes lauka defektus parasti izraisa acs ābola, tīklenes vai redzes nerva patoloģija – citiem vārdiem sakot, redzes ceļu bojājums pirms to krustošanās (hiazma) izraisa redzes lauka traucējumus tikai vienā acī, kas atrodas skartajā pusē. Binokulārie redzes lauka defekti (hemianopsija) var būt bitemporāli (abām acīm ir temporālā redzes lauka zudums, t.i., labajai acij ir labais, kreisajai acij – kreisais) vai homonīmi (katrai acij ir vienāds redzes lauka zudums – vai nu kreisais, vai labais). Bitemporāli redzes lauka defekti rodas, ja ir bojāts redzes šķiedras krustošanās zonā (piemēram, hiazmas bojājums oniksojā un hipofīzē). Homonīmi redzes lauka defekti rodas, ja ir skarts redzes trakts, redzes starojums vai redzes garoza, t.i., ja ir skarts redzes ceļš virs hiazmas (šie defekti rodas redzes laukos, kas atrodas pretējā pusē bojājumam: ja bojājums ir kreisajā puslodē, tiek skarti abu acu labie redzes lauki un otrādi). Temporālās daivas bojājums izraisa defektus redzes lauku homonīmajos augšējos kvadrantos (kontralaterāla augšējā kvadranta anopsija), bet parietālās daivas bojājums izraisa defektus redzes lauku homonīmajos apakšējos kvadrantos (kontralaterāla apakšējā kvadranta anopsija).
Vadītspējas redzes lauka defekti reti ir saistīti ar redzes asuma izmaiņām. Pat ar ievērojamiem perifēra redzes lauka defektiem centrālā redze var saglabāties. Pacienti ar redzes lauka defektiem, ko izraisa redzes ceļu bojājumi virs hiazmas, var neapzināties savu klātbūtni, īpaši parietālās daivas bojājumu gadījumos.
 [ 1 ]
[ 1 ]
Acu pamatne un tās pārbaude
Acs dibenu apskata ar oftalmoskopu. Tiek novērtēts redzes nerva galviņas (papillas) (redzes nerva sākotnējā, intraokulārā daļa, kas redzama oftalmoskopijas laikā), tīklenes un dibena asinsvadu stāvoklis. Svarīgākās dibena īpašības ir redzes nerva galviņas krāsa, tās robežu skaidrība, artēriju un vēnu skaits (parasti 16–22), venozās pulsācijas klātbūtne, jebkādas anomālijas vai patoloģiskas izmaiņas: asiņošana, eksudāts, izmaiņas asinsvadu sieniņās dzeltenā plankuma (makulas) zonā un tīklenes perifērijā.
Pārkāpumu pazīmes
Redzes nerva diska tūsku raksturo tā izspiešanās (disks izvirzās virs tīklenes līmeņa un iestiepjas acs ābola dobumā), apsārtums (diska asinsvadi ir strauji paplašināti un piepildīti ar asinīm); diska robežas kļūst neskaidras, palielinās tīklenes asinsvadu skaits (vairāk nekā 22), vēnas nepulē, ir asiņošana. Paaugstināta intrakraniālā spiediena gadījumā (tilpuma process galvaskausa dobumā, hipertensijas encefalopātija utt.) novēro divpusēju redzes nerva diska tūsku ( redzes nerva sastrēguma kārpa ). Redzes asums sākotnēji parasti netiek ietekmēts. Ja intrakraniālā spiediena paaugstināšanās netiek savlaicīgi novērsta, redzes asums pakāpeniski samazinās un redzes nerva sekundāras atrofijas dēļ attīstās aklums.
Redzes nerva galviņas sastrēgums jādiferencē no iekaisuma izmaiņām (papilīta, redzes nerva neirīta ) un išēmiskas optiskās neiropātijas. Šādos gadījumos izmaiņas galviņā bieži ir vienpusējas, raksturīgas sāpes acs ābola apvidū un samazināts redzes asums. Redzes nerva galviņas bālums kombinācijā ar samazinātu redzes asumu, redzes lauku sašaurināšanos, samazinātu zīlīšu reakciju ir raksturīgs redzes nerva atrofijai, kas attīstās daudzu šo nervu skarošu slimību (iekaisuma, dismetabolisku, iedzimtu) gadījumā. Primārā redzes nerva atrofija attīstās, bojājot redzes nervu jeb hiazmu, kamēr galviņa ir bāla, bet tai ir skaidras robežas. Sekundārā redzes nerva atrofija attīstās pēc redzes nerva galviņas tūskas, galviņas robežas sākotnēji ir neskaidras. Multiplās sklerozes gadījumā var novērot selektīvu redzes nerva diska deniņu puses bālumu, taču šo patoloģiju var viegli sajaukt ar redzes nerva diska normālā stāvokļa variantu. Tīklenes pigmentārā deģenerācija ir iespējama nervu sistēmas deģeneratīvu vai iekaisuma slimību gadījumā. Citi svarīgi patoloģiski atklājumi neirologam, izmeklējot acs dibenu, ir tīklenes arteriovenozā angioma un ķiršu bedres simptoms, kas ir iespējams daudzu gangliozidožu gadījumā un kam raksturīgs balts vai pelēks, noapaļots bojājums makulā, kura centrā ir ķiršu sarkans plankums. Tā izcelsme ir saistīta ar tīklenes ganglija šūnu atrofiju un asinsvadu membrānas caurspīdību caur to.

