
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Kalcinoze: kas tas ir, kā to ārstēt?
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
Ko nozīmē kalcifikācija? Tā ir nešķīstošu kalcija sāļu uzkrāšanās vietās, kur to klātbūtne nav gaidāma ne no anatomiskā, ne fizioloģiskā viedokļa, tas ir, ārpus kauliem.
Starp visiem cilvēka organisma biogēnajiem makroelementiem kalcija īpatsvars – hidroksiapatīta kristālu veidā kaulu audos – ir visnozīmīgākais, lai gan kalcijs ir atrodams arī asinīs, šūnu membrānās un ārpusšūnu šķidrumā.
Un, ja šī ķīmiskā elementa līmenis ir ievērojami paaugstināts, tad attīstās kalcifikācija – minerālvielu metabolisma traucējumi (kods E83 saskaņā ar ICD-10).
Cēloņi kalcinoze
Kalcija metabolisms ir daudzpakāpju bioķīmisks process, un mūsdienās ir identificēti un sistematizēti galvenie kalcinozes, kā viena no minerālvielu metabolisma traucējumu veidiem, cēloņi. Tomēr, ņemot vērā ciešo saistību starp visiem organismā notiekošajiem vielmaiņas procesiem, klīniskajā endokrinoloģijā ir ierasts vienlaikus apsvērt arī kalcifikācijas (vai kalcifikācijas) nogulsnēšanās patogenezi.
Kaļķakmens distrofijas galvenais cēlonis tiek atzīts par asiņu pārsātināšanos ar kalciju - hiperkalciēmiju, kuras etioloģija ir saistīta ar palielinātu osteolīzi (kaulu audu iznīcināšanu) un kalcija izdalīšanos no kaulu matricas.
Hiperkalciēmija, kā arī hipertireoze vai epitēlijķermenīšu patoloģijas samazina vairogdziedzera kalcitonīna ražošanu, kas regulē kalcija līmeni, kavējot tā izvadīšanu no kauliem. Tiek pieņemts, ka tieši slēptas vairogdziedzera problēmas sievietēm pēcmenopauzes periodā – kombinācijā ar estrogēnu līmeņa samazināšanos, kas saglabā kalciju kaulos – izraisa ekstrakaulu kalcija nogulsnēšanos, t.i., kalcifikāciju osteoporozes gadījumā.
Pastāv arī citi patoloģiski stāvokļi, kas izraisa kalcija sāļu koncentrēšanos nepareizās vietās. Tādējādi pacientiem ar primāro hiperparatireozi, epitēlijķermenīšu hiperplāziju vai to hormonāli aktīvu audzēju palielinās paratireoīdā hormona (parathormona jeb PTH) sintēze, kā rezultātā tiek nomākta kalcitonīna darbība un palielinās kalcija līmenis asins plazmā, kā arī kaulu demineralizācija.
Jāņem vērā fosfora nozīme kalcija metabolismā, jo šo makroelementu satura proporciju pārkāpums organismā noved pie hiperfosfatemijas, kas palielina "kalcija nogulšņu" veidošanos kaulos, mīkstajos audos un asinsvados. Savukārt nieru parenhīmas pārsātinājums ar kalcija sāļiem noved pie nieru mazspējas un nefrokalcinozes attīstības.
Paaugstinātas osteolīzes mehānisms ar kalcija fosfāta un karbonāta izdalīšanos no kaulu nogulsnēm jebkuras lokalizācijas vēža audzēju klātbūtnē ir izskaidrojams ar tā saukto paraneoplastisko sindromu: ļaundabīgo audzēju augšanu pavada hiperkalciēmija, jo mutētās šūnas spēj ražot polipeptīdu, kas pēc darbības ir līdzīgs parathormonam.
Ir labi zināms, ka kalcija sāļu veidošanās patoģenēzi var izraisīt D vitamīna pārpalikums, kas endokrinoloģijā ir saistīts ar 1,25-dihidroksi-D3 vitamīna - kalcitriola - sintēzes palielināšanos, kas aktīvi piedalās kalcija un fosfora metabolisma procesā. Kaļķakmens distrofijas attīstībā ir iesaistīta A vitamīna hipervitaminoze, kas izraisa osteoporozi, kā arī K1 vitamīna deficīts ar pārtiku un endogēnais K2 vitamīns.
Ja nav endokrīno patoloģiju, kopējais kalcija saturs asins plazmā nepārsniedz fizioloģisko normu, un tad kalcinozes cēloņi ir dažādi, ko izraisa lokāli faktori. Tie ietver kalcija fosfāta nogulsnēšanos uz bojātu, atrofētu, išēmisku vai mirušu šūnu organellu membrānām, kā arī starpšūnu telpas šķidruma pH līmeņa paaugstināšanos sārmainu hidrolītisko enzīmu aktivācijas dēļ.
Piemēram, kalcifikācijas process asinsvadu aterosklerozes gadījumā ir attēlots šādi. Kad uz asinsvada sieniņas nogulsnētais holesterīns ir pārklāts ar apvalku, kas veidots no endotēlija glikoproteīnu savienojumiem, veidojas holesterīna plāksnīte. Un tā ir klasiska ateroskleroze. Kad ateromatozās plāksnes apvalka audi sāk "piesātināties" ar kalcija sāļiem un sacietē, tā jau ir aterokalcinoze.
Kalcija metabolisma traucējumu etioloģijā nozīmīgu lomu spēlē asins skābuma (pH) ūdeņraža indeksa nobīde uz sārmainu pusi ar daļēju asins fizikāli ķīmiskās bufersistēmas (bikarbonāta un fosfāta) disfunkciju, kas uztur skābju-bāzes līdzsvaru. Viens no tā traucējumu iemesliem, kas noved pie alkalozes, ir Bērneta sindroms, kas attīstās tiem, kas patērē daudz kalciju saturošu produktu, lieto cepamo sodu vai antacīdus, kas neitralizē kuņģa skābi, kas adsorbējas kuņģa-zarnu traktā, grēmu vai gastrīta gadījumā.
Tiek uzskatīts, ka jebkuru no iepriekšminētajiem endokrīnās sistēmas traucējumiem pastiprina pārmērīga kalcija uzņemšana ar pārtiku. Tomēr, kā apgalvo Hārvardas Universitātes pētnieki, joprojām nav pārliecinošu pierādījumu tam, ka kalcijs ar uzturu palielina audu kalcifikācijas iespējamību, jo tas neizraisa pastāvīgu kalcija līmeņa paaugstināšanos asinīs.
Riska faktori
Kā liecina klīniskā prakse, dažos gadījumos kalcifikācijas procesu izraisa dažādas infekcijas – tuberkuloze, amebiāze, toksoplazmoze, trihineloze, cisticerkoze, meningīts, encefalīts u.c. – un to pavadošie iekaisuma procesi ar audu bojājumiem.
Tiek identificēti arī šādi kalcifikācijas attīstības riska faktori:
- kaulu lūzumi, kuru dzīšanas laikā tiek aktivizēti osteoklasti, izmantojot bojātus kaulu audus ar to enzīmiem;
- kaulu audu trofisma pasliktināšanās ilgstošas gultas atpūtas vai paralīzes (paraplēģijas) laikā, kas noved pie nekustīguma;
- ļaundabīgi audzēji;
- hroniskas granulomatozas slimības (sarkoidoze, Krona slimība);
- sistēmiskas dabas autoimūnas patoloģijas (sklerodermija, reimatoīdais artrīts, vilkēde);
- hroniskas nieru patoloģijas ar to filtrācijas spējas samazināšanos (šajā gadījumā fosfora un kalcija metabolisms tiek traucēts, attīstoties sekundāram hiperparatireoidismam);
- hroniska virsnieru garozas nepietiekamības forma - Addisona slimība, kas izraisa hipokorticismu un kortizola deficītu, kā rezultātā palielinās Ca katjonu saturs asinīs;
- hiperholesterinēmija, paaugstināts ZBL līmenis asinīs, sistēmiska ateroskleroze;
- sirds defekti, infekciozs endokardīts, sirds ķirurģija;
- asinsvadu anomālijas, asinsvadu ķirurģija;
- osteoporoze un osteopēnija (samazināts kaulu minerālblīvums);
- cukura diabēts (ar augstu glikozes līmeni asinīs ir traucēta magnija uzsūkšanās, kas novērš kalcifikāciju nogulsnēšanos);
- nepietiekams magnija līmenis organismā (bez kura nešķīstošie kalcija sāļi nevar tikt pārveidoti par šķīstošajiem);
- malabsorbcijas sindroms (kurā palielinās Ca saistīšanās šūnās);
- ar vecumu saistītas deģeneratīvas-distrofiskas izmaiņas kaulu un saistaudu audos, involucionālas izmaiņas asinsvadu sieniņās;
- ilgstoša tiazīdu grupas diurētisko līdzekļu (kas samazina kalcija izdalīšanos caur nierēm), kortikosteroīdu, heparīna, pretkrampju līdzekļu un caurejas līdzekļu lietošana;
- hemodialīze (palielina artēriju kalcifikācijas risku);
- staru terapija un ķīmijterapija vēža ārstēšanai.
Šajā sarakstā jāatzīmē atsevišķs punkts: kalcinoze un iedzimtība, jo īpaši ģenētiski noteikta predispozīcija deformējošai osteodistrofijai; kolagenozes un iedzimta hroniska granulomatoza slimība; ģimenes hipokalciūriska hiperkalciēmija (sakarā ar gēnu, kas kodē šūnu membrānu kalcija jutīgos receptorus, mutāciju).
Kalcija nogulsnes jostas starpskriemeļu diskos, gūžas, ceļa un pleca locītavās un apkārtējos mīkstajos audos var būt saistītas ar lēni progresējošu ģenētisku slimību, ko sauc par ohronozi (alkaptonūriju).
Simptomi kalcinoze
Kalcinozes simptomus izraisa ne tik daudz tās etioloģija, cik specifiskā kalcifikāciju atrašanās vieta. Tajā pašā laikā tie reti izpaužas vai vispār neizpaužas, jo vairumā gadījumu tie ir saistīti ar citām nosoloģiskām formām.
Sākotnējo kalcifikāciju var noteikt tikai ar attēldiagnostikas iekārtām – vai nu nejauši, vai arī tad, kad pacientam ar paaugstinātu kalcija līmeni asinīs tiek nozīmēta pārbaude.
Bet pirmās zemādas kalcija granulomu veidošanās pazīmes ekstremitāšu locītavu tuvumā, kas ir saplūdušas ar ādu un, augot, sāk spīdēt cauri tai, var redzēt bez rentgena. Tā ir ādas sklerodermijas kalcinoze jeb distrofiskā kalcinoze sklerodermijas gadījumā.
Mīksto audu kalcifikācija
Papildus ādas sklerodermijas kalcinozei, mīksto audu kalcinoze var tikt sataustīta posttraumatiskā osificējošā miozīta gadījumā: muskulī var sataustīt blīvu zonu, kur nogulsnējas kalcifikācijas. Galvenie simptomi ir intensīvas sāpes un kustību stīvums, āda virs bojājuma kļūst sarkana un zemādas audi pietūkst.
Sēžas muskuļu (mazu vai vidēju) fokālā kalcinoze - ar mērenām dažādas intensitātes sāpēm un pietūkumu - var attīstīties pēc traumām, apdegumiem vai zāļu intramuskulāras injekcijas. Stipras sāpes sēžas apvidū un pat klibošana ejot izraisa kalcifikācijas perēkļi, kas veidojas gūžas locītavas artrozes, sarkomas vai progresējošas iedzimtas Gošē slimības dēļ. Ekstremitāšu paralīzes gadījumā distrofiskā kalcinoze skar apakšstilba un augšstilba muskuļus.
Un ar toksoplazmozi, ochronozi vai tīklenes ļaundabīgu audzēju (retinoblastomu) notiek okulomotorisko muskuļu, kas notur acs ābolu orbītā, kalcifikācija. To elastības samazināšanās novērš normālu acu kustību.
Kad locītavu un periartikulāro audu sinoviālajos maisiņos nogulsnējas kalcija-fosfora sāļi, tiek novērota cīpslu, saišu, hialīna un šķiedru skrimšļu vielmaiņas kalcifikācija. Var diagnosticēt: supraspinatus cīpslas kalcificējošo tendinītu; hondrokalcinozi potītes, ceļa un gūžas locītavās; četrgalvu muskuļa cīpslas kalcifikāciju (stilba kaula paugura rajonā vai ceļa skriemeļu tuvumā). Visos gadījumos novēro lokālas sāpes, lokāla iekaisuma pazīmes un ierobežotu kustīgumu.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Asinsvadu kalcifikācija
Kalcija nogulsnes uz asinsvadu sieniņām visbiežāk parādās aterosklerozes, asinsvadu sieniņu involucionālās fibrozes, autoimūnas un iedzimtas endotēlija displāzijas – piemēram, distrofiskas kalcifikācijas – gadījumā.
Asinsvadu sašaurināšanās par 15–25 % un asins plūsmas palēnināšanās, kas var rasties aortas arkas kalcifikācijas rezultātā aterosklerotisko plātnīšu veidošanās vietās, izraisa vājuma un galvassāpju lēkmes; reiboni un ģīboni; diskomforta sajūtu mediastīnā un pirkstu parestēziju. Turklāt difūza aortas kalcifikācija ar līdzīgiem simptomiem tiek novērota sifilītiskā mezoarterīta un autoimūna aortoarterīta gadījumā.
Smaga krūšu kurvja aortas kalcifikācija papildus jau minētajiem simptomiem izraisa elpas trūkumu, aritmiju un paaugstinātu asinsspiedienu, sāpes sirds rajonā, kas izstaro uz plecu, kaklu, lāpstiņām un hipohondriju. Savukārt vēdera aortas kalcifikācija izpaužas kā apetītes un kopējā ķermeņa svara samazināšanās; sāpes vēdera dobumā, kas saistītas ar ēdiena uzņemšanu; problēmas ar zarnām; smaguma sajūta un sāpes kājās.
Artēriju kalcifikācija, kā likums, notiek vienlaikus ar to pašu aterosklerozi vai ar vecumu saistītu asinsvadu sieniņu elastības samazināšanos - fibrozi un kalcifikāciju, kas ietekmē artēriju asinsvadus to bifurkācijas vietās. Tādējādi daudziem pacientiem miega artēriju, kas apgādā smadzenes ar asinīm, kalcifikācija tiek konstatēta miega artēriju sinusa rajonā, kur kopējā artērija sadalās ārējā un iekšējā. Šo asinsvadu lūmena sašaurināšanās, kā arī zematslēgas kaula artērijas atveres sašaurināšanās - ja ir difūza kakla artēriju kalcifikācija - izpaužas ne tikai galvassāpju, reiboņa, īslaicīga redzes zuduma, sliktas dūšas un vemšanas veidā, bet arī neiroloģisku simptomu veidā: ekstremitāšu parestēzija, kustību un runas traucējumi. Rezultātā var rasties insults, sīkāk skatīt - Miega artērijas stenoze.
Pastāvīgi aukstas pēdas, klibošana, ādas trofikas pasliktināšanās uz pirkstiem (ar atrofijas un čūlu zonām), sāpes kājās un erektilā disfunkcija vīriešiem var izpausties kā iegurņa artēriju (kas rodas vēdera aortas bifurkācijas vietā) kalcifikācija, kas noved pie stenozes un obliterācijas.
Ja attīstās apakšējo ekstremitāšu artēriju kalcifikācija (pusē gadījumu tā ir aterokalcinoze gados vecākiem cilvēkiem, pārējos gadījumos - diabēta sekas cilvēkiem no 35 gadu vecuma), tad tās tipiskā lokalizācija ir virspusējā augšstilba artērija vai artērijas. Starp simptomiem ir smaguma sajūta un sāpes kājās, parestēzija un krampji.
Sirds kalcifikācija
Nosakot sirds kalcifikāciju, kardiologi izšķir tās membrānu, koronāro artēriju, kas tās apgādā ar asinīm, un vārstuļu, kas regulē asins plūsmu, kalcifikāciju.
Pacientiem ar kalcifikācijām sirds ārējā apvalkā (perikardā) vai tās muskuļu apvalkā (miokardā) rodas visas sirds mazspējas pazīmes: elpas trūkums, spiediens un dedzināšana aiz krūšu kaula, paātrināta sirdsdarbība un sāpes sirds apvidū, kāju pietūkums un svīšana naktī.
Koronārajai kalcifikācijai (koronāro artēriju kalcifikācijai) ir stenokardijas simptomi, tas ir, stipra elpas trūkums un sāpes krūtīs, kas izstaro uz plecu.
Sirds vārstuļu nereimatisma bojājumi ar fibrozi, kalcifikāciju un stenozi ietver aortas vārstuļa kalcifikāciju vai aortas saknes kalcifikāciju šķiedru gredzena zonā, ko var definēt kā aortas vārstuļa deģeneratīvu kalcifikāciju vai tā kulmu deģeneratīvu kalcificētu stenozi. Lai kāds arī būtu tās nosaukums, tā noved pie sirds, koronārās vai kreisā kambara mazspējas ar atbilstošiem sirds simptomiem.
Kalcifikācijas pakāpe, tāpat kā stenozes pakāpe, tiek noteikta datortomogrāfijas skenēšanas laikā: 1. pakāpes aortas vārstuļa kalcifikācija nozīmē viena nogulšņu klātbūtni; 2. pakāpes aortas vārstuļa kalcifikācija tiek noteikta, ja ir vairākas kalcifikācijas; difūzu bojājumu gadījumā, kas var ietekmēt tuvumā esošos audus, tiek diagnosticēta 3. pakāpes aortas vārstuļa kalcifikācija.
Mitrālā vārstuļa kalcifikācija vai mitrālā kalcifikācija ir saistīta ar līdzīgiem simptomiem, kā arī aizsmakumu un klepus lēkmēm.
Smadzeņu kalcifikācija
Fokālu vai difūzu nogulumu veidā smadzeņu kalcifikācija tiek atklāta ar MRI pacientiem ar audzējiem - teratomu, meningiomu, kraniofaringiomu, intraventrikulāru ependimomu, čiekurveida dziedzera adenomu. Vairāki kalcifikācijas veidojas gliomās, glioblastomās un milzu šūnu astrocitomās. Starp biežāk sastopamajiem simptomiem ir stipras galvassāpes, redzes traucējumi, ekstremitāšu parestēzija un parēze, toniski-kloniski krampji.
Atsevišķu struktūru bojājumi infekciozas un parazitāras izcelsmes encefalopātiju (toksoplazmozes, cisticerkozes, kriptokokozes, CMV) dēļ var izraisīt fokālus kalcifikācijas subarahnoidālajā telpā, pelēkajā un baltajā vielā. Tie izpaužas dažādos veidos - atbilstoši neironu funkciju zudumam skartajās zonās.
Bieži vien vecumdienās novērojama asimptomātiska bazālo kodolu (smadzeņu bazālo gangliju), kā arī smadzenīšu zobainā kodola kalcifikācija. Un iedzimtas Fāra slimības gadījumā, kas var izpausties dažāda vecuma pieaugušajiem, neirodeģeneratīvas izmaiņas (kognitīvās un garīgās) nepārtraukti progresē.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Kaulu un locītavu kalcifikācija
Gandrīz visiem kaulu audzējiem ir raksturīga distrofiska kaulu kalcifikācija. Piemēram, labdabīgas osteohondromas gadījumā uz cauruļveida un plakaniem kauliem veidojas skrimšļaini izaugumi, kuros nogulsnējas kalcija sāļi. Šādi kalcificēti izaugumi var būt sāpīgi un ierobežot kustīgumu.
Apakšējo ekstremitāšu kalcifikācija - ar kaulu sarkomu, kas ietekmē cauruļveida kaulu audus (gūžas, mazā vai liela kaula) - sāpes un deformācija palielinās, izraisot motorisko funkciju traucējumus.
Ņemot vērā saistaudu periartikulāro audu un skrimšļu glikozaminoglikānu tieksmi piesaistīt Ca2+, locītavu kalcifikāciju var uzskatīt par komorbīdu procesu locītavu slimību attīstībā, īpaši to hroniskajās formās, kas raksturīgas pieaugušiem un vecāka gadagājuma cilvēkiem.
Pleca, elkoņa un plaukstas locītavas kalcifikācija, gūžas locītavas kalcifikācija, ceļa locītavas kalcifikācija ar kalcija pirofosfāta kristālhidrātu nogulsnēšanos sinoviālajā membrānā vai locītavas kapsulā izraisa iekaisumu, pietūkumu, stipras sāpes un ierobežo ekstremitāšu kustīgumu.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ]
Viscerālo orgānu un dziedzeru kalcifikācija
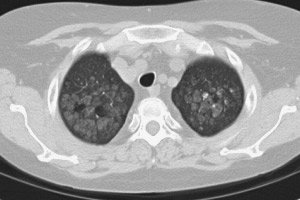
Pirmkārt, plaušu kalcifikācija ir saistīta ar tuberkulozi (kuras gadījumā kalcificējas tuberkulozes granulomas un blakus esošo nekrotisko audu apgabali). Kalcifikācija var skart plaušas un bronhus pacientiem ar hronisku pneimokoniozi (silikozi, azbestozi u.c.) vai parazitāru pneimocistozi (askaridozi, toksoplazmozi, ehinokokozi u.c.); cistu klātbūtnē vai bojājumu rezultātā pēc ilgstošas plaušu piespiedu ventilācijas.
Kalcifikācijas parādās pacientu ar sarkoidozi vai metastātisku leikēmiju plaušās. Lasiet par pleiras kalcifikāciju rakstā – Pleiras fibroze un kalcifikācija.
 [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 36 ], [ 37 ], [ 38 ], [ 39 ]
Nieru kalcifikācija
Nieru mazspējas simptomi - poliūrija, slikta dūša, slāpes, krampji, vispārējs vājums, muguras sāpes - izpaužas kā nefrokalcinoze vai nieru distrofiska kalcifikācija, hronisks glomerulonefrīts (ar kalcifikācijām nefrona kanāliņu membrānu audos un glomerulu epitēlijā), nieru audzēji (karcinoma, nefroma).
Ar ultraskaņu atklāta nieru piramīdu kalcifikācija nozīmē kalcija sāļu uzkrāšanos nieru serdes trīsstūrveida zonās, t. i., tur, kur atrodas filtrējošie un urīnu veidojošie nefroni. Savukārt parietālā kalcifikācija nierēs attīstās, kad parenhīmas šūnas atrofējas vai iet bojā – pielonefrīta vai policistisko slimību dēļ.
Virsnieru kalcifikācija
Ja pacientiem ir bijusi tuberkuloze vai citomegalovīrusa adrenalīts, cistiska veidojuma veidošanās serdē vai Adisona slimība (kas iznīcina šo vielu), virsnieru garozas adenoma, feohromocitoma, karcinoma vai neiroblastoma, virsnieru kalcifikācija ir viņu "līdzceļotājs".
Tam nav savu simptomu, tāpēc tiek novērotas galvenās virsnieru mazspējas pazīmes: vispārējs vājums, reibonis, pastiprināta ādas pigmentācija, slikta apetīte un svara zudums, problēmas ar zarnu darbību, mialģija, ādas nejutīgums, paaugstināta uzbudināmība utt.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
Aknu kalcifikācija
Neatkarīgi no aknu kalcifikācijas cēloņiem, tāpat kā citu iekšējo orgānu gadījumā, kalcifikatīvās distrofijas simptomi būs hepatocītu bojājumu klīniskās ainas ietvaros. Tādēļ var būt gremošanas traucējumi (samazinātas žults veidošanās dēļ), svara zudums, sāpes hipohondrijā (labajā pusē) un rūgta atraugas.
Vairumā gadījumu liesas kalcifikācija ir liesas artērijas aterokalcinoze vai orgānu parenhīmā izveidojušās hamartomas daļēja kalcifikācija, kas nekādā veidā neizpaužas un tiek atklāta nejauši.
Žultspūšļa kalcifikācija
Pēc gastroenterologu domām, žultspūšļa kalcifikācijai ir divi galvenie cēloņi: hronisks iekaisums (holecistīts) un onkoloģija (karcinoma). Holecistīta gadījumā, ko bieži pavada žultsakmeņu slimība, kalcija distrofijas pakāpe ir tik augsta, ka urīnpūšļa sienas pēc cietības un trausluma atgādina porcelānu, un ārsti šādu žultspūsli pat sauc par porcelānu. Šajā gadījumā pacienti sūdzas par sāpēm vēderā (pēc katras ēdienreizes), sliktu dūšu un vemšanu.
Aizkuņģa dziedzera kalcifikācija
Visbiežāk aizkuņģa dziedzera fokālā kalcifikācija attīstās tās acināro šūnu bojājuma un bojāejas vietā, kuras aizstāj šķiedraini vai taukaudīgi audi - hroniska pankreatīta formā. Tad pankreatītu sauc par kalcificējošu, bet parādās hroniska pankreatīta simptomi. Ja aizkuņģa dziedzerī ir cistas vai pseidocistas, tās var saturēt arī kalcifikācijas.
Vairogdziedzera kalcifikācija
Kad vairogdziedzeris ir palielināts (goiters), notiek kalcifikācija tireocītu - tā audu šūnu - izmaiņu un proliferācijas dēļ. Ja goiters ir koloīds, tad tā augšanas laikā, audu trofikas pasliktināšanās dēļ, šūnas iet bojā, un nekrozes zonas kalcificējas, bieži vien ar pārkaulošanos.
Vairogdziedzera kalcifikācija cistas klātbūtnē izpaužas tikai tad, ja tās izmērs ir ievērojams. Un tad tiek novēroti goitera simptomi, kas izpaužas kā sāpes kaklā un galvassāpes; svešķermeņa sajūta kaklā, iekaisis kakls un klepus; vispārējs vājums un slikta dūša.
Limfmezglu kalcifikācija
Limfmezgli ir izkaisīti pa visu ķermeni, un limfmezglu kalcifikācija var būt dažādas lokalizācijas - ar limfadenītu, limfoleikozi, limfogranulomatozi, limfmezglu tuberkulozi.
Kaļķakmens distrofija var ietekmēt paplašinātus vai iekaisušus limfmezglus cilvēkiem ar reimatoīdo artrītu, sklerodermiju, vaskulītu, Šarpa sindromu un citām sistēmiskām kolagenozēm (iedzimtām un iegūtām).
Limfmezglos, kas atrodas krūtīs, kalcifikācijas veidojas plaušu tuberkulozes, hroniskas pneimokoniozes un sarkoidozes laikā.
 [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
Kalcinoze sievietēm
Saskaņā ar dažiem datiem, piena dziedzeru kalcifikācija mamogrāfijas laikā tiek atklāta vismaz 10% sieviešu reproduktīvā vecumā ar piena dziedzeru fibrozi, fibroadenomām un fibrocistisku mastopātiju, kā arī gandrīz pusei no tām, kas vecākas par piecdesmit gadiem. Vairāk informācijas materiālā - Kalcifikācijas piena dziedzerī.
Ceturtdaļai izmeklēto sieviešu ginekologi atklāj pārkaļķojušos miomatozos mezglus – miomas pārkaļķošanos, kas rada tādus pašus simptomus kā parasta mioma: spiedienu iegurņa rajonā, biežu urinēšanu un aizcietējumus, sāpes vēdera lejasdaļā un muguras lejasdaļā, ilgākas un intensīvākas menstruācijas.
Ar jebkuru olnīcu patoloģiju – adneksītu, policistiskām un vientuļām cistām, ļaundabīgu cilioepiteliālu cistomu vai karcinomu – var būt olnīcu kalcifikācija, kuras izpausme aprobežojas ar adneksīta simptomiem.
Atsevišķa problēma ir kalcinoze grūtniecības laikā. Saskaņā ar klīniskajiem pētījumiem, lai mazinātu grūtniecības nefropātijas attīstības risku, ko pavada paaugstināts asinsspiediens (preeklampsija), kalcija piedevu dienas deva no otrā trimestra vidus var būt 0,3–2 g. Tomēr kalcijs ir nepieciešams ne tikai šim nolūkam, lasiet - Kalcijs grūtniecības laikā. Un tā uzņemšana grūtniecēm, kurām nav preeklampsijas riska, nedrīkst pārsniegt 1,2 g dienā (ar devu ārpus grūtniecības - 700–800 mg).
Grūtniecēm ieteicams lietot kalciju, lai ar to pietiktu bērna skeleta veidošanai un lai mātes organisms neciestu. Taču, pateicoties veselam hormonu kompleksam, veselas sievietes organisms grūtniecības laikā pielāgojas, lai nodrošinātu augli ar kalciju, nevis atbrīvojot to no kaulu matrices. Tiek aktivizēti kompensācijas mehānismi: grūtniecības laikā palielinās šī makroelementa uzsūkšanās no pārtikas produktiem, palielinās Ca reabsorbcija zarnās, samazinās tā izdalīšanās caur nierēm un saturs asinīs, palielinās parathormona un kalcitonīna hormonu, kā arī kalcitriola ražošana.
Ja papildu kalcija preparātu uzņemšana traucē minerālvielu metabolisma dabisko regulāciju, grūtniecības laikā ir iespējama kalcinoze, kas ietekmē ekskrēcijas sistēmu, kas darbojas pastiprinātā režīmā, attīstoties nefrokalcinozei.
Ne tikai topošā māmiņa var ciest: ar kalcija pārpalikumu jaundzimušā organismā avotiņš aizveras pārāk agri, un tas palielina intrakraniālo spiedienu un traucē normālu smadzeņu attīstību. Pirmā dzīves gada bērniem poraino kaulaudu osifikācijas (pārkaulošanās) paātrināšanās dēļ tiek traucēts to aizvietošanas process ar lamelāriem kaulaudiem, un bērna augšana palēninās.
Viena no grūtniecības komplikācijām tiek uzskatīta par placentas kalcifikāciju, lai gan nešķīstošu kalcija sāļu uzkrāšanās pilna laika (nobriedušas) placentas mātes puses audos tiek konstatēta gandrīz pusē veiksmīgi atrisinātas grūtniecības gadījumu, tas ir, tos nevar uzskatīt par patoloģiju. Citos gadījumos kalcifikācijas veidojas vai nu placentas priekšlaicīgas nobriešanas dēļ, vai endokrīnās patoloģijas dēļ, vai arī mātes kalcifikācijas attīstības riska faktoru klātbūtnes dēļ.
Kalcifikācijas nenobriedušajā placentā (pirms 27–28 grūtniecības nedēļām) var pasliktināt tās asinsapgādi un provocēt augļa hipoksiju, aizkavētu pirmsdzemdību attīstību, iedzimtas patoloģijas un anomālijas, kā arī izraisīt priekšlaicīgas dzemdības – viss ir atkarīgs no placentas brieduma un kaļķainās distrofijas līmeņa.
Dzemdniecībā, pamatojoties uz ultraskaņas izmeklēšanas rezultātiem no 27. līdz 36. nedēļai, tiek noteikta 1. pakāpes placentas kalcifikācija (1. pakāpes placentas kalcifikācija) – atsevišķu mikrokalcifikāciju veidā. 2. pakāpes placentas kalcifikācija – no 34. līdz 39. nedēļai – nozīmē kalcifikāciju klātbūtni, kas vizualizēta bez papildu palielinājuma. Savukārt ar 3. pakāpes placentas kalcifikāciju (ko nosaka no 36. nedēļas) tiek atklāti daudzi kalcificējošas distrofijas perēkļi.
Šajā gadījumā īpašas bažas rada 2. pakāpes placentas kalcifikācija 27.–36. nedēļā vai mikrokalcifikāciju klātbūtne pirms 27. grūtniecības nedēļas.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ]
Kalcinoze vīriešiem
Prostatas kalcifikācija var rasties prostatas hiperplāzijas, adenomas vai adenokarcinomas dēļ, kā arī tās difūzo izmaiņu dēļ, kas saistītas ar ar vecumu saistītu involūciju. Sīkāku informāciju skatiet materiālā - Difūzās izmaiņas prostatas dziedzerī.
Sēklinieku maisiņa kalcifikācija - ar sāpēm cirkšņa rajonā - ir iespējama ar hronisku orhītu, sklerodermiju, tauku dziedzeru cistām, pēc traumām, kā arī vecākiem vīriešiem ar ar vecumu saistītu dzimumorgānu audu deģenerāciju.
Sēklinieku fokālā vai difūzā kalcifikācija ir saistīta ar infekcioza rakstura iekaisuma procesiem, jo īpaši tuberkulozi, epididimītu vai rhoepididimītu, teratomas vai onkoloģijas klātbūtni un var izpausties kā diskomforts cirkšņos (sēklinieku struktūras sablīvēšanās dēļ) un sāpju lēkmes.
 [ 65 ], [ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
[ 65 ], [ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
Kalcinoze bērniem
Lielākā daļa iepriekš minēto distrofiskās kalcifikācijas cēloņu un riska faktoru izraisa arī kalcifikāciju bērniem, tāpēc speciālisti pievērš uzmanību tām slimībām, kas noved pie kalcifikācijas izpausmes bērnībā, dažreiz zīdaiņiem. Šādas patoloģijas ietver:
- Volmana slimība - ar abu virsnieru dziedzeru difūzām kalcifikācijām jaundzimušajiem;
- iedzimta toksoplazmoze - izraisa fokālu kalcifikāciju garozā, subkorteksā vai smadzeņu stumbrā. Izdzīvojušiem bērniem attīstās redzes nervu atrofija, hidrocefālija un vairākas endokrinopātijas; viņi atpaliek attīstībā - fiziskajā, garīgajā un intelektuālajā;
- Konradi-Hinermana sindroms jeb iedzimta kalcificējoša hondrodistrofija, kurā kalcifikācijas veidojas augšējo un apakšējo ekstremitāšu cauruļveida kaulu epifīžu locītavu skrimšļa rajonā;
- iedzimta idiopātiska artēriju kalcifikācija;
- Albraita sindroms (Ca nogulsnēšanās lokalizācija - zemādas mīkstie audi, acu un radzenes gļotāda, muskuļu audi, artēriju sienas, miokards, nieru parenhīma);
- Darjē pseidoksantomas elastība (ar pašrezolūcijas mezglainu vai plāksnīšu līdzīgu ādas kalcifikāciju veidošanos);
- Iedzimta oksaloze, kas izraisa difūzu nieru kalcifikāciju (kalcifikācijas sastāv no kalcija oksalāta) ar smagu nieru mazspēju un locītavu kalcifikāciju. Slimība progresē un noved pie augšanas aizkavēšanās.
Veidlapas
Atkarībā no patoloģiskās kalcija uzkrāšanās izplatības rakstura audos izšķir segmentālo - fokālo kalcinozi un difūzo jeb difūzo kalcinozi. Šis process var būt arī intracelulārs, ekstracelulārs un jaukts.
Un atkarībā no patogenētiskajām iezīmēm, šādus kalcinozes veidus izšķir kā metastātiskus, distrofiskus un metaboliskus (vai intersticiālus), kuru patogeneze nav pilnībā izprasta. Tāpēc ārvalstu endokrinologi neuzskata metabolisko kalcinozi par atsevišķu veidu, uzskatot to par metastāzes sinonīmu, un saista to ar asins bufersistēmas funkciju pārkāpumu kombinācijā ar paaugstinātu fosfātu līmeni asinīs.
Metastātiska kalcinoze (patoloģisku kalcija sāļu nogulsnēšanās perēkļu veidošanās nozīmē) tiek noteikta tikai ar paaugstinātu kalcija līmeni asins plazmā. Vairumā gadījumu tā ir mērena kalcinoze, kas skar audus ar ārpusšūnu šķidruma sārmainu reakciju un polianjonu komponentu saturu, kas aktīvi "ķer" un stingri "notur" kalcija katjonus. Starp šādiem audiem: elastīna skābie glikozaminoglikāni, asinsvadu endotēlija kolagēns un ādas retikulīns; saišu, skrimšļu, periartikulāro kapsulu hondroitīna sulfāti, kā arī aknu, plaušu, sirds membrānu u.c. audu ārpusšūnu matricas heparāna sulfāta proteoglikāni.
Distrofiska kalcifikācija ir lokāla (fokāla) pēc savas būtības un nav atkarīga no hiperkalciēmijas. Kalcifikācijas "uztver" brīvo radikāļu bojātās šūnas un iekaisušu vai atrofētu audu zonas, autolīzes vai nekrozes perēkļus, granulomas un cistiskas formācijas. Distrofiskai kalcifikācijai ir pakļauti: sirds vārstuļi un miokards (pēcinfarkta rētas zonā vai miokardīta gadījumā); plaušas un pleira (ko skārušas tuberkulozes mikobaktērijas vai citi patogēni mikroorganismi); asinsvadu sieniņas (īpaši aterosklerotisko plākšņu un trombu klātbūtnē); nieru kanāliņu epitēlija oderējums; šķiedru mezgli dzemdē vai piena dziedzeros, kā arī dažādās citu orgānu struktūrās komorbidālu slimību gadījumā.
Piemēram, distrofiskais tips ietver kalcinozi sklerodermijā, saistaudu autoimūnā slimībā ar palielinātu kolagēna sintēzi un patoloģiskām izmaiņām ādā, zemādas audos un kapilāru sieniņu sabiezēšanu.
Komplikācijas un sekas
Jebkurš minerālvielu metabolisma traucējums var radīt nopietnas sekas un komplikācijas, kas negatīvi ietekmē atsevišķu sistēmu un orgānu stāvokli un darbību. Kādas ir kalcifikācijas briesmas?
Asinsvadu kalcifikācija jeb aterokalcinoze izjauc asinsrites sistēmu un izraisa pastāvīgu išēmiju, un, kad kalcija nogulsnes lokalizējas uz kāju asinsvadu sieniņām, audu išēmija attīstās to nekrozē. Krūšu kurvja aortas (un aortas vārstuļa) sieniņu kalcificējošās distrofijas komplikācijas var ietvert ne tikai hronisku sirds mazspēju, bet arī infarktu. Vēdera aortas aneirisma ar tās plīsumu un letālu iznākumu var būt šī asinsvada sieniņu kalcifikācijas un pastāvīgas stenozes sekas.
Kalcifikācijas traucē mitrālā vārstuļa funkcijas tā prolapsas dēļ, ko sarežģī asins stagnācija plaušu asinsritē, sirds astmas attīstība un sirds mazspēja.
Ja mīksto audu kalcifikācijas perēkļi ir lokalizēti kaulu tuvumā, tie var saplūst ar kaulu, kas noved pie ekstremitāšu deformācijas. Kad kalcifikācija skar locītavas, samazinātā pārvietošanās spēja var piespiest cilvēku izmantot ratiņkrēslu.
 [ 80 ], [ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ]
[ 80 ], [ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ]
Diagnostika kalcinoze
Kalcīta nogulsnes iekšējo orgānu audos, smadzeņu struktūrās, asinsvadu sieniņās, locītavās, limfmezglos un dziedzeros var noteikt tikai ar vizualizācijas metodēm, t.i., vispirms tiek veikta instrumentālā diagnostika: rentgenogrāfija un scintigrāfija; atbilstošo orgānu ultraskaņas izmeklēšana, datortomogrāfija un magnētiskās rezonanses attēlveidošana; elektroencefalogrāfija, elektro un ehokardiogrāfija; kaulu osteoscintigrāfija un osteodensitometrija; angiogrāfija, dupleksā angioskanēšana un asinsvadu ultraskaņas doplerogrāfija; dobumu orgānu endoskopiskā izmeklēšana utt.
Kalcifikācijas diagnostika ietver laboratorijas testus:
- vispārēja asins analīze;
- kopējā un jonizētā kalcija līmeņa asinīs analīze;
- asins analīzes magnija un fosfora, holesterīna un cukura, urīnvielas un bilirubīna noteikšanai; atlikušais un C-reaktīvais proteīns, sārmainā fosfāze, kreatinīns, amilāze, aminotransferāzes;
- asins analīzes kalcitonīna, kalcitriola, parathormona un kortizola līmeņa noteikšanai;
- Urīna analīze kalcijam, fosforam un oksalātiem.
Diferenciālā diagnoze
Slimību saraksts, kas jāizslēdz, atklājot kalcifikāciju, ir tik plašs, ka tās diferenciāldiagnoze bieži tiek veikta, iesaistot dažādu specialitāšu ārstus un ieceļot papildu pārbaudes.
Profilakse
Prognoze
Vairumā gadījumu kalcinozes prognoze nav īpaši iepriecinoša: tikai dažiem cilvēkiem izdodas to izārstēt, tas ir, noteikt pareizu kalcija metabolismu organismā, ja ir pamatā esošas slimības.
Un aortas vārstuļa un sirds kalcifikācijai, koronāro artēriju kalcifikācijai ir nelabvēlīga prognoze un tā var izraisīt pēkšņu nāvi.

