
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Holangīts
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 05.07.2025
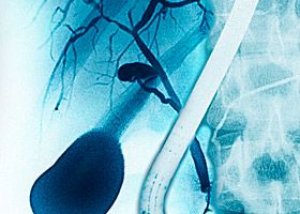
Holangīts ir iekaisuma process žultsvados (holangiolīts ir mazo žultsvadu bojājums; holangīts jeb angioholīts ir lielāku intra- un ekstrahepatisku žultsvadu bojājums; holedohīts ir kopējā žultsvada bojājums; papilīts ir Vatera papillas bojājums). Parasti tas rodas uz žultsvadu nosprostojuma fona. Žults infekcija var izraisīt iekaisumu. Bieži vien patoloģija rodas kopā ar kopējā žultsvada cistām, kā arī žultsvada vēzi. Slimība rodas uz bakteriālu infekcijas izraisītāju iekļūšanas žultsvados fona.
ICD-10 kods
Šī slimība pieder pie cikla - citas žultsceļu slimības (K83). Tomēr šajā gadījumā tiek izslēgti stāvokļi, kas attiecas uz žultspūsli (K81-K82), žultspūšļa kanālu (K81-K82) un postholecistektomijas sindromu (K91.5).
K83.0 Holangīts. Holangīts: augšupejošs, primārs, recidivējošs, sklerozējošs, sekundārs, stenozējošs un strutains. Pilnībā izslēdz: holangitisku aknu abscesu (K75.0), holangītu ar holedoholitiāzi (K80.3-K80.4), hronisku nestrutojošu destruktīvu holangītu (K74.3).
K83.1 Žultsvada nosprostojums. Žultsvada nosprostojums, stenoze bez akmeņiem, sašaurināšanās. Pilnībā izslēgts: ar žultsakmeņu slimību (K80).
K83.2 Žultsvada perforācija. Žultsvada plīsums. K83.3 Žultsvada fistula. Holedohoduodenāla fistula. K83.4 Oddi sfinktera spazma. K83.5 Žultscista. K83.8 Citas norādītas žultsceļu slimības. Žultsvada saaugumi, atrofija, hipertrofija, čūla. K83.9 Neprecizēta žultsceļu slimība.
Holangīta cēloņi
Šīs slimības galvenais cēlonis ir konkrementa klātbūtne žultsvados. Turklāt īpašu lomu spēlē etioloģiskais faktors, kas ietver jatrogēniju, parazitāras invāzijas, svešķermeņus, kopējā žultsvada cistas un Karoli slimību.
Mūsdienās nav pilnībā izslēgta parazitāra holangīta iespējamība fascioliāzes, klonorhiāzes un askariāzes iekļūšanas organismā rezultātā. Svarīgs nosacījums slimības parādīšanās brīdim ir žults stagnācija, kā arī infekcijas klātbūtne. Ir vairāki iemesli, kas kavē žults aizplūšanu. Obstrukcija var būt primāra patoloģiska procesa rezultāts. Tieši tas provocē žults hipertensijas attīstību, kas izraisa izmaiņas žults fizikāli ķīmiskajās īpašībās.
Biežs cēlonis ir labdabīgu aizkuņģa dziedzera struktūru klātbūtne, Karoli slimība, sfinktera diskinēzija. Slimību var izraisīt tievās zarnas satura atplūde žults ceļā, kā arī komplikācijas, kas rodas žultsvadu rekonstruktīvo operāciju rezultātā. Infekcija nokļūst žultsvados vairākos veidos. Bieži vien viss notiek hematogēni vai limfogēni. Par patogēniem var kļūt zarnu mikrofloras mikroorganismi, kas atrodami asociācijās. Visbiežāk slimībai ir bakteriāls raksturs. To var provocēt enterobaktēriju dzimtas pārstāvji, grampozitīvi mikroorganismi, nesporas veidojošie anaerobi.
Patoģenēze
Galvenais slimības izraisītājs ir tās kombinācija ar žults aizplūšanas traucējumiem. Tīrā veidā tā nav tik izplatīta, to galvenokārt kombinē ar holecistītu vai hepatītu. Problēmu galvenokārt izraisa bakteriāla infekcija. Tā var iekļūt žultsvados caur zarnām vai ar asinsriti. Visbiežāk izraisītājs ir E. coli. Ļoti reti tā ir enterokoku, stafilokoku un anaerobā infekcija.
Attīstības mehānisms ir žults stagnācija. Tas novērojams, ja ejas ir aizsprostotas ar akmeni. Šo parādību var provocēt žultsvada cista, čūla, endoskopiskas manipulācijas ar kopējo žultsvadu. Kopumā jebkādas problēmas, kas saistītas ar žults aizplūšanu. Tāpēc savlaicīgi novērstas problēmas var samazināt slimības attīstības risku. Pēc iekaisuma rakstura slimība ir iedalīta vairākos veidos. Tādējādi holangīts var būt katarāls, strutains un difterijas formas.
Holangīta simptomi
Akūtā slimības forma var rasties uz žultspūšļa pilnīgas nosprostošanās komplikāciju fona. Ļoti reti tā rodas kā kopējā žultsvada komplikācija. Klīniskā izpausme ietver nespēku, dzelti, sāpes lāpstiņā, apakšdelmā. Tas viss var pāraugt drudzē, sliktā dūšā, vemšanā. Cilvēku nomoka apjukums, tiek novērota arteriāla hipotensija. Pacientiem ir trombocitopēnija. Tā ir intravaskulāras koagulopātijas izpausme.
Akūtai slimības formai ir nedaudz atšķirīgi simptomi. Precīzāk, tai ir akūtāka gaita. Vairumā gadījumu cilvēku nomoka dispepsijas traucējumi, kas rodas bez drudža un dzeltes. Sāpju sindroma nav. Starp paasinājumiem simptomi var pilnībā izzust. Ja tiek skartas arī aknas, tad visām pazīmēm pievienojas tās, kas atbilst parenhimatozai dzeltei.
Dažreiz slimība var sākties kā sepse. Tādējādi cilvēku moka pārmaiņus drebuļi un drudzis. Smagu formu pavada septisks šoks un nieru mazspēja. Drudža biežums ir atkarīgs no patogēna, kas provocēja slimību. Pneimokoku holangīts ir ārkārtīgi grūti ārstējams. Tiklīdz žultsceļu hipertensija samazinās, simptomi izzūd. Paasinājuma laikā aknas var palielināties.
Hroniskā gaitā visu pavada blāvas sāpes, spiediena sajūta, nieze, neliela gļotādu dzeltēšana. Bieži izpaužas kā nemotīvi paaugstināta subfebrīla temperatūra. Gados vecākiem cilvēkiem ir izteikts astēnisks sindroms. To raksturo drudzis un sāpes.
Pirmās pazīmes
Daudz kas ir atkarīgs no tā, kāda slimības forma cilvēkam ir. Tādējādi hroniskam holangītam raksturīga asimptomātiska gaita, ko pavada akūta forma, bet tikai reizēm. Šim stāvoklim raksturīga paaugstināta temperatūra, stipras krampjveida sāpes vēderā un krūtīs. Īpaši izteikts ir vājums, slikta dūša, vemšana un straujš asinsspiediena pazemināšanās. Pamatojoties uz šiem simptomiem, ir iespējams noteikt diagnozi.
Hroniskam holangītam sākotnēji nav simptomu, jo tas norit gandrīz asimptomātiski. Tas ir galvenais apdraudējums. Slimība var izraisīt nieru komu. Tāpēc, ja rodas kāds diskomforts vai problēmas, kas pavada holangīta attīstību, ir vērts meklēt palīdzību medicīnas iestādē. Hroniskajai formai raksturīga dažādas intensitātes sāpju sindroma parādīšanās. Cilvēks jūtas noguris, viņu traucē ādas nieze, kā arī temperatūras paaugstināšanās. Bieži tiek novērots plaukstu apsārtums. Pirkstu gala falangas var sabiezēt.
Šarko triāde holangīta gadījumā
Akūtu slimības formu raksturo Šarko triādes klātbūtne. Tā sastāv no trim galvenajiem simptomiem. Parasti tās ir sāpes vēdera labajā augšējā kvadrantā, drudzis un dzelte. Pēdējo divu pazīmju klātbūtni ir ļoti viegli noteikt. Lai to izdarītu, pietiek pārbaudīt aknas, tās ir skaidri palielinātas, un tas ir pamanāms palpācijas laikā.
Pastāv arī Mērfija simptoms. To raksturo punktveida jutīguma klātbūtne žultspūšļa rajonā. To ir viegli noteikt ar palpāciju. Jutība tiek novērota labajā hipohondrijā. Parasti tā izplatās visā aknu platumā. Aknu tūskai var būt dažāda smaguma pakāpe. Tāpēc šī simptoma klātbūtni ir viegli noteikt. Ja klīniskās izpausmes tiek pareizi novērtētas, ārstēšana būs ne tikai pareiza, bet arī efektīva.
Tāpēc pacienti ar holecistītu vai žults kolikām tiek nosūtīti uz ultraskaņu. Tas apstiprinās vai atspēkos problēmas faktu. Ja patoloģija netiek savlaicīgi identificēta, tā var aktīvi progresēt. Šajā gadījumā pievienojas vēl pāris simptomi, proti, apjukums un septisks šoks. Šīs pazīmes kopā ar Šarko triādi var izraisīt nāvi. Lēmums par hospitalizāciju un ārstēšanu jāpieņem stundas laikā.
Sklerozējošais holangīts
Primārais sklerozējošais holangīts (PSH) ir stāvoklis, kam raksturīga antivielu veidošanās pret žultsvadiem. To visu pavada žults aizplūšanas pārkāpums. Šīs slimības formas cēloņi nav zināmi. Tiek pieņemts, ka problēma ir saistīta ar infekcijas izraisītāja klātbūtni, kas ir provocējošs faktors cilvēkiem ar ģenētisku predispozīciju.
Vīrieši ir daudz uzņēmīgāki pret šo parādību nekā sievietes. Patoloģija attīstās 25–45 gadu vecumā. Dažos gadījumos tā notiek maziem bērniem. Gandrīz 70% gadījumu holangītu pavada nespecifisks čūlains kolīts. To var kombinēt ar cukura diabētu, kā arī tireoidītu.
Slimība neizpaužas skaidri. Simptomi ir vienkārši, tie sastāv no bioķīmisko parametru izmaiņām. Visbiežāk pazīmju trūkst. Slimības sākumā cilvēks sāk strauji zaudēt svaru, viņam ir niezoša āda, sāpes labajā hipohondrijā un dzelte. Ja sāk izpausties simptomi, tas nozīmē, ka process ir smags. Drudzis nav specifisks.
Slimības diagnostika ietver asins seruma pārbaudi. Stāvoklim raksturīga sārmainās fosfatāzes, kā arī bilirubīna līmeņa paaugstināšanās, γ-globulīnu, IgM līmeņa paaugstināšanās. Ultraskaņas laikā tiek novērota žultsvadu sieniņu sabiezēšana. Slimību raksturo aknu bojājuma attīstība, ko pavada ciroze un hepatocelulāra mazspēja.
Akūts holangīts
Akūtu slimības gaitu raksturo drebuļi un drudzis. Iespējama spēcīga svīšana, rūgtums mutē un vemšana. Bieži ir sāpes labajā hipohondrijā. Dažreiz sāpju sindroms ir pārāk intensīvs. Aknas var palielināties, ko pavada dzelte un ādas nieze.
Dažreiz ir augsta temperatūra, sāpošas sāpes labajā hipohondrijā. Ir vājums, nogurums. Cilvēks ātri nogurst, dreb. Aknas un liesa ir ievērojami palielinātas. Slimība var izraisīt komplikācijas. Tām raksturīga strupošana, nekroze.
Slimība bieži noved pie žultsvadu sklerozes. Tas viss galu galā noved pie hepatīta attīstības. Situācijas iznākums ir aknu ciroze. Diagnoze tiek noteikta, pamatojoties uz simptomiem. Palpējot, aknas ir ievērojami palielinātas. Lai apstiprinātu diagnozi, tiek veikti vairāki rentgena un laboratoriskie izmeklējumi. Anamnēzē ir žultspūšļa slimība.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Hronisks holangīts
Šai slimībai raksturīgi drebuļi, kas ir kopā ar drudzi vai mijas ar to. Cilvēku nomoka spēcīga svīšana, rūgtums mutē, kā arī vemšana un sāpes labajā hipohondrijā. Aknas var ievērojami palielināties. Bieži rodas dzelte un nieze. Asinīs novēro paaugstinātu leikocītu līmeni.
Hroniskā slimības forma rodas uz iepriekš esoša akūta perioda fona. Klīniskā aina ir līdzīga. Cilvēku nomāc paaugstināta subfebrīla temperatūra, kā arī sklēras dzeltēšana. Labajā hipohondrijā parādās sāpošas sāpes. Cietušais ātri nogurst, viņam ir vājums un straujš svara zudums. Aknas un liesa ir diezgan palielinātas.
Hroniskā forma var izraisīt vairākas komplikācijas. Var rasties strupošana, hepatīts un pat aknu ciroze. Tāpēc šo slimību, īpaši tās progresēšanu, nevar pieļaut. Palpējot, jūtama strauja aknu palielināšanās. Ir svarīgi laikus diagnosticēt slimību un sākt ārstēšanu.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
Bakteriāls holangīts
Visizplatītākā forma ir klasiskā, proti, Šarko triāde. Cilvēku moka sāpes, ko pavada dzelte un drudzis. Sāpes galvenokārt lokalizējas epigastrālajā rajonā. Visbiežāk pacienti sūdzas par intensīvām vai kolikām līdzīgām sāpēm. Retos gadījumos ir jūtams diskomforts.
Šai patoloģijai raksturīga temperatūras paaugstināšanās, līdz pat 39 grādiem. Dažreiz tā ir daudz augstāka. Turklāt ir galvassāpes, drebuļi. Izmeklēšanas laikā ārsts pamana palielinātas aknas, kā arī sāpes labajā pusē. Gandrīz visos gadījumos tiek novērota leikocitoze.
Diagnostiku veic, veicot laboratorijas testus. Aktīvi tiek veikti instrumentālie pētījumi. Parasti pietiek ar asins ziedošanu. Papildus var veikt koprogrammu un urīna analīzi, bet pēc ārsta apstiprinājuma. Tiek veikta ultraskaņa, EKG un datortomogrāfija. Ir svarīgi laikus diagnosticēt problēmu un sākt ārstēšanu.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Žiardiāzes holangīts
Šo slimību izraisa parastā lamblija. Patoloģija rodas gan pieaugušajiem, gan bērniem. Tā galvenokārt tiek pārnesta caur nemazgātām rokām, iekļūstot mutē. Baktērijas dzīvo divpadsmitpirkstu zarnā, kā arī zarnu augšdaļās. Dažreiz tās ir atrodamas žultspūslī.
Nav tik viegli noteikt problēmas klātbūtni, jo tā ir cieši saistīta ar citām zarnu, kā arī žults ceļu slimībām. Patoloģiju var diagnosticēt tikai tad, ja tiek atklātas vienkāršākās lamblijas. Neskatoties uz to, simptomi joprojām tiek novēroti. Tādējādi cilvēku nomoka sāpes labajā hipohondrijā, slikta dūša, reibonis, kā arī problēmas ar kuņģa-zarnu traktu. Var parādīties grēmas, caureja vai aizcietējums. Dažreiz ir temperatūras paaugstināšanās, kā arī sāpju sindromi aknās. Problēmu var novērst tikai ievērojot īpašu diētu. Gastroenterologa novērošana ir obligāta.
Strutains holangīts
Klīniski šī patoloģija izpaužas kā drudzis un dzelte. Cilvēkam var būt apjukums, kā arī arteriāla hipotensija. Laika gaitā var attīstīties nieru mazspēja, kā rezultātā - trombocitopēnija. Šis stāvoklis jānovērš ar medicīnisku iejaukšanos.
Visu var diagnosticēt, veicot laboratorijas izmeklējumus. Parasti cilvēku nosūta uz asins kultūru, nosaka leikocītu skaitu. Tiek ņemti vērā nieru funkcionālie rādītāji. Tiek veikta ultraskaņa. Pat ja tās rezultāti ir negatīvi, ieteicams veikt endoskopisku holangiogrāfiju.
Ārstēšana ietver plaša spektra antibiotiku lietošanu. Sīkāka informācija par šāda veida medikamentiem tiks sniegta turpmāk. Problēmu nav tik grūti novērst, taču darbs ir rūpīgs. Tāpēc, parādoties pirmajiem simptomiem, ieteicams meklēt ārsta palīdzību. Visaptveroša problēmas novēršana palīdzēs vienreiz un uz visiem laikiem izskaust slimību.
Holangīts pēc žultspūšļa izņemšanas
No aknām žults jāieplūst žultspūslī. Šeit tā uzkrājas un sasniedz noteiktu koncentrāciju. Tiklīdz pārtika nonāk organismā, koncentrēta žults tiek nosūtīta uz divpadsmitpirkstu zarnu un pēc tam piedalās tauku gremošanā un uzsūkšanā.
Kad žultspūslis tiek izņemts, žults sāk plūst tieši divpadsmitpirkstu zarnā. Tas notiek tieši no aknām. Bet žults ir mazāk koncentrēta, tā vienkārši nespēj veikt savu galveno funkciju. Tā nepiedalās gremošanas procesā vai, pareizāk sakot, nedod nepieciešamo rezultātu.
Lai izvairītos no komplikācijām, cilvēkam jāievēro īpaša diēta. Pretējā gadījumā žults stagnēs aknās. Iekaisuma procesa attīstības risks ir augsts. Vispirms var parādīties holangīts. Pacientam jāēd maz un bieži, 6–7 reizes. Šajā gadījumā komplikāciju nebūs.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Kalkulozs holangīts
Šī patoloģija nerodas tāpat vien. Tās attīstībai ir nepieciešams īpašs grūdiens. Parasti tā sastāv no infekcijas perēkļa klātbūtnes organismā. Lai uzveiktu imūnsistēmu, infekcijai jābūt ļoti spēcīgai un organisma funkcijām ievērojami vājinātām. Tikai tādā veidā ir iespējama slimības attīstība.
Bieži vien viss notiek uz holecistīta fona. Lieta ir tāda, ka infekcijas avots atrodas pārāk tuvu aknām un žultsvadiem. Tāpēc tās iekļūšana žultsvados ir diezgan iespējama. Turklāt rodas žults stagnācija, kas ievērojami pasliktina situāciju. Stagnācija vienmēr noved pie smagas infekcijas attīstības.
Iekaisums var izraisīt pietūkumu un apsārtumu. Tie ir iekaisuma pavadoņi. Ir svarīgi laikus pievērst uzmanību galvenajiem simptomiem un sākt ārstēšanu. Šajā stadijā cilvēkam, kas cieš no holangīta, raksturīga augsta temperatūra, dzelte un trulas sāpes aknu apvidū.
Autoimūns holangīts
Slimība histoloģiski atgādina primāro biliāro cirozi. Tomēr tai raksturīgas antimiohondrisku antivielu, kā arī antinukleāru antivielu un/vai antivielu klātbūtne pret gludajiem muskuļiem. Tādēļ slimība tiek uzskatīta par idiopātisku, ar jauktu hepatīta un holestāzes ainu.
Galvenie simptomi ir imūnais holangīts. Tomēr slimības definīcija ir neskaidra. Galu galā nav skaidrs, kādu iemeslu dēļ tā attīstījās. Precīzāk, kā slimība krustojas ar primārās biliārās cirozes sindromu, kā arī hepatītu. Šāda veida holangīts var būt patstāvīga slimība. Šo smalko robežu nav tik viegli saskatīt. Problēma nav tik izplatīta, bet tikai 5–10% gadījumu.
Ir svarīgi sākt slimības diagnostiku laikā. Turklāt ir nepieciešams pareizi noteikt, kādā formā ir patoloģija. Pareiza diagnoze un ārstēšana palīdzēs tikt galā ar problēmu.
 [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Žultsceļu holangīts
Šī slimība ir idiopātiska aknu patoloģija. Problēma galvenokārt skar pieaugušos. Tā galvenokārt skar pusmūža sievietes. Arī jauni vīrieši ir uzņēmīgi pret to. Slimību raksturo difūzas iekaisuma un fibrozas izmaiņas visā žults kokā.
Galvenais problēmas cēlonis vēl nav noskaidrots. Ir vairākas galvenās pazīmes, kas norāda uz slimības klātbūtni. Tādējādi holangīts bieži tiek saistīts ar citām autoimūnām slimībām. Asinīs cirkulējošo antivielu klātbūtne bieži provocē patoloģijas attīstību. Tās laikā tiek skarti žultsvadi. Ģimenes predispozīcija var provocēt slimību.
Problēmu nav viegli atklāt. Parasti tā tiek kombinēta ar citu problēmu. Ir nepieciešams veikt asins analīzes un pārbaudīt aknas. Tas palīdzēs izsekot leikocītu līmenim, kā arī citiem galvenajiem rādītājiem. Pēc tam tiek nozīmēta kvalitatīva ārstēšana.
 [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ]
[ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ]
Stenozējošais holangīts
Slimības sākums ir asimptomātisks. Viss attīstās pakāpeniski, tāpēc ilgu laiku cilvēkam nekas netraucē. Pirmā izpausme ir seruma g-glutamiltranspeptidāzes (GGTP) un sārmainās fosfatāzes (ALP) aktivitātes palielināšanās. Tas nozīmē, ka nav vizuālu izpausmju. Problēmu var noteikt tikai ziedojot asinis.
Asimptomātiska gaita ir īpaši bīstama, jo tā var izraisīt aknu cirozes, kā arī portālās hipertensijas attīstību. Taču holestāzes pazīmes nav. Visbiežāk tieši tiek diagnosticēta "kriptogēna ciroze".
Daudz labāk ir, kad slimība sāk izpausties. Tas palīdzēs izvairīties no iespējamām komplikācijām un glābs cilvēku. Viss izpaužas kā drudzis, ātrs nogurums, pastāvīgas sāpes. Iespējamas ķermeņa svara izmaiņas, kā arī ādas nieze. Progresējošā stadijā attīstās dzelte. Pakāpeniski parādās hepatocelulāra mazspēja, kā rezultātā veidojas žults ciroze.
Patoloģiju var diagnosticēt tikai ar laboratorijas testu palīdzību. Slimība izpaužas kā neliela hiperbilirubinēmija un IgM līmeņa paaugstināšanās, CIC līmeņa paaugstināšanās (70% gadījumu).
Recidivējoša holangīta
Ja žults aizplūšana tiek pastāvīgi traucēta, slimība progresē un kļūst hroniska. Šī procesa vairākkārtēja atkārtošanās noved pie tā, ka patoloģija pastāvīgi ir klātesoša un traucē cilvēkam visur. Dabiski, ka viss mijas starp mierīgiem un nopietnām slimības izpausmēm.
Paasinājuma periodu raksturo akūtas sāpes labajā hipohondrijā. To visu pavada drudzis, dzelte un nieze. Žults aizplūšana var spontāni atjaunoties. Bet tas notiek tā sauktajos miera periodos. Tad sāpes pakāpeniski mazinās, cilvēka stāvoklis uzlabojas, dzeltes pazīmes nav. Cilvēks jūtas daudz labāk. Bet šis stāvoklis neturpinās ilgi. Laika gaitā pienāks patoloģijas aktīvās izpausmes fāze. Simptomi pastāvīgi atkārtojas. Ir svarīgi uzturēt cilvēka stāvokli. Pretējā gadījumā stāvoklis ievērojami pasliktināsies. Pastāvīgi recidīvi paredz hroniskas formas attīstību.
Hematogēns holangīts
To raksturo infekcijas izraisītāja hematogēna izplatīšanās. Slimība var noritēt dažādos veidos. Tādējādi tās formas var būt dažādas. Attīstības variants ir atkarīgs no holangīta cēloņa.
Visu attīstības formu pamatā ir baktērijas vai vienšūņi, kas iekļūst organismā. Visbiežāk tās ir oportūnistiskas mikrofloras, lamblijas un helminti. Žultspūšļa iekaisums, akmeņu klātbūtne tajā un helmintu invāzija var kalpot par fonu slimības attīstībai. Žults stagnācija provocē holangīta attīstību.
Patoloģiju raksturo akūta sākšanās. Parasti tiek reģistrēts straujš temperatūras paaugstināšanās, līdz pat 40 grādiem. Paralēli tam cilvēks jūt sāpes labajā pusē. Turklāt sāpju sindroms var būt dažādas intensitātes. Dažreiz tas vienkārši atgādina kolikām. Var vilkt visu labo pusi, sānu, plecu, kakla un lāpstiņas zonu. Šajās vietās ir nervu galu saišķi. Progresējot, parādās ādas nieze, slikta dūša, vemšana un apetītes zudums.
Holangīts bērniem
Akūta slimības forma bērniem ir ārkārtīgi reta. Būtībā tā pārņem sekundāru formu. Sākotnēji mazulis var ciest no streptokoku etioloģijas, un pēc tam šī patoloģija rodas. Dažreiz tai ir nopietnas sekas. Tādējādi nav izslēgts pleirīts, plaušu abscess, sepse un pankreatīts. Ja ārstēšanas metode tiek izvēlēta nepareizi, var attīstīties toksiska aknu distrofija.
Primārajai patoloģijai ir akūti simptomi. Ja tā ir hroniska, pazīmju nav. Tikai reizēm mazulis jūt sāpes labajā hipohondrijā, viņu nomoka vājums, drebuļi un drudzis. Parasti šāda izpausme ir raksturīga akūtai fāzei. Ar sekundāru attīstību nav izslēgta aknu žultsceļu ciroze. To ir ļoti grūti diagnosticēt, un pašai slimībai ir sarežģīta gaita.
Patoloģijas attīstību bērnam var ietekmēt: žults stagnācija, rētu klātbūtne uz žultsvadu iekšējām virsmām, parazītu klātbūtne, kā arī žultsvadu membrānas integritātes pārkāpums. Šajā gadījumā cieš ne tikai žultspūslis, bet arī plaušas, aknu audi un aizkuņģa dziedzeris.
Šo formu labāk ārstēt ķirurģiski. Jo no tā ir atkarīgs bērna tālākais stāvoklis. Nav vērts pieļaut hronisku formu. Var būt daudz seku. Ir svarīgi ievērot pareizu diētu.
Kur tas sāp?
Kas tevi traucē?
Holangīta klasifikācija
Pēc etioloģijas:
- Bakteriāls.
- Helmintisks.
- Toksisks un toksiski alerģisks.
- Vīrusu.
- Autoimūna.
Lejup pa straumi:
- Pikants.
- Hronisks.
Pēc patogenēzes:
Visbiežāk holangīts ir bakteriālas izcelsmes, un izraisītāji visbiežāk ir E. coli, enterokoki, Frīdlandera bacilis, pneimokoki un streptokoki.
Primārais (bakteriālais, helmintiskais, autoimūnais).
Sekundārie un simptomātiskie:
- Pamatojoties uz subpelvicisku holestāzi:
- Hepatobiliārie akmeņi.
- Galveno žultsvadu un lielās divpadsmitpirkstu zarnas kārpas rētainas un iekaisīgas striktūras.
- Ļaundabīgi un labdabīgi audzēji ar hepatobiliāro vadu vai galvenās divpadsmitpirkstu zarnas papillas nosprostojumu.
- Pankreatīts ar kopējā žultsvada saspiešanu.
- Slimību dēļ bez subhepatiskas holestāzes:
- Biliodigestīvās anastomozes un fistulas.
- Oddi sfinktera nepietiekamība.
- Pēcoperācijas holangīts.
- Holestātisks hepatīts un aknu žults ciroze.
Pēc iekaisuma veida un morfoloģiskajām izmaiņām:
- Katarāls.
- Strutains.
- Obstruktīvs.
- Destruktīvs nestrutojošs.
Pēc komplikāciju rakstura:
- Aknu abscesi.
- Hepatoholedokusa nekroze un perforācija.
- Sepse ar ekstrahepatiskiem strutainiem perēkļiem.
- Bakteriāls toksisks šoks.
- Akūta nieru mazspēja.
 [ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ]
[ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ]
Sekas
Ja savlaicīga ārstēšana netiek uzsākta, iekaisuma process var kļūt nopietnāks. Pakāpeniski tas izplatās uz vēderplēvi, kas var izraisīt peritonītu. Patoloģija var "izplatīties" uz apkārtējiem audiem. Tā rezultātā sāk veidoties subdiafragmas un intrahepatiski abscesi. Bieži rodas sepse un toksisks šoks. Pēdējā komplikācija attīstās uz holangīta bakteriālās formas fona.
Pacientu stāvoklis kļūst ārkārtīgi nopietns. Dažreiz nav iespējams iztikt bez reanimācijas pasākumiem. Iekaisuma process ilgstoši var izraisīt sklerotiskas izmaiņas. Tā rezultātā slimība kļūst hroniska un izraisa aknu žultsceļu cirozes attīstību.
Pašārstēšanās un mēģinājumi novērst patoloģiju ar tautas līdzekļiem, gluži pretēji, pasliktinās situāciju. Un kopumā šāda iejaukšanās ir nepieņemama. Galu galā var tikt zaudēts laiks, un patoloģija iegūs nopietnāku raksturu. Vēlākajos posmos prognoze nebūt nav vislabvēlīgākā.
 [ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
[ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
Komplikācijas
Ja cilvēkam netiek nozīmēta savlaicīga ārstēšana, komplikācijas var būt pasliktinošas. Visbiežāk viss beidzas ar aknu cirozi. Lai novērstu šādu notikumu attīstību, pietiek ar savlaicīgu ārstēšanas uzsākšanu. Holangīts bieži noved pie peritonīta. Vēderplēve iekaist, tiek ietekmēti arī apkārtējie audi. Tā rezultātā var attīstīties toksisks šoks. Pacientam ir grūti ar visiem simptomiem, viņam nepieciešama palīdzība reanimācijas pasākumu veidā.
Ilgstošs iekaisuma process noved pie hroniskas slimības formas parādīšanās. Tas var izraisīt izmaiņas aknu audos. Galu galā attīstās aknu žultsceļu ciroze.
Mēģinājums šajā gadījumā pašam novērst problēmu ir muļķīgs. Kamēr cilvēks cenšas novērst visas pazīmes, slimība sāks progresēt, un ne vienmēr ir iespējams glābt cietušo. Tas jāuztver ļoti nopietni.
Holangīta diagnoze
Pamatojoties uz Šarko triādi, ir viegli aizdomām par problēmas klātbūtni. Tādējādi diagnostika tiek veikta, ņemot vērā laboratorijas un instrumentālos pētījumus. Bioķīmiskie testi var liecināt par holestāzi. Holangīta klātbūtnē tiek atzīmēts bilirubīna līmeņa paaugstināšanās, kā arī a-amilāzes un sārmainās fosfatāzes līmenis.
Lai identificētu slimības izraisītājus, tiek veikta frakcionēta divpadsmitpirkstu zarnas zondēšana kopā ar žults bakterioloģisko kultivēšanu. Gandrīz 60% gadījumu patoloģijai raksturīga jaukta baktēriju flora. Lai izslēgtu parazītu klātbūtni, tiek veikta fekāliju izpēte, lai noteiktu helmintu olu un citu vienšūņu klātbūtni.
Ir vizualizācijas metodes stāvokļa novērtēšanai. Parasti tā ir vēdera dobuma un aknu ultraskaņa. Tā ļaus noteikt iekaisuma procesa klātbūtni, orgānu palielināšanos. Datortomogrāfija netiek veikta tik bieži. Tas ļaus redzēt precīzu žultsvadu un to paplašināšanās attēlu, kā arī fokālo izmaiņu klātbūtni.
Plaši tiek izmantota arī instrumentālā diagnostika. Tā ieņem vadošo pozīciju patoloģijas noteikšanā. Tādējādi endoskopiskā retrogradā holangiopankreatogrāfija un magnētiskās rezonanses holangiopankreatogrāfija darbojas kā šādas. Iegūtie attēli parāda žultsvadus un to obstrukcijas cēloni.
Diferenciālā diagnoze ir nepieciešama tikai vīrusu hepatīta, labās puses pneimonijas un primārās žults cirozes klātbūtnē.
 [ 78 ], [ 79 ], [ 80 ], [ 81 ], [ 82 ]
[ 78 ], [ 79 ], [ 80 ], [ 81 ], [ 82 ]
Holangīta testi
Pieredzējis speciālists var noteikt diagnozi, pamatojoties tikai uz vienu izmeklējumu. Galu galā ir vērts uzklausīt pacientu un veikt palpāciju, lai aina kļūtu vairāk vai mazāk skaidra. Taču, neskatoties uz to, ir nepieciešami testi, lai noskaidrotu, kurā fāzē slimība atrodas. Tas ļaus identificēt pavadošos procesus un novērtēt situāciju kopumā. Galu galā svarīga vieta šajā jautājumā ir aknu un citu orgānu funkcionalitātei.
Pirmkārt, pacientam tiek piedāvāts veikt asins analīzi. Pateicoties tam, tiek noteikts leikocītu līmenis. To ievērojams pieaugums norāda uz iekaisuma procesu žultspūslī. Tiek veikta arī urīna analīze. Šo patoloģiju raksturo pozitīva reakcija uz bilirubīnu.
Tiek veikta bioķīmiskā asins analīze. Tā parāda bilirubīna līmeni, kā arī gamma globulīnus, amilāzi, sārmainās fosfatāzes un alfa-2 globulīnus. Ieteicams veikt asins analīzi sterilitātes noteikšanai. Tas ļaus izslēgt vai apstiprināt baktēriju klātbūtni. Šī analīze tiek veikta tikai specializētās iestādēs, jo tā prasa atbilstību noteiktiem noteikumiem. Tiek nozīmēta arī divpadsmitpirkstu zarnas intubācija. Šī procedūra ļaus savākt žulti un to pētīt.
 [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [88 ], [ 89 ], [ 90 ], [ 91 ], [ 92 ], [ 93 ]
[ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [88 ], [ 89 ], [ 90 ], [ 91 ], [ 92 ], [ 93 ]
Instrumentālā diagnostika
Šī pētījuma metode ietver vairākus galvenos virzienus. Tādējādi pirmais no tiem ir ultraskaņas izmeklēšana, vienkāršāk sakot, parasti ultraskaņa. Pateicoties tai, ir iespējams noteikt aknu izmēra palielināšanos un pamanīt žultsvadu paplašināšanos.
Otra instrumentālās diagnostikas iespēja ir retrogradā holangipankreatogrāfija (ERCP). Šī metode ir galvenā. Tā ir žultsvadu rentgena izmeklēšana, ievadot tajos īpašu kontrastvielu, izmantojot endoskopu. Šī metode ļauj pētīt žultsvadu izmaiņas. Primārā holangīta gadījumā izmaiņas ir īpaši redzamas.
Plaši tiek izmantota arī magnētiskās rezonanses holangiogrāfija. Īpaša vieta tiek piešķirta datortomogrāfijai. Tiek izmantota arī divpadsmitpirkstu zarnas zondēšana. Tā ļauj pārbaudīt žulti un redzēt jebkādas izmaiņas tajā. Visas metodes var izmantot gan atsevišķi, gan kombinācijā. Daudz kas ir atkarīgs no pacienta stāvokļa.
Ultraskaņas diagnostika
Izmaiņas aknās un vēdera dobumā var noteikt, izmantojot ultraskaņu. Infekcijas perēkļiem, izmēra un formas izmaiņām nekavējoties jāpamudina speciālists domāt, ka cietušajam ir holangīts. Protams, visu apvieno ar laboratorijas testiem un parādītajiem simptomiem.
Izmeklējumā skaidri redzams žultsvada lūmena nevienmērīgais platums. Tie ir ievērojami palielināti nieru iekšpusē vai ārpusē, un tiem ir ehogēni raksturlielumi. Nelīdzenumi ir skaidri redzami. Portālās artērijas ir izteiktas. Komplikāciju gadījumā ir redzamas izmaiņas aknu kontūrās. Vada lūmenā novērojams ehogēns materiāls.
Ultraskaņas izmeklēšana ļauj noteikt precīzu diagnozi. To var apstiprināt ar endoskopisku retrogrādo holangiogrāfijas metodi. Protams, visu apstiprina biopsija un klīniskie dati. Pamatojoties uz iegūtajiem datiem, tiek noteikta diagnoze un personai tiek nozīmēta kvalitatīva ārstēšana.
Diferenciālā diagnostika
Šī metode ietver asins analīzi. Tā var noteikt iekaisuma procesa klātbūtni organismā. To parasti norāda ESR un leikocītu palielināšanās. Svarīga loma ir bioķīmiskajai asins analīzei. Šis pētījums parāda bilirubīna līmeni, īpaši tiešo frakciju. Tiek noteikts sārmainās fosfatāzes un gamma-glutamiltranspeptidāzes līmenis. Šie rādītāji ir cieši saistīti ar žults aizplūšanu. Jebkuras izmaiņas tajos norāda uz traucējumiem šī procesa laikā. Paaugstināta transamināžu aktivitāte norāda uz toksisku aknu bojājumu. Principā bez diferenciāldiagnostikas nav iespējams iztikt. Īpaši svarīgi ir laboratorijas testi.
Tiek veikta arī vispārēja urīna analīze. Šeit var pamanīt žults pigmentu parādīšanos. Fekālijas tiek pārbaudītas, lai noteiktu helmintu olu un citu vienšūņu klātbūtni. Diferenciāldiagnostika cieši mijiedarbojas ar instrumentālo diagnostiku.
Kas ir jāpārbauda?
Kurš sazināties?
Profilakse
Profilakse hroniska iekaisuma procesa klātbūtnē sastāv no smagu paasinājumu attīstības novēršanas. To var panākt, apkarojot žults stagnāciju. Lai to izdarītu, cilvēkam ir jāēd pareizi un jāveic rīta vingrinājumi. Arī zarnu kustībai jābūt normālai. Jums jāēd pārtikas produkti, kas novērsīs aizcietējumus. Ja Jums ir kuņģa-zarnu trakta slimības, jums ar tām jācīnās. Nervu sistēmas stiprināšana palīdz. Ir svarīgi organizēt pareizu uzturu, likvidēt sliktos ieradumus, tostarp smēķēšanu un alkoholu.
Visiem pacientiem, kas cieš no hroniskas patoloģijas formas, vienmēr jāatrodas ambulatorā uzraudzībā. Ir svarīgi veikt pretrecidīvu ārstēšanu, to veic 1-2 reizes gadā atkarībā no cilvēka stāvokļa un patoloģijas progresēšanas. Nepieciešams pastāvīgi dzert minerālūdeni, choleretic līdzekļus un ievērot terapeitisko uzturu. Ieteicams periodiski sūtīt pacientus uz kūrortiem un profilaktiskām iestādēm.
Prognoze
Slimības prognoze ir pilnībā atkarīga no cilvēka stāvokļa un gaitas formas, kā arī no žults aizplūšanas. Ja ārstēšana tika veikta savlaicīgi, komplikācijām nevajadzētu rasties. Ātra iejaukšanās noved pie pozitīva rezultāta. Taču ir svarīgi atbalstīt organismu, lai nerastos recidīvs. Pastāvīga patoloģiskā attēla atkārtošanās noved pie hroniskas gaitas. Šajā gadījumā prognoze var būt ārkārtīgi nelabvēlīga.
Ja runājam par patoloģijas vēlīnām stadijām, tad viss ir atkarīgs no ārstēšanas. Tomēr nelabvēlīgas prognozes varbūtība ir vairākas reizes lielāka. Ne vienmēr ir iespējams glābt cilvēku, īpaši, ja viņam ir aknu ciroze. Šeit nepieciešama tikai orgānu transplantācija. Papildu simptomi, kas saistīti ar akūtu aknu mazspēju, cirozi un aknu abscesu, var pasliktināt prognozi. Sievietes, kas vecākas par 50 gadiem, ir pakļautas riskam. Tāpēc ir svarīgi veikt pārbaudes un savlaicīgi reaģēt uz jebkādiem simptomiem.

