
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Osteoporoze pēc menopauzes
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
Epidemioloģija
Osteoporoze ieņem 4. vietu pēc sirds un asinsvadu, onkoloģiskajām un elpošanas ceļu slimībām. Pēcmenopauzes osteoporozes sastopamība attīstītajās valstīs ir 25–40 %, un tā pārsvarā ir baltās rases sieviešu vidū. Osteoporozes sastopamība sievietēm, kas vecākas par 50 gadiem, ir 23,6 %.
Riska faktori
Pacientiem, kuru slimības vēsturē ir atklāti osteoporozes riska faktori, jāveic menopauzes osteoporozes pārbaudes:
- kaulu lūzumu anamnēze;
- osteoporozes klātbūtne tuviem radiniekiem;
- vecums;
- zems ķermeņa svars (ķermeņa masas indekss mazāks par 20);
- vēlu menstruāciju sākšanās (pēc 15 gadiem);
- agrīna menopauze (pirms 45 gadiem);
- divpusēja ooforektomija (īpaši jaunībā);
- ilgstoša (vairāk nekā 1 gads) amenoreja vai amenorejas un/vai oligomenorejas periodi;
- vairāk nekā 3 dzemdības reproduktīvā vecumā;
- ilgstoša laktācija (vairāk nekā 6 mēneši);
- D vitamīna deficīts;
- samazināta kalcija uzņemšana;
- alkohola, kafijas, smēķēšanas ļaunprātīga izmantošana;
- pārmērīga fiziskā aktivitāte;
- mazkustīgs dzīvesveids.
Simptomi pēcmenopauzes osteoporoze
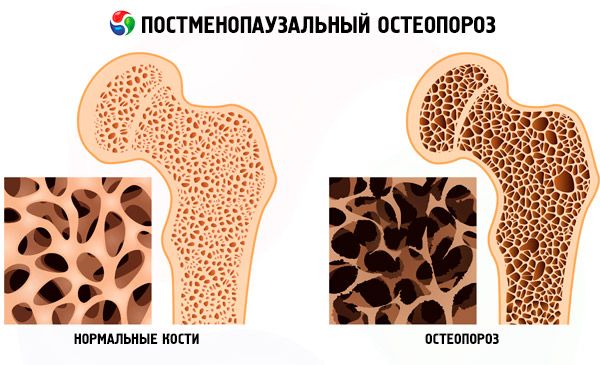
Osteoporozes simptomi ir diezgan niecīgi. Slimību raksturo sāpes mugurkaulā, iegurņa rajonā un stilba kaulā, poraino kaulu lūzumi (skriemeļu kompresijas lūzumi, distālā spieķkaula, potīšu, augšstilba kaula kakliņa lūzumi). Osteoporozei progresējot, rodas skriemeļu ķermeņu deformācija, palielinās muskuļu vājums, mainās stāja (veidojas krūšu kurvja kifoze), ierobežotas kustības jostas daļā un samazinās augums.
Veidlapas
Izšķir primāro un sekundāro osteoporozi. Primārā osteoporoze attīstās menopauzes laikā. Sekundārā osteoporoze rodas šādu stāvokļu fonā:
- endokrīnās slimības (hipertireoze, hipoparatireoze, hiperkorticisms, diabēts, hipogonādisms);
- hroniska nieru mazspēja;
- kuņģa-zarnu trakta slimības, kurās samazinās kalcija uzsūkšanās zarnās;
- ilgstoša imobilizācija;
- uztura trūkumi (D vitamīna deficīts, samazināts kalcija patēriņš);
- pārmērīga alkohola lietošana, kafija, smēķēšana;
- ilgstoša kortikosteroīdu, heparīna, pretkrampju līdzekļu lietošana.
 [ 20 ]
[ 20 ]
Diagnostika pēcmenopauzes osteoporoze
- Lai apstiprinātu osteoporozes vai osteopēnijas diagnozi, kaulu minerālais blīvums (KMB) jānosaka, izmantojot kaulu densitometriju. Starp kaulu densitometrijas metodēm zelta standarts ir divu enerģiju rentgena densitometrija.
- Ir arī viena fotona densitometri plaukstas, distālā apakšdelma un stilba kaulu KMB mērīšanai. Tomēr jāņem vērā, ka distālo kaulu posmu KMB rādītāji lielākajai daļai sieviešu klimaktēriskajā periodā maz atšķiras no normas rādītājiem un ne vienmēr atspoguļo ar vecumu saistītas vielmaiņas izmaiņas.
- Osteoporozes diagnosticēšanai tiek izmantota arī kaļķa kaula ultraskaņas densitometrija.
- Rentgena diagnostika ir informatīva tikai tad, ja kaulu masas zudums pārsniedz 30%.
- Kaulu rezorbcijas bioķīmiskie marķieri urīnā:
- jonizējošais kalcijs/kreatinīns;
- hidroksiprolīns/kreatinīns;
- I tipa kolagēna strukturālās sastāvdaļas (piridolīns un deoksipirinolīns);
- kaulu sārmainā fosfatāze.
- Seruma osteokalcīns.
Kas ir jāpārbauda?
Kā pārbaudīt?
Diferenciālā diagnoze
Diferenciāldiagnostika tiek veikta, ja ir:
- endokrīnās slimības (hipertireoze, hipoparatireoze, hiperkorticisms, diabēts, hipogonādisms);
- hroniska nieru mazspēja;
- kuņģa-zarnu trakta slimības, kurās samazinās kalcija uzsūkšanās zarnās;
- ilgstoša imobilizācija;
- uztura trūkumi (D vitamīna deficīts, samazināts kalcija patēriņš);
- pārmērīga alkohola lietošana, kafija, smēķēšana;
- ilgstoša kortikosteroīdu, heparīna, pretkrampju līdzekļu lietošana.
Kurš sazināties?
Profilakse
Lai novērstu osteoporozi, ieteicams ēst sabalansētu uzturu ar pietiekamu kalcija saturu un atteikties no kaitīgiem ieradumiem. Ja kalcija uzņemšana ar pārtiku ir nepietiekama, ieteicams papildus uzņemt kalcija preparātus kombinācijā ar D3 vitamīnu.
Agrīna hormonu aizstājterapijas uzsākšana perimenopauzes laikā vai pēc pilnīgas ooforektomijas novērš pēcmenopauzes osteoporozi, jo kaulu remodelācija ir atkarīga no dzimumsteroīdu (estrogēnu, progesterona, testosterona, androstenediona, dehidroepiandrosterona sulfāta) līmeņa sievietes organismā.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]

