
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Sirds katetrizācija
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 06.07.2025
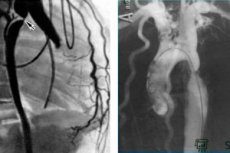
Sirds kateterizācijas veikšanas metodika
Aortas vārstuļa vai tā mākslīgās protēzes izteiktas sašaurināšanās gadījumā, kad nav iespējams retrogradiski ievadīt katetru kreisajā kambarī, tiek izmantota starppriekšmira starpsienas transseptāla punkcija no labā atriuma uz kreiso un pēc tam kreisajā kambarī. Visbiežāk izmantotā pieeja asinsvadam ir pēc Seldingera metodes (1953). Pēc ādas un zemādas audu lokālas anestēzijas ar 0,5–1% novokaīna šķīdumu vai 2% lidokaīna šķīdumu un neliela iegriezuma uz ādas, vēnu vai artēriju caurdur ar adatu; kad no adatas proksimālā gala (paviljona) parādās asinis (jācenšas caurdurt tikai asinsvada priekšējo sienu), caur adatu ievieto vadstiepli, adatu izņem un pa vadstiepli, kurai, protams, jābūt garākai par katetru, asinsvadā ievada katetru. Katetru rentgena kontrolē virza uz nepieciešamo vietu. Izmantojot Swan-Gans tipa peldošos katetrus ar balonu galā, katetra gala atrašanās vietu nosaka spiediena līkne. Vēlams uzstādīt plānsienu ievadītāju ar hemostatisko vārstu un sānu atzaru skalošanai asinsvadā, caur kuru ir viegli ievietot katetru un nepieciešamības gadījumā to nomainīt ar citu. Katetru un ievadītāju mazgā ar heparinizētu izotonisku nātrija hlorīda šķīdumu, lai novērstu trombu veidošanos. Izmantojot dažāda veida katetrus, ir iespējams sasniegt dažādas sirds un asinsvadu daļas, mērīt spiedienu tajās, ņemt asins paraugus oksimetrijai un citiem testiem, ievadīt RVC, lai noteiktu anatomiskos parametrus, sašaurinājumus, asins izdalīšanos utt.
Ja katetra atrašanās vieta nav kontrolējama ar fluoroskopisku (rentgena) metodi, tiek izmantoti katetri ar piepūšamu peldošu balonu galā, kas var pārvietoties līdzi asins plūsmai labajā priekškambarī, labajā kambarī, plaušu artērijā un reģistrēt spiedienu tajos. Plaušu artērijas ķīļveida spiediens ļauj netieši spriest par kreisā kambara funkcijas stāvokli, tā diastolisko beigu spiedienu (EDP), jo kreisā kambara EDP ir vidējais spiediens kreisajā priekškambarī vai spiediens plaušu kapilāros. Tas ir svarīgi terapijas uzraudzībai hipotensijas, sirds mazspējas gadījumos, piemēram, akūta miokarda infarkta gadījumā. Ja katetram ir papildu ierīces, ir iespējams izmērīt sirds izsviedi, izmantojot krāsvielu atšķaidīšanu vai termodilūciju, ierakstīt intrakavitāro elektrogrammu un veikt endokardiālu stimulāciju. Intrakavitārā spiediena līknes tiek reģistrētas, izmantojot Statham šķidruma spiediena sensoru un EKG uz strūklas ierakstītāja vai datora ar iespējamu drukāšanu uz papīra; to izmaiņas var izmantot, lai spriestu par konkrētu sirds patoloģiju.
Sirds izsviedes mērīšana
Jāatzīmē, ka nav absolūti precīzu sirds izsviedes mērīšanas metožu. Sirds kateterizācijas laikā visbiežāk tiek izmantotas trīs sirds izsviedes noteikšanas metodes: Fika metode, termodilūcijas metode un angiogrāfiskā metode.
Fika metode
To 1870. gadā ierosināja Ādolfs Fiks. Metode balstās uz pieņēmumu, ka miera stāvoklī skābekļa padeve plaušām ir vienāda ar audu izmantoto skābekļa daudzumu, un kreisā kambara izstumtā asins daudzums ir vienāds ar caur plaušām plūstošo asiņu tilpumu. Jāņem jauktas venozās asinis, jo skābekļa koncentrācija dobu vēnu un koronāro sinusu asinīs ievērojami atšķiras. Asinis tiek ņemtas no labā kambara jeb plaušu artērijas, kas ir vēlamāka. Arteriovenozo skābekļa starpību var noteikt no skābekļa koncentrācijas arteriālajās (Ca) un venozajās (Cv) asinīs. Aprēķinot 1 minūtes laikā absorbēto skābekļa saturu, var aprēķināt asiņu tilpumu, kas plūst caur plaušām tajā pašā laika periodā, t.i., sirds izsviedi (CO):
MO = Q / Ca - St (l/min),
Kur Q ir organisma skābekļa absorbcijas spēja (ml/min).
Zinot sirds indeksu, var aprēķināt sirds indeksu (TI). Lai to izdarītu, sirds indeksu daliet ar pacienta gēla virsmas laukumu, kas tiek aprēķināts, pamatojoties uz viņa augumu un ķermeņa svaru. Sirds indekss pieaugušajam parasti ir 5–6 l/min, un TI ir 2,8–3,5 l/min/ m2.
Termodilūcijas metode
Šī metode izmanto atdzesētu izotonisku nātrija hlorīda šķīdumu (5–10 ml), kas tiek ievadīts caur daudzlūmenu katetru labajā priekškambarī, katetra gals ar termistoru atrodas plaušu artērijā. Līkņu kalibrēšanu veic, īslaicīgi ieslēdzot nemainīgu pretestību, kas dod reģistrācijas ierīces novirzes, kas atbilst noteiktām temperatūras izmaiņām dotajam termistoram. Lielākā daļa termodilūcijas ierīču ir aprīkotas ar analogām skaitļošanas ierīcēm. Modernās iekārtas ļauj veikt līdz pat 3 asins MO mērījumiem 1 minūtes laikā un vairākkārt atkārtot pētījumus. Sirds izsviede jeb MO tiek noteikta pēc šādas formulas: MO = V (T1 - T2) x 60 x 1,08 / S (l/min),
Kur V ir ievadītā indikatora tilpums; T1 ir asins temperatūra; T2 ir indikatora temperatūra; S ir laukums zem atšķaidīšanas līknes; 1,08 ir koeficients, kas atkarīgs no asins un izotoniskā nātrija hlorīda šķīduma īpatnējā blīvuma un siltumietilpības.
Termodilūcijas priekšrocības, kā arī nepieciešamība kateterizēt tikai venozo gultni, padara šo metodi pašlaik par vispieņemamāko sirds izsviedes noteikšanai klīniskajā praksē.
Daži kateterizācijas laboratorijas tehniskie aspekti
Katetrizācijas angiogrāfijas laboratorijas personāls ietver vadītāju, ārstus, operāciju māsas un rentgena tehniķus (rentgena tehniķus), ja tiek izmantota kinofilmēšana un liela formāta rentgena filmēšana. Laboratorijās, kurās izmanto tikai videofilmas un datora attēlu ierakstīšanu, rentgena tehniķi nav nepieciešami. Visam laboratorijas personālam jāpārzina kardiopulmonālās reanimācijas metodes, kurām rentgena operāciju zālē jābūt atbilstošiem medikamentiem, defibrilatoram, ierīcei sirds elektriskai stimulācijai ar elektrodu katetru komplektu, centrālajai skābekļa padevei un (vēlams) aparātam plaušu mākslīgai ventilācijai.
Sarežģītas un riskantas diagnostikas procedūras un perkutānā koronārā intervence (angioplastika, stentēšana, aterektomija utt.) vēlams veikt klīnikās ar sirds ķirurģijas komandu. Saskaņā ar Amerikas Kardioloģijas koledžas/Amerikas Sirds asociācijas ieteikumiem angioplastiku un pacientu ar augstu komplikāciju risku, piemēram, AMI, izmeklēšanu var veikt pieredzējuši, kvalificēti speciālisti bez sirds ķirurģijas atbalsta slimnīcā, ja pacientu nevar transportēt uz piemērotāku vietu bez papildu riska. Eiropā un dažās citās valstīs (tostarp Krievijā) endovaskulāras intervences arvien biežāk tiek veiktas bez sirds ķirurgu klātbūtnes, jo nepieciešamība pēc neatliekamas sirds operācijas pašlaik ir ārkārtīgi zema. Vienošanās ar tuvumā esošu sirds un asinsvadu ķirurģijas klīniku ir pietiekama, lai pacientu neatliekami pārvestu uz turieni peri- un postprocedurālu komplikāciju gadījumā.
Lai uzturētu operatoru fizisko sagatavotību, kvalifikāciju un prasmes, laboratorijai jāveic vismaz 300 procedūras gadā, un katram ārstam jāveic vismaz 150 diagnostikas procedūras gadā. Kateterizācijai un angiogrāfijai nepieciešama augstas izšķirtspējas rentgena angiogrāfijas iekārta, EKG un intravaskulārā spiediena monitorēšanas sistēma, angiogrāfisko attēlu arhivēšana un apstrāde, sterili instrumenti un dažādu veidu katetri (dažādu veidu katetri koronārajai angiogrāfijai ir aprakstīti turpmāk). Angiogrāfijas iekārtai jābūt aprīkotai ar pierīci kineangiogrāfiskai vai digitālai datorattēlu iegūšanai un arhivēšanai, jābūt iespējai iegūt attēlus tiešsaistē, t.i., nekavējoties ar angiogrammu kvantitatīvu datoranalīzi.
Intrakavitārā spiediena līkņu izmaiņas
Intrakavitālā spiediena līknes var mainīties dažādos patoloģiskos stāvokļos. Šīs izmaiņas kalpo diagnostikai, izmeklējot pacientus ar dažādām sirds patoloģijām.
Lai izprastu spiediena izmaiņu cēloņus sirds dobumos, ir nepieciešams priekšstats par laika attiecībām starp mehāniskajiem un elektriskajiem procesiem, kas notiek sirds cikla laikā. A viļņa amplitūda labajā atriumā ir lielāka nekā y viļņa amplitūda. Y viļņa pārsniegums pār a vilni spiediena līknē no labā atriuma norāda uz atriuma piepildījuma pārkāpumu kambara sistoles laikā, kas rodas trikuspidālā vārstuļa nepietiekamības vai defekta gadījumā.
Trikuspidālā stenozes gadījumā labā atriuma spiediena līkne atgādina kreisā atriuma līkni mitrālās stenozes vai konstriktīva perikardīta gadījumā, ar pazeminājumu un plato vidējā un vēlīnā diastolē, kas raksturīgi paaugstinātam spiedienam agrīnas sistoles laikā. Vidējais kreisā atriuma spiediens diezgan precīzi atbilst plaušu artērijas ķīļveida spiedienam un plaušu stumbra diastoliskajam spiedienam. Mitrālās nepietiekamības gadījumā bez stenozes sistoles sākumā spiediens strauji pazeminās (y viļņa samazināšanās), kam seko pakāpenisks diastoles vēlīnās palielināšanās (diastāze). Tas atspoguļo līdzsvara sasniegšanu starp atriuma un kambara spiedienu kambara piepildīšanās vēlīnā fāzē. Turpretī pacientiem ar mitrālo stenozi y vilnis samazinās lēni, bet spiediens kreisajā atriumā turpina samazināties visas diastoles laikā, un kreisajā atriumā nav pulsa spiediena diastāzes pazīmju, jo saglabājas atrioventrikulārā spiediena gradients. Ja mitrālo stenozi pavada normāls sinusa ritms, kreisajā atriumā saglabājas α vilnis, un priekškambara kontrakcija izraisa liela spiediena gradienta veidošanos. Pacientiem ar izolētu mitrālu regurgitāciju V-vilnis ir skaidri izteikts un tam ir stāvs dilstošs Y-līnijas ceļš.
Kreisā kambara spiediena līknē EDP punkts atrodas tieši pirms tā izometriskās kontrakcijas sākuma un atrodas tieši aiz a viļņa pirms kreisā atriuma spiediena c viļņa. Kreisā kambara EDP var palielināties šādos gadījumos: sirds mazspēja, ja kambarim ir liela slodze, ko izraisa pārmērīga asins plūsma, piemēram, aortas vai mitrālā vārstuļa nepietiekamības gadījumā; kreisā kambara hipertrofija, ko pavada tā elastīguma, elastības un atbilstības samazināšanās; ierobežojoša kardiomiopātija; konstriktīvs perikardīts; sirds tamponāde, ko izraisa perikarda izsvīdums.
Aortas vārstuļa stenozes gadījumā, ko pavada apgrūtināta asins aizplūšana no kreisā kambara un spiediena palielināšanās tajā, salīdzinot ar sistolisko spiedienu aortā, t.i., spiediena gradienta parādīšanās, kreisā kambara spiediena līkne atgādina spiediena līkni izometriskas kontrakcijas laikā. Tās kontūras ir simetriskākas, un maksimālais spiediens attīstās vēlāk nekā veseliem cilvēkiem. Līdzīga aina novērojama, reģistrējot spiedienu labajā kambarī pacientiem ar plaušu artērijas stenozi. Asinsspiediena līknes var atšķirties arī pacientiem ar dažādiem aortas stenozes veidiem. Tādējādi vārstuļa stenozes gadījumā novēro lēnu un aizkavētu arteriālā pulsa viļņa palielināšanos, bet hipertrofiskas kardiomiopātijas gadījumā sākotnējo straujo spiediena palielināšanos aizstāj strauja samazināšanās un pēc tam sekundārs pozitīvs vilnis, kas atspoguļo obstrukciju sistoles laikā.
Atvasinātie intraventrikulārā spiediena indeksi
Intraventrikulārā spiediena līknes izmaiņu/pieauguma ātrumu izovolūmiskās kontrakcijas fāzes laikā sauc par pirmo atvasinājumu - dp/dt. Iepriekš to izmantoja, lai novērtētu kambara miokarda kontraktilitāti. dp/dt vērtība un otrais atvasinājums - dp/dt/p - tiek aprēķināti no intraventrikulārā spiediena līknes, izmantojot elektroniskās un datortehnoloģijas. Šo rādītāju maksimālās vērtības atspoguļo kambara kontrakcijas ātruma rādītājus un palīdz novērtēt sirds kontraktilitāti un inotropo stāvokli. Diemžēl plašais šo rādītāju diapazons dažādās pacientu kategorijās neļauj izstrādāt nekādus vidējos standartus, taču tie ir diezgan piemērojami vienam pacientam ar sākotnējiem datiem un uz tādu zāļu lietošanas fona, kas uzlabo sirds muskuļa kontraktilās funkcijas.
Pašlaik, ņemot vērā mūsu pacientu izmeklēšanas metožu arsenālu, piemēram, ehokardiogrāfiju dažādās tās modifikācijās, datoru (DT), elektronu staru un magnētiskās rezonanses attēlveidošanu (MRI), šie sirds patoloģiju diagnosticēšanas rādītāji vairs nav tik svarīgi kā iepriekš.
Sirds kateterizācijas komplikācijas
Sirds kateterizācija ir relatīvi droša, tomēr, tāpat kā jebkurai invazīvai tehnikai, tai ir noteikts komplikāciju procents, kas saistīts gan ar pašu iejaukšanos, gan ar pacienta vispārējo stāvokli. Izmantojot modernākus un plānākus atraumatiskus katetrus, zemas osmolaritātes un/vai nejonu RVS, modernas angiogrāfijas iekārtas ar reāllaika datorattēlu apstrādi invazīvām intervencēm, ir ievērojami samazinājies iespējamo komplikāciju biežums. Tādējādi mirstība sirds kateterizācijas laikā lielās angiogrāfijas laboratorijās nepārsniedz 0,1%. S. Pepine et al. ziņo par kopējo mirstības līmeni līdz 0,14%, ar 1,75% pacientiem līdz 1 gada vecumam, 0,25% cilvēkiem, kas vecāki par 60 gadiem, 0,03% vienas asinsvadu koronāro artēriju slimības gadījumā, 0,16% trīs asinsvadu slimības gadījumā un 0,86% kreisās koronāro artēriju slimības gadījumā. Sirds mazspējas gadījumā mirstība palielinās arī atkarībā no NUHA klases: I-II FC - 0,02%, III un IV FC - attiecīgi 0,12 un 0,67%. Dažiem pacientiem ir palielināts nopietnu komplikāciju risks. Tie ir pacienti ar nestabilu un progresējošu stenokardiju, nesen (mazāk nekā 7 dienas) miokarda infarktu, plaušu tūskas pazīmēmmiokarda išēmijas dēļ, ar III-IV FC asinsrites mazspēju, smagu labā kambara mazspēju, sirds vārstuļu defektiem (smagu aortas stenozi un aortas regurgitāciju ar pulsa spiedienu vairāk nekā 80 mm Hg), iedzimtiem sirds defektiem ar plaušu hipertensiju un labā kambara mazspēju.
Daudzfaktoru analīzē, kurā piedalījās 58 332 pacienti, nopietnu komplikāciju prognozētāji bija smaga sastrēguma sirds mazspēja, hipertensija, koronārā sirds slimība, aortas un mitrālā vārstuļa slimība, nieru mazspēja, nestabila stenokardija un akūts miokarda infarkts pirmajās 24 stundās, kā arī kardiomiopātija. 80 gadus veciem pacientiem mirstība invazīvo diagnostikas procedūru laikā palielinājās līdz 0,8 %, un asinsvadu komplikāciju biežums punkcijas vietā sasniedza 5 %.


 [
[