
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Jutīguma pētījums
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 07.07.2025
Visbiežākā sūdzība, kas saistīta ar maņu traucējumiem, ir sāpes. Ja pacientam ir sāpju sindroms, jānoskaidro šādi aspekti:
- sāpju raksturs (asas, blāvas, dedzinošas, durošas, šaujošas utt.);
- sāpju lokalizācija un apstarošana;
- laika raksturlielumi (pastāvīgas, paroksizmālas, pastiprinātu/samazinātu sāpju periodi) un to ilgums;
- sāpju smagums (pacientam tiek lūgts novērtēt sāpes 11 ballu skalā, kur 0 punkti atbilst sāpju neesamībai, 10 - maksimāli iespējamajam);
- faktori, kas veicina sāpju pavājināšanos/pastiprināšanos (kustības, noteikta poza, atpūta, stress, pretsāpju līdzekļu lietošana utt.);
- pavadošie simptomi (redzes traucējumi, muskuļu spazmas, slikta dūša vai vemšana utt.);
- sāpju rašanās (datums, apstākļi, kas saistīti ar sāpju rašanos, iespējamais cēlonis utt.).
Jūtīguma novērtējums pilnībā balstās uz pacienta pašnovērtējumu par savām subjektīvajām sajūtām, tāpēc jutīgums tiek pārbaudīts pēdējais neiroloģiskās izmeklēšanas laikā. Sūdzības un neiroloģiskā stāvokļa izmaiņas, kas konstatētas iepriekšējos izmeklēšanas posmos, lielā mērā nosaka jutīguma pētījuma specifiku katram individuālajam pacientam. Tādējādi, ja pacientam nav sūdzību un iepriekš nav konstatēti neiroloģiski traucējumi, var izmantot skrīninga jutīguma testēšanu, kas ietver sāpju jutīguma izpēti sejā, ekstremitātēs un rumpī, vibrācijas un dziļas jutīguma izpēti ekstremitātēs. Gluži pretēji, ja tiek konstatēti neiroloģiski traucējumi un jau ir pieņēmumi par to cēloni, tad jutīgums tiek pārbaudīts, ņemot vērā izveidoto hipotēzi. Jūtīguma pētījuma rezultātus var būt diezgan grūti interpretēt. Daudzos gadījumos (nogurums, trauksme, depresija, samazinātas kognitīvās funkcijas) sensoro traucējumu pašnovērtējums neatspoguļo audu un orgānu jutīgās inervācijas reālo stāvokli. Tādējādi trauksmains pacients ar analītisku domāšanu spēj koncentrēt uzmanību uz visnozīmīgākajām sajūtām, kurām nav klīniskas nozīmes, savukārt pacienti ar samazinātu nomoda līmeni dažreiz noliedz visnopietnākos traucējumus.
Pastāv vienkāršie un sarežģītie vispārējās somatosensorās jutības veidi. Vienkāršos vispārējās jutības veidus pēc to "receptoru piederības" iedala virspusējā (signālu uztvere no ādas analizatora eksteroceptoriem) un dziļajā (signālu uztvere no motorās analizatora proprioceptoriem). Savukārt vienkāršā virspusējā (ādas vai eksteroceptīvā) jutība ietver sāpes, temperatūru (aukstumu un karstumu) un tausti (pieskārienu, viegla pieskāriena sajūtu), bet vienkāršā dziļā jutība - muskuļu-locītavu sajūtu (pasīvas kustības sajūtu, pozīcijas sajūtu), ādas kroku kinestēziju, spiediena sajūtu (spēcīgu pieskārienu), masas un vibrācijas sajūtu.
Vienkāršu jutības veidu pētījuma rezultāti, pirmkārt, atspoguļo receptoru aparāta stāvokli, vadošo daļu un atbilstošo analizatoru garozas primāros sensoros ("projekcijas") laukus.
Kompleksie jutīguma veidi ietver lokalizācijas sajūtu, diskriminācijas sajūtu, divdimensiju un trīsdimensiju telpisko sajūtu. Dažreiz par kompleksiem jutīguma veidiem tiek uzskatīta arī masas sajūta. Kompleksie jutīguma veidi balstās uz dažādu modalitāšu impulsu analīzi un sintēzi. To izpēte atspoguļo ne tikai analizatoru vadošo sekciju un garozas primāro sensoro lauku stāvokli, bet arī sekundāro un terciāro garozas receptoru lauku stāvokli (t.i., garozas apgabalus, kas integrē informāciju no dažādiem maņu orgāniem).
Virsmas jutīguma pētījums
- Sāpju jutīgumu pārbauda, izmantojot īpašu drošu adatu, kas ielodēta plastmasas korpusā, un katram jaunam pacientam jāizmanto jauna adata. Adatas spiedienam jābūt pietiekami spēcīgam, lai izraisītu sāpes, bet ne traumatiskam. Nav pieļaujams durt pacientu "līdz asinīm" vai atstāt skrambas pēc pārbaudes. Reaģējot uz dūrienu, pacientam jāziņo par savu sajūtu ("asu" vai "blāvu"), nevis tikai jānorāda pieskāriena fakts. Jāievēro noteikta pārbaudes secība: sāpju jutīgumu pārbauda simetriskos punktos ķermeņa labajā un kreisajā pusē, virzoties no ekstremitāšu distālajām daļām uz proksimālajām vai no viena dermatoma zonas uz otru. Ja tiek konstatēts sāpju sliekšņa paaugstināšanās, jāpārvietojas virzienā no samazinātas sāpju uztveres zonas uz saglabāto zonu, sākot no centra uz malām, lai noteiktu traucētās zonas robežas. Perifērā nerva stumbra bojājums izraisa jutīguma traucējumus tā autonomās inervācijas zonā, bet mugurkaula saknes bojājums izraisa jutīguma traucējumus atbilstošā dermatoma zonā. Polineiropātijas gadījumā sāpju jutīguma traucējumi aizņem "cimdu" un "zeķu" teritoriju. Mēs arī atzīmējam hiperalgēzijas klātbūtni.
- Taktilo jutīgumu pārbauda, viegli pieskaroties ar vates gabaliņu vai mīkstspalvainu birsti. Vispirms pacientam parāda pieskārienus, pieliekot tos pieres zonai, un paskaidro, ka viņam katrs jūtamais pieskāriens jāatzīmē ar vārdu "jā" vai "es jūtu". Pēc tam pacientam lūdz aizvērt acis un koncentrēties uz saņemto sajūtu analīzi. Hiperkeratozes klātbūtne pēdu vai plaukstu rajonā paaugstina taustes jutīguma slieksni šajās zonās, ko nevar uzskatīt par neiroloģisku deficītu.
- Termiskā jutība (karstuma, aukstuma sajūta) parasti tiek pārbaudīta tikai pacientiem ar hipalgesiju. Tiek izmantotas mēģenes ar karstu (32–40 °C) un aukstu (ne augstāku par 25 °C) ūdeni vai citiem aukstiem un siltiem priekšmetiem (piemēram, metāla āmuru un ārsta pirkstu). Vispirms tiek noteikta pacienta spēja atšķirt aukstumu no karstuma, pārmaiņus uzklājot siltus un aukstus priekšmetus zonai ar it kā neskartu jutību. Parasti pacientam jau ir pamanāma 2 °C starpība. Pēc tam simetriskām ķermeņa zonām, sākot no pēdas aizmugures, virzoties uz augšu un salīdzinot temperatūras stimula uztveres intensitāti labajā un kreisajā pusē, pārmaiņus uzliek aukstu (vai siltu) priekšmetu. Aukstuma un siltuma jutības pētījumi tiek veikti atsevišķi, jo tie var būt dažādās pakāpēs traucēti. Ja nepieciešams, temperatūras jutība tiek pārbaudīta arī dažādās dermatomās vai skarto nervu autonomās inervācijas zonās, atrodot izmainītās jutības robežas. Skaidra traucētās jutības teritorijas definīcija, kas sakrīt ar noteiktu inervāciju, ļauj pacienta subjektīvo sajūtu pārveidot par objektīvu neiroloģisku pazīmi.
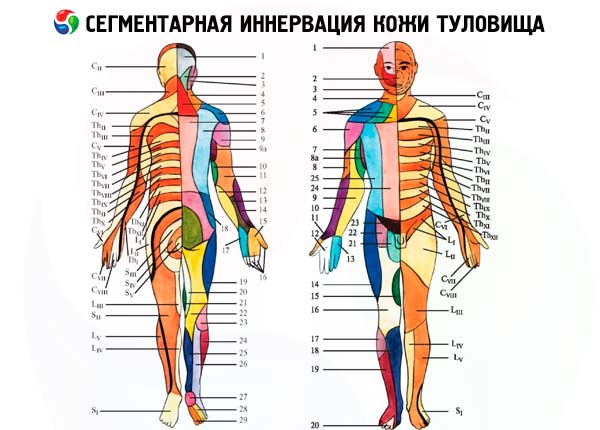
Dziļas jūtības pētījumi
- Vibrācijas sajūta rodas, kad dziļos receptorus stimulē noteiktas frekvences un amplitūdas svārstības. Pētījumam tiek izmantota zemfrekvences (64–128 Hz) kamertone. Ieteicams patstāvīgi pārbaudīt izmantoto kamertoni veseliem cilvēkiem. Parasti vibrācijas sajūta uz potītēm ilgst no 9 (kamertone 48 Hz) līdz 21 s (kamertone 64 Hz). Vibrācijas jutība tiek pārbaudīta uz pirkstiem un kāju pirkstiem, potītēm, ceļa skriemeļa, iegurņa kauliem, spieķkaula un elkoņa kaula, atslēgas kaula un galvaskausa. Vibrējošā kamertona kāja tiek pielikta pētāmajai zonai, un pacientam tiek lūgts ziņot, kad viņš vai viņa pārstāj uztvert vibrācijas. Vibrācijas jutības slieksnis tiek salīdzināts labajās un kreisajās ekstremitātēs. Ja vibrācijas jutība uz pēdas ir traucēta, to pārbauda potītes, ceļa un gūžas locītavas rajonā, lai noteiktu traucējumu robežas. Līdzīgā veidā tiek pārbaudīta vibrācijas jutība pirkstos. Vibrācijas jutība ir samazināta perifēro polineiropātiju un muguras smadzeņu slimību gadījumā, kas skar to aizmugurējās saites. Šajā gadījumā vibrācijas jutība var samazināties tikai kāju distālajās daļās un palikt neskarta rokās. Gados vecākiem cilvēkiem tiek novērots mērens vibrācijas jutības sliekšņa pieaugums pat bez jebkādas neiroloģiskas patoloģijas.
- Muskuļu-locītavu sajūta. Pacientam vispirms parāda, kādas pasīvas kustības tiks veiktas ar pirkstiem un kā tās nosaukt. Pēc tam pacientam lūdz aizvērt acis, satvert pirksta naga falangu aiz sānu virsmām un vienmērīgi pārvietot pirkstu uz augšu, pēc tam uz leju; pacientam jāziņo, kurā virzienā (uz augšu vai uz leju) tiek pārvietots viņa pirksts. Parasti cilvēks ir ļoti jutīgs pat pret ļoti smalkām pasīvām kustībām locītavās un spēj atšķirt kustību 1-2° leņķī. Ja pacientam ir traucēta muskuļu-locītavu sajūta ekstremitāšu distālajās daļās, tiek pārbaudīta pasīvo kustību sajūta proksimālāk esošajās locītavās.
- Pozīcijas sajūta tiek pārbaudīta, novietojot ekstremitāti noteiktā pozīcijā. Pacientam šī pozīcija jānosaka ar aizvērtām acīm. Ja kustības sajūtu locītavā galvenokārt uztver receptori, kas lokalizēti cīpslās un locītavās, tad par ķermeņa daļas statiskās pozīcijas noteikšanu telpā ir atbildīgi receptori, kas atrodas muskuļos, t.i., muskuļu vārpstas aferenti.
Pētījuma rezultātu izvērtēšana
Pamatojoties uz sūdzībām, anamnētiskajiem datiem un virspusējo jutīguma veidu pētījuma rezultātiem, ir iespējams veidot priekšstatu par pacientam esošajiem traucējumiem.
- Samazinātu/neesošu jutību apzīmē ar terminiem “hipestēzija” un “anestēzija” (sāpju jutībai - “hipalgesija” un “analgesija”; temperatūras jutībai - “termohipestēzija” un “termoanestēzija”; dziļai jutībai - “batianestēzija”).
- Paaugstinātu jutību pret normāliem nesāpīgiem stimuliem sauc par hiperestēziju, paaugstinātu jutību pret sāpēm sauc par hiperalgēziju.

Iepriekš minētie traucējumi tiek apzīmēti kā kvantitatīvi traucējumi; turpmāk minētie tiek klasificēti kā kvalitatīvi jutīguma traucējumi.
- Poliestēzija (viena injekcija tiek uztverta kā vairākas).
- Aloheirija (pacients kairinājumu identificē nevis vietā, kur tas tika uzklāts, bet gan pretējā ķermeņa pusē).
- Sinestēzija (uztveres sajūta gan stimula pielietošanas vietā, gan citā vietā, kur tas netika pielietots).
- Parestēzija (spontānas vai izraisītas neparastas sajūtas).
- Neiralģija (ārkārtīgi stipras, asas sāpes, kas izstaro pa viena vai vairāku nervu gaitu).
- Kauzalģija (intensīvas dedzinošas sāpes).
- Dizestēzija (izkropļota receptoru piederības uztvere). Dizestēzijas varianti: temperatūra - siltuma sajūtas parādīšanās, reaģējot uz dūrienu; alodīnija - sāpju parādīšanās, reaģējot uz kairinājumu, kas parasti nav saistīts ar tām (dažreiz alodīniju sauc tikai par sāpju reakciju uz pieskārienu ar otu, savukārt sāpju sajūtas, reaģējot uz temperatūras iedarbību un spiedienu, apzīmē attiecīgi ar terminiem "hiperalgēzija pret aukstumu un karstumu" un "hiperalgēzija pret spiedienu").
- Hiperpātija (sāpīgu sāpju parādīšanās, reaģējot uz atkārtotiem sāpīgiem un nesāpīgiem stimuliem kombinācijā ar viena stimula uztveres sliekšņa palielināšanos un grūtībām skaidri lokalizēt kairinājumu).
Vienkāršu vispārējās jutības veidu izpēte ļauj mums noteikt arī jutības traucējumu izplatības veidu.
- Nervu stumbru bojājumi izraisa perifēra neironu tipa jutīguma traucējumu izplatību. To raksturo visu veidu jutīguma traucējumi perifēro nervu inervācijas zonā (pinuma bojājuma gadījumā - pinuma inervācijas zonā; atsevišķa nerva bojājuma gadījumā - šī nerva inervācijas zonā; polineiropātijas gadījumā - ekstremitāšu distālajās daļās). Sensoriskie traucējumi parasti tiek kombinēti ar atbilstošo nervu inervēto muskuļu parēzi vai paralīzi.
- Mugurkaula nervu aizmugurējo sakņu bojājumus pavada perifēra radikulāra tipa jušanas traucējumu attīstība. Ir traucēta visu veidu jutība dermatomos, kas atbilst skartajām saknēm. Tomēr, tā kā blakus esošo sakņu ādas inervācijas zonas daļēji pārklājas, izslēdzot vienu sakni, jutības zudums netiek konstatēts (atbilstošā dermatoma zonu turpina apgādāt blakus esošās saknes). Jutība ir skaidri traucēta viena dermatoma zonā tikai tad, ja ir skartas trīs blakus esošās saknes. Jutības samazināšanos šāda veida traucējumu gadījumā pavada stipras sāpes un parestēzija atbilstošajos dermatomos.
- Muguras smadzeņu aizmugurējo ragu bojājumi var izraisīt mugurkaula segmentāla tipa jušanas traucējumus: ipsilaterālu sāpju un temperatūras jutības traucējumu vienā vai vairākās dermatomās, saglabājoties taustes jutībai šajos segmentos. Šāda disociēta anestēzija var rasties intramedulāru audzēju, mielosēmijas, hematomiēlijas gadījumā, bet visraksturīgākā tā ir siringomiēlijas gadījumā, kas izpaužas kā dobumu veidošanās muguras smadzeņu pelēkajā vielā. Tā kā siringomielisko dobumu lokalizācija ir raksturīga muguras smadzeņu kakla un augšējā krūšu kurvja rajonā, jušanas traucējumu zona izskatās kā "pusapvalks", un, kad dobums izplatās uz otru muguras smadzeņu pusi vai ar sākotnējo dobuma centrālo atrašanās vietu, veidojas "apvalka" izskats. Kad procesā tiek iesaistīts trijzaru nerva mugurkaula trakta kodols, sāpes un temperatūras jutība uz sejas Zeldera ārējās zonās izzūd; vēlāk tiek iesaistītas vidējās un iekšējās zonas.
- Mugurkaula vadīšanas tipa jušanas traucējumu izplatība rodas, ja tiek skarti muguras smadzeņu spieķu vadīšanas ceļi. Ja tiek skarts laterālais spieķis, iesaistot arī laterālo spinotalāma traktu, bojājuma pretējā pusē, vienu līdz trīs dermatomas zem bojājuma līmeņa, rodas temperatūras un sāpju jutības traucējumi. Ja tiek skarts aizmugurējais spieķis, bojājuma pusē rodas dziļas jutības traucējumi (vibrācijas jutība un muskuļu-locītavu jutība); tomēr sāpju un temperatūras jutība paliek neskarta. Šis traucējums tiek kombinēts ar ipsilaterālu sensoru ataksiju.
- Brauna-Sekvarda sindroms rodas, ja tiek bojāta puse muguras smadzeņu šķērsgriezuma. Bojājuma pusē zem bojājuma līmeņa rodas spastiska paralīze (piramidālā trakta pārtraukšana) un dziļas jutības traucējumi (aizmugurējā funikula atvienošanās), bet pretējā pusē no līmeņa, kas atrodas vairākus segmentus zem bojājuma līmeņa, rodas vadoša tipa sāpju un temperatūras jutības traucējumi (spinotalamiskā trakta atvienošanās sānu funikulā).
- Centrālais maņu traucējumu izplatības veids rodas, ja tiek bojātas smadzeņu struktūras. Tās izpausmes atšķiras atkarībā no līmeņa un skartajām struktūrām, bet jebkurā gadījumā, ja bojājums ir vienpusēji lokalizēts virs iegarenās smadzenes līmeņa, jutīgums uz stumbra ir traucēts pusē, kas atrodas pretējā pusē bojājumam.
- Iegarenās smadzenes sānu daļu bojājums (dorsolaterālais iegarenās smadzenes Valenberga-Zaharčenko sindroms) izraisa sāpju un temperatūras jutības zudumu vienā un tajā pašā sejas pusē (trijzaru nerva muguras smadzeņu trakta kodola bojājums), samazinātu sāpju un temperatūras jutību ķermeņa pusē un ekstremitātēs, kas atrodas pretējā pusē bojājumam (spinotalamiskā trakta bojājums) un samazinātu dziļo jutību bojājuma pusē ekstremitātēs (tievā un ķīļveida saišķa kodolu bojājums). Maņu traucējumi tiek kombinēti ar smadzenīšu ataksiju bojājuma pusē (apakšējā smadzenīšu kātiņa); reiboni, nistagmu, skatoties bojājuma virzienā, sliktu dūšu un vemšanu (vestibulārie kodoli un to savienojumi); Bernarda-Hornera simptomu bojājuma pusē (lejupejošo traktu bojājumi no hipotalāma uz ciliospinālo centru C8 T2 sānu ragos ); dizartrija, disfāgija, disfonija, mīksto aukslēju, rīkles un balss saišu muskuļu ipsilaterāla paralīze (IX-X galvaskausa nervu pāru dubultkodola bojājums).
- Talāma bojājums (parasti asinsvadu izcelsmes) izraisa visu veidu jutīguma zudumu ķermeņa pusē, kas atrodas pretējā bojājuma vietā. Parasti jutīgums pakāpeniski uzlabojas, bet tajā pašā ķermeņa pusē galu galā rodas dedzinošas ("talāma") sāpes, ko izraisa jebkādi kairinātāji, īpaši aukstums un emocionāls stress. Šīs sāpes ir sāpīgas, difūzas un var novērot, palielinoties sāpju jutīguma slieksnim. Vienlaikus tiek konstatēta sensoriska hemiataksija ekstremitātēs, kas atrodas pretējā pusē bojājumam, un hemianopsija. Bieži veidojas "talāma roka" (plecs ir piespiests ķermenim, apakšdelms un plauksta ir saliekti, plauksta ir pronēta, pirkstu proksimālie falangas ir saliektas, pārējie ir izstiepti).
- Ja tiek skarta iekšējās kapsulas aizmugurējā daļa tās aizmugurējā trešdaļā ķermeņa pretējā pusē, rodas hemianestēzija ar visu veidu jutīguma traucējumiem (talamokortikālo šķiedru bojājums) un sensoru hemiataksiju, bieži vien kombinējot ar kontralaterālu hemianopsiju (redzes nerva starojuma iesaistīšanos). Ja patoloģiskais process skar visu iekšējās kapsulas aizmugurējo daļu, hemianestēzija un hemianopsija tiek kombinēta ar kontralaterālu centrālo hemiplēģiju.
- Primārās sensorās garozas (postcentrālās girusa) bojājums izraisa zināmu sāpju, temperatūras un taustes jutības samazināšanos ķermeņa pretējā pusē. Tiek skarta ne visa ķermeņa puse, bet tikai zona, kas atbilst patoloģiskā fokusa projekcijai. Turklāt skartajā ekstremitātē var rasties parestēzija (tirpšana, rāpošana un nejutīgums).
Kompleksie jutīguma veidi atspoguļo smadzeņu parietālās daivas analītisko un sintētisko darbu, integrējot elementāras sensorās modalitātes. Tāpēc kompleksos jutīguma veidus ieteicams pētīt tikai tad, ja saglabājas vienkāršie vispārējās jutīguma veidi. Tādējādi pacientam ar perifēru neiropātiju vai muguras smadzeņu traumu nav lielas jēgas pārbaudīt kortikālās sensorās funkcijas.
- Difkriminācijas sajūta ir spēja atšķirt divus stimulus, kas vienlaikus tiek pielikti tuvu viena otrai esošām ķermeņa virsmas zonām. Pētījumam tiek izmantots kompass vai divas saspraudes. Pētāmajai zonai tiek pielikts viens vai divi stimuli, un pacientam tiek lūgts ziņot, cik stimulu (vienu vai divus) viņš jūt. Difkriminācijas jutības slieksnis (t.i., minimālais attālums starp vietām, kur tiek pielikts stimuls, pie kura tas tiek uztverts kā dubults) dažādās ķermeņa zonās ievērojami atšķiras: pirkstu gali ir visjutīgākie (4 mm), muguras daļa ir vismazāk jutīga (7 mm).
- Lokalizācijas sajūta tiek pārbaudīta, pielietojot taustes stimulāciju dažādām ķermeņa daļām. Pacientam jānosaka pieskāriena vieta.
- Stereognoze ir spēja atpazīt pazīstamu priekšmetu, pieskaroties tam ar aizvērtām acīm. Pacientam lūdz aizvērt acis, iedod pazīstamu priekšmetu (monētu, atslēgu, sērkociņu kastīti) un lūdz noteikt, kas tas ir. Parasti cilvēks atpazīst priekšmetus un pat spēj noteikt dažādu monētu vērtību. Jebkuras puslodes apakšējās parietālās daivas bojājums izraisa astereognozi. Ar kreisās puses bojājumu astereognoze rodas labajā rokā, ar labās puses bojājumu tiek atzīmēts divpusējs taktilās gnozes samazinājums. Pacients saglabā spēju sajust priekšmetu rokā, bet nespēj to atpazīt ar pieskārienu ar aizvērtām acīm. Turklāt var novērot diskriminējošās jutības un lokalizācijas sajūtas defektu.
- Divdimensiju telpiskā uztvere (grafestēzija). Pacientam lūdz aizvērt acis un ar neasu priekšmetu identificēt burtu vai ciparu, ko ārsts uzzīmē uz viņa plaukstas. Mēs salīdzinām uztveri labajā un kreisajā pusē.
- Svara sajūta (barestēzija). Pacients salīdzina divu līdzīga izmēra priekšmetu svaru, kas novietoti viņa izstiepto roku plaukstās. Parasti priekšmets, kas tiek turēts skartajā rokā, šķiet vieglāks neatkarīgi no tā svara.
- Sinhronais divpusējais stimulācijas tests tiek izmantots pacientiem ar parietālās daivas bojājumiem, lai atklātu vienpusēju telpisko neglektu (parādību, kad tiek ignorēta viena telpas puse) bojājuma pretējā pusē. Subjektam pieskaras vai nu vienā ķermeņa pusē (sejā vai rokā), vai vienlaikus simetriskās zonās abās pusēs. Subjektam tiek lūgts ziņot, kurai ķermeņa pusei (labajai, kreisajai, abām) tiek pieskarts. Ja subjekts pareizi atpazīst katru pusi atsevišķi, bet, stimulējot abas ķermeņa puses vienlaikus, viņš uzmin pieskārienu tikai vienā pusē, tiek diagnosticēta hemi-telpiskā neglekt.


 [
[