
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Cukura diabēts grūtniecības laikā
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
Cukura diabēts grūtniecības laikā ir vielmaiņas slimību grupa, kam raksturīga hiperglikēmija, kas rodas insulīna sekrēcijas, insulīna darbības vai abu traucējumu dēļ. Hroniska hiperglikēmija diabēta gadījumā izraisa dažādu orgānu, īpaši acu, nieru, nervu sistēmas un sirds un asinsvadu sistēmas, bojājumus un mazspēju.
Gestācijas diabētu var klasificēt kā A1GDM un A2GDM. Gestācijas diabētu, ko var ārstēt bez medikamentiem un kas reaģē uz diētas terapiju, sauc par ar diētu kontrolētu gestācijas diabētu jeb A1GDM. Savukārt gestācijas diabētu, ko var ārstēt ar medikamentiem, lai sasniegtu atbilstošu glikēmijas kontroli, sauc par A2GDM. [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
Epidemioloģija
Cukura diabēts (CD) ir vielmaiņas traucējumi, ko izraisa traucēta insulīna ražošana, traucēta insulīna darbība vai abi faktori. Tā ir nopietna neinfekcioza slimība, kuras izplatība pieaug visā pasaulē, katru gadu izraisot 4,8 miljonus nāves gadījumu un saslimstību 371 miljonam cilvēku. Pēdējos gados ir novērotas CD sākuma vecuma izmaiņas, un tagad nesamērīgi vairāk skar jaunākas iedzīvotāju grupas. Tiek lēsts, ka pašlaik pasaulē CD ir 28 miljoniem sieviešu reproduktīvā vecumā. Lielākajai daļai šo sieviešu ir 2. tipa CD, un 80% no šīs slimības sloga rodas valstīs ar zemiem un vidējiem ienākumiem. [ 6 ]
Saskaņā ar dažādiem datiem, no 1 līdz 14% no visām grūtniecībām (atkarībā no pētāmās populācijas un izmantotajām diagnostikas metodēm) sarežģī gestācijas diabēts.
1. un 2. tipa cukura diabēta izplatība reproduktīvā vecuma sieviešu vidū ir 2%, 1% no visām grūtniecībām sievietei sākotnēji ir diabēts, 4,5% gadījumu attīstās gestācijas diabēts, tostarp 5% gadījumu diabēts izpaužas gestācijas diabēta aizsegā.
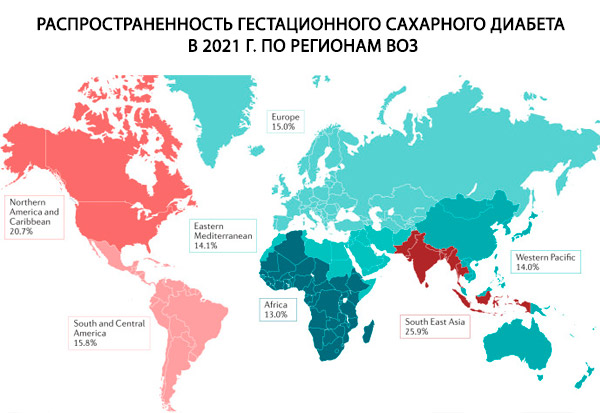
Grūtniecības laikā cukura diabēts var būt vai nu jau esošs (1. vai 2. tips), vai gestācijas diabēts (GDM). Jau esoša diabēta gadījumā tādi riska faktori kā ģenētiskā predispozīcija, 1. tipa diabēta ģimenes anamnēze un autoimūnas slimības ir kritiski svarīgi 1. tipa diabēta attīstībā.[ 7 ] Faktori, kuriem ir būtiska loma gan 2. tipa diabēta, gan GDM attīstībā, ir aptaukošanās, neveselīgs uzturs, fiziskās aktivitātes trūkums, 2. tipa diabēta ģimenes anamnēze, mātes vecums un etniskā piederība.[ 8 ] Arī citas dzīvesveida izmaiņas, piemēram, alkohola lietošana un smēķēšana, ir saistītas ar 2. tipa diabēta etioloģiju.
Paaugstinātas augļa saslimstības cēloņi ir makrosomija, hipoglikēmija, iedzimti defekti, elpošanas mazspējas sindroms, hiperbilirubinēmija, hipokalcēmija, policitēmija, hipomagnēmija. Zemāk ir sniegta P. Vaita klasifikācija, kas raksturo dzīvotspējīga bērna dzimšanas skaitlisko (p, %) varbūtību atkarībā no mātes diabēta ilguma un komplikācijām.
- A klase. Traucēta glikozes tolerance un komplikāciju neesamība - p=100;
- B klase. Cukura diabēta ilgums mazāks par 10 gadiem, sākums vecāks par 20 gadiem, nav asinsvadu komplikāciju - p=67;
- C klase. Ilgums no 10 līdz 19 gadiem, radās 10–19 gadu vecumā, bez asinsvadu komplikācijām - p=48;
- D klase. Ilgums vairāk nekā 20 gadi, radusies pirms 10 gadiem; kāju asinsvadu retinopātija vai kalcifikācija - p=32;
- E klase. Iegurņa asinsvadu kalcifikācija - p=13;
- F klase. Nefropātija - p=3.
Cēloņi cukura diabēts grūtniecības laikā
Gestācijas diabēts jeb gestagēnais diabēts (GDM) ir glikozes nepanesības traucējums (GT), kas rodas grūtniecības laikā un izzūd pēc dzemdībām. Šāda veida diabēta diagnostiskais kritērijs ir jebkuru divu no šādiem trim kapilāro asiņu glikozes līmeņiem, mmol/l, pārsniegšana: tukšā dūšā - 4,8, 1 stundu pēc - 9,6 un 2 stundas pēc - 8 pēc 75 g glikozes iekšķīgas lietošanas.
Glikozes tolerances traucējumi grūtniecības laikā atspoguļo pretinsulāro placentas hormonu un insulīna rezistences fizioloģisko ietekmi un rodas aptuveni 2% grūtnieču. Glikozes tolerances traucējumu agrīna atklāšana ir svarīga divu iemeslu dēļ: pirmkārt, 40% sieviešu, kurām anamnēzē ir gestācijas diabēts, 6-8 gadu laikā attīstās klīniskais diabēts, un tāpēc ir nepieciešama novērošana; otrkārt, glikozes tolerances traucējumi palielina perinatālās mirstības un fetopātijas risku, tāpat kā cukura diabēts.
Šķiet, ka gestācijas diabēta etioloģija ir saistīta ar.
- aizkuņģa dziedzera beta šūnu disfunkcija vai aizkavēta beta šūnu reakcija uz glikozes līmeni asinīs un
- smaga insulīna rezistence, ko izraisa placentas hormonu izdalīšanās.
Cilvēka placentas laktogēns ir galvenais hormons, kas saistīts ar paaugstinātu insulīna rezistenci GDM gadījumā. Citi hormoni, kas saistīti ar šīs slimības attīstību, ir augšanas hormons, prolaktīns, kortikotropīnu atbrīvojošais hormons un progesterons; šie hormoni veicina insulīna rezistences un hiperglikēmijas stimulēšanu grūtniecības laikā.
Riska faktori
Grūtnieces pirmās vizītes laikā pie ārsta ir jānovērtē viņas gestācijas diabēta attīstības risks, jo no tā ir atkarīga tālākā diagnostikas taktika. Zema riska grupā gestācijas diabēta attīstībai ietilpst sievietes, kas jaunākas par 25 gadiem, ar normālu ķermeņa svaru pirms grūtniecības, bez diabēta anamnēzē pirmās pakāpes radiniekiem, bez ogļhidrātu vielmaiņas traucējumiem (tostarp glikozūrijas) un bez komplicētām dzemdību anamnēzēm. Lai sievieti klasificētu kā zema riska grupu gestācijas diabēta attīstībai, jābūt visām uzskaitītajām pazīmēm. Šajā sieviešu grupā slodzes testi netiek veikti un aprobežojas ar regulāru glikēmijas līmeņa tukšā dūšā kontroli.
Saskaņā ar vietējo un ārvalstu ekspertu vienprātīgo viedokli, augsta riska grupā gestācijas diabēta attīstībai ietilpst sievietes ar ievērojamu aptaukošanos (ĶMI ≥30 kg/m2 ), diabētu pirmās pakāpes radiniekiem, gestācijas diabēta pazīmēm anamnēzē vai jebkādiem ogļhidrātu metabolisma traucējumiem ārpus grūtniecības. Lai sievieti klasificētu augsta riska grupā, pietiek ar vienu no uzskaitītajām pazīmēm. Šīm sievietēm tiek veiktas pārbaudes pirmās vizītes laikā pie ārsta (ieteicams noteikt glikozes koncentrāciju asinīs tukšā dūšā un veikt testu ar 100 g glikozes, skatīt metodi zemāk).
Grupā ar vidēju gestācijas diabēta attīstības risku ietilpst sievietes, kuras nepieder pie zema un augsta riska grupām: piemēram, ar nelielu ķermeņa svara pārpalikumu pirms grūtniecības, ar sarežģītu dzemdniecības vēsturi (liels auglis, polihidramniji, spontāni aborti, gestoze, augļa anomālijas, nedzīvi dzimuši bērni) utt. Šajā grupā testēšana tiek veikta kritiskā laikā gestācijas diabēta attīstībai - 24-28 grūtniecības nedēļās (pārbaude sākas ar skrīninga testu).
Ir ziņots par vairākiem citiem klīniskiem riska faktoriem gestācijas diabēta attīstībai. Šie klīniskie faktori ir šādi: [ 12 ]
- Liekais svars (ķermeņa masas indekss virs 25)
- Samazināta fiziskā aktivitāte
- Pirmās pakāpes radinieks ar diabētu
- Gestācijas diabēta anamnēze vai jaundzimušajam ar makrosomiju, saistītas vielmaiņas slimības, piemēram, hipertensija.
- Zems ABL līmenis asinīs
- Triglicerīdi virs 250
- Policistisko olnīcu sindroms
- Hemoglobīna A1C līmenis ir lielāks par 5,7.
- Anomālijas perorālā glikozes tolerances testā
- Jebkurš nozīmīgs insulīna rezistences marķieris (melnā akantoze)
- Sirds un asinsvadu slimību anamnēze
Pathogenesis
Cilvēka placentas laktogēns ir hormons, ko placenta izdala grūtniecības laikā. Tā sastāvs ir salīdzināms ar augšanas hormonu, un tas grūtniecības laikā izraisa svarīgas vielmaiņas izmaiņas, lai uzturētu augļa uztura statusu. Šis hormons spēj izraisīt izmaiņas un modifikācijas insulīna receptoros. Šķiet, ka šādas molekulārās variācijas ir saistītas ar samazinātu glikozes uzņemšanu perifērajos audos:
- insulīna receptora beta apakšvienības molekulāras izmaiņas,
- samazināta tirozīnkināzes fosforilēšanās,
- insulīna receptora substrāta-1 un fosfatidilinozitola 3-kināzes pārveidošana.
Augsts mātes glikozes līmenis šķērso placentu un izraisa augļa hiperglikēmiju. Reaģējot uz hiperglikēmiju, tiek stimulēta augļa aizkuņģa dziedzeris. Insulīna anaboliskās īpašības stimulē augļa audu augšanu paātrinātā tempā.
Ir ziņojumi, ka augstāks ķermeņa masas indekss un aptaukošanās var izraisīt zemas pakāpes iekaisumu. Hronisks iekaisums izraisa ksantūrīnskābes sintēzi, kas ir saistīta ar prediabēta un gestācijas diabēta attīstību. [ 15 ]
Simptomi cukura diabēts grūtniecības laikā
Pregestācijas diabēts
Simptomi grūtniecēm ar 1. un 2. tipa cukura diabētu ir atkarīgi no kompensācijas pakāpes un slimības ilguma, un tos galvenokārt nosaka hronisku diabēta asinsvadu komplikāciju (arteriāla hipertensija, diabētiskā retinopātija, diabētiskā nefropātija, diabētiskā polineiropātija utt.) klātbūtne un stadija.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ]
Gestācijas diabēts
Gestācijas diabēta simptomi ir atkarīgi no hiperglikēmijas pakāpes. Tas var izpausties kā neliela hiperglikēmija tukšā dūšā, postprandiāla hiperglikēmija vai arī attīstās klasiskā cukura diabēta klīniskā aina ar augstu glikēmijas līmeni. Vairumā gadījumu klīniskās izpausmes nav vai ir nespecifiskas. Parasti ir dažādas pakāpes aptaukošanās, bieži vien - straujš svara pieaugums grūtniecības laikā. Pie augsta glikēmijas līmeņa parādās sūdzības par poliūriju, slāpēm, palielinātu apetīti utt. Vislielākās grūtības diagnostikā sagādā gestācijas diabēta gadījumi ar mērenu hiperglikēmiju, kad glikozūrija un tukšā dūšā esošā hiperglikēmija bieži vien netiek atklāta.
Mūsu valstī nav vienotas pieejas gestācijas diabēta diagnosticēšanai. Saskaņā ar mūsdienu ieteikumiem gestācijas diabēta diagnosticēšanai jābalstās uz tā attīstības riska faktoru noteikšanu un glikozes slodzes testu izmantošanu vidēja un augsta riska grupās.
Veidlapas
Starp ogļhidrātu metabolisma traucējumiem grūtniecēm ir jānošķir:
- Diabēts, kas sievietei pastāvēja pirms grūtniecības (pregestācijas diabēts) - 1. tipa diabēts, 2. tipa diabēts, citi diabēta veidi.
- Gestācijas diabēts jeb grūtnieču diabēts ir jebkuras pakāpes ogļhidrātu metabolisma traucējumi (no izolētas hiperglikēmijas tukšā dūšā līdz klīniski izteiktam diabētam), kas sākas un pirmo reizi tiek atklāts grūtniecības laikā.
Pregestācijas diabēta klasifikācija
Pēc slimības kompensācijas pakāpes:
- kompensācija;
- dekompensācija.
Gestācijas diabēta klasifikācija
Gestācijas diabēts tiek diferencēts atkarībā no izmantotās ārstēšanas metodes:
- kompensēta ar diētas terapiju;
- kompensē ar insulīna terapiju.
Pēc slimības kompensācijas pakāpes:
- kompensācija;
- dekompensācija.
- E10 Insulīnatkarīgs cukura diabēts (mūsdienu klasifikācijā - 1. tipa cukura diabēts)
- E11 No insulīna neatkarīgs cukura diabēts (mūsdienu klasifikācijā - 2. tipa cukura diabēts)
- E10(E11).0 - ar komu
- E10(E11).1 - ar ketoacidozi
- E10(E11).2 - ar nieru bojājumu
- E10(E11).3 - ar acu bojājumiem
- E10(E11).4 - ar neiroloģiskām komplikācijām
- E10(E11).5 - ar perifērās asinsrites traucējumiem
- E10(E11).6 - ar citām norādītām komplikācijām
- E10(E11).7 - ar vairākām komplikācijām
- E10(E11).8 - ar neprecizētām komplikācijām
- E10(E11).9 — bez komplikācijām
- 024.4 Diabēts grūtniecības laikā.
Komplikācijas un sekas
Grūtniecei ar diabētu un viņas nedzimušajam bērnam ir paaugstināts grūtniecības komplikāciju risks, piemēram, preeklampsija, infekcijas, dzemdību obstrukcijas, pēcdzemdību asiņošana, priekšlaicīgas dzemdības, nedzīvi dzimuši bērni, makrosomija, spontāns aborts, intrauterīnā augšanas aizture, iedzimtas anomālijas, dzemdību traumas un nāve sliktākajā gadījumā. Sievietēm ir arī ilgtermiņa diabēta komplikāciju, tostarp retinopātijas, nefropātijas un neiropātijas, risks.
Pēc 42 dienu pēcdzemdību perioda var novērot arī diabēta ietekmi grūtniecības laikā. Tiek lēsts, ka 30–50 % sieviešu, kurām anamnēzē ir GDM, tas atkal attīstīsies nākamajās grūtniecībās, un 50 % no šīm sievietēm 5–10 gadu laikā attīstīsies 2. tipa diabēts. Turklāt bērniem, kas dzimuši grūtniecībās ar diabētu, ir paaugstināts aptaukošanās risks bērnībā, vielmaiņas traucējumu risks pusaudža gados un 2. tipa diabēta risks pieaugušā vecumā dzemdē novēroto vielmaiņas traucējumu dēļ.
Diagnostika cukura diabēts grūtniecības laikā
Vietējie un ārvalstu eksperti piedāvā šādas gestācijas diabēta diagnostikas metodes. Vienpakāpju metode ir visrentablākā sievietēm ar augstu gestācijas diabēta attīstības risku. Tā ietver diagnostikas testa veikšanu ar 100 g glikozes. Divpakāpju metode ir ieteicama vidēja riska grupai. Izmantojot šo metodi, vispirms tiek veikts skrīninga tests ar 50 g glikozes, un, ja tas ir novirze no normas, tiek veikts 100 gramu tests.
Skrīninga testu veic šādi: sieviete izdzer 50 g glikozes, kas izšķīdināta glāzē ūdens (jebkurā laikā, ne tukšā dūšā), un pēc stundas nosaka glikozi venozajā plazmā. Ja pēc stundas plazmas glikozes līmenis ir mazāks par 7,2 mmol/l, tests tiek uzskatīts par negatīvu un izmeklējums tiek pārtraukts. (Dažas vadlīnijas iesaka glikēmijas līmeni 7,8 mmol/l kā pozitīva skrīninga testa kritēriju, taču tās norāda, ka glikēmijas līmenis 7,2 mmol/l ir jutīgāks gestācijas diabēta paaugstināta riska marķieris.) Ja plazmas glikozes līmenis ir vienāds ar vai lielāks par 7,2 mmol/l, ir indicēts tests ar 100 g glikozes.
100 g glikozes testam nepieciešams stingrāks protokols. Tests tiek veikts no rīta tukšā dūšā pēc 8–14 stundu ilgas nakts gavēņa, ievērojot normālu uzturu (vismaz 150 g ogļhidrātu dienā) un neierobežotas fiziskās aktivitātes vismaz 3 dienas pirms testa. Testa laikā jums jāsēž; smēķēšana ir aizliegta. Tests nosaka venozās plazmas glikēmiju tukšā dūšā, pēc 1 stundas, pēc 2 stundām un 3 stundas pēc fiziskas slodzes. Gestācijas diabēts tiek diagnosticēts, ja 2 vai vairāk glikēmijas vērtības ir vienādas ar vai pārsniedz šādus skaitļus: tukšā dūšā - 5,3 mmol/l, pēc 1 stundas - 10 mmol/l, pēc 2 stundām - 8,6 mmol/l, pēc 3 stundām - 7,8 mmol/l. Alternatīva pieeja var būt 2 stundu tests ar 75 g glikozes (protokols ir līdzīgs). Lai šajā gadījumā noteiktu gestācijas diabēta diagnozi, ir nepieciešams, lai venozās plazmas glikozes līmenis 2 vai vairākās noteikšanās reizēs būtu vienāds ar vai pārsniegtu šādas vērtības: tukšā dūšā - 5,3 mmol/l, pēc 1 stundas - 10 mmol/l, pēc 2 stundām - 8,6 mmol/l. Tomēr, pēc Amerikas Diabēta asociācijas ekspertu domām, šai pieejai nav 100 gramu parauga derīguma. Ceturtās (trīs stundu) glikēmijas noteikšanas izmantošana analīzē, veicot testu ar 100 g glikozes, ļauj ticamāk pārbaudīt ogļhidrātu metabolisma stāvokli grūtniecei. Jāatzīmē, ka regulāra tukšā dūšā esošās glikēmijas kontrole sievietēm, kurām ir gestācijas diabēta risks, dažos gadījumos nevar pilnībā izslēgt gestācijas diabētu, jo normāls tukšā dūšā esošās glikēmijas līmenis grūtniecēm ir nedaudz zemāks nekā sievietēm, kas nav grūtnieces. Tādējādi normālā glikēmija tukšā dūšā neizslēdz postprandiālas glikēmijas klātbūtni, kas ir gestācijas diabēta izpausme un ko var noteikt tikai stresa testu rezultātā. Ja grūtnieces venozajā plazmā tiek konstatētas augstas glikēmijas vērtības: tukšā dūšā vairāk nekā 7 mmol/l un nejauši izvēlētā asins paraugā vairāk nekā 11,1, un šīs vērtības tiek apstiprinātas nākamajā dienā, diagnostiskie testi nav nepieciešami, un gestācijas diabēta diagnoze tiek uzskatīta par noteiktu.
Kas ir jāpārbauda?
Kurš sazināties?
Profilakse
Pregestācijas diabēta profilakse ir atkarīga no tā patogēnās formas (1. tipa cukura diabēts, 2. tipa cukura diabēts, citi cukura diabēta veidi) un ir viena no aktuālākajām un joprojām pilnībā neatrisinātajām mūsdienu medicīnas problēmām.
Pregestācijas diabēta komplikāciju (mātei un auglim) profilakse balstās uz plašu pirmsgrūtniecības sagatavošanās popularizēšanu sievietēm ar diabētu. Tagad ir pierādīts, ka grūtniecības plānošana ir visdaudzsološākais virziens grūtniecības prognozes uzlabošanā sievietēm ar 1. un 2. tipa cukura diabētu. Pirmsgrūtniecības sagatavošanās galvenie principi ir:
- sieviešu informēšana par riskiem, kas saistīti ar neplānotu grūtniecību sliktas vielmaiņas kontroles fonā (augsts anomāliju un augļa zaudējuma risks, sarežģīta grūtniecība, hronisku diabēta asinsvadu komplikāciju progresēšana līdz redzes zudumam un nepieciešamība pēc hemodialīzes);
- stingras cukura diabēta kompensācijas sasniegšana (glikētā hemoglobīna līmeņa sasniegšana mazāk nekā 7%, nepalielinot hipoglikēmijas biežumu) vismaz 2–3 mēnešus pirms grūtniecības un visā grūtniecības laikā;
- hronisku diabēta komplikāciju skrīnings un ārstēšana pirms grūtniecības;
- vienlaicīgu ginekoloģisku un ekstragenitālu slimību identificēšana un ārstēšana pirms grūtniecības.
Pirmsgravitācijas sagatavošanas pamatprincipu ieviešana tiek veikta ar šādām metodēm:
- dzīvesveida maiņa: ieteicams veselīgs uzturs, smēķēšanas atmešana, folskābes piedevu lietošana (4–5 mg/dienā), jodētā sāls lietošana;
- visaptveroša pārbaude un ārstēšana, ko veic pieredzējusi daudznozaru speciālistu komanda (endokrinologs, akušieris-ginekologs, terapeits, oftalmologs, neirologs, ģenētiķis un citi);
- sieviešu integrācija diabēta ārstēšanā (apmācība diabēta skolā);
- kontracepcija visā diabēta kompensācijas sasniegšanas un vienlaicīgas patoloģijas ārstēšanas periodā;
- hipoglikēmiskās un citas zāļu terapijas modifikācija: 2. tipa cukura diabēta gadījumā jāpārtrauc perorālo hipoglikemizējošo līdzekļu lietošana un jāparedz insulīna terapija; jāpārtrauc AKE inhibitoru, statīnu u.c. lietošana.
Svarīgākie punkti dažādu profilu speciālistu veiktās izmeklēšanas laikā ir šādi. Izmeklējot sirds un asinsvadu sistēmu, ir jānoskaidro arteriālās hipertensijas, koronārās sirds slimības, diabētiskās makroangiopātijas, citu sirds un asinsvadu slimību klātbūtne un smaguma pakāpe. Detalizētai nieru izmeklēšanai jāatbild uz jautājumu par diabētiskās nefropātijas, asimptomātiskas bakteriūrijas, hroniska pielonefrīta u.c. klātbūtni un stadiju. Sensorimotorās neiropātijas, dažādu autonomās diabētiskās neiropātijas formu (kardiovaskulārās, kuņģa-zarnu trakta, uroģenitālās), diabētiskās pēdas sindroma diagnosticēšanai nepieciešama neirologa konsultācija. Ir jānovērtē arī citu endokrīnās sistēmas orgānu stāvoklis: pirmkārt, vairogdziedzera. Lai noteiktu diabētiskās retinopātijas stadiju un indikācijas tīklenes lāzerfotokoagulācijai, obligāta ir pieredzējuša oftalmologa veikta acs dibena izmeklēšana ar paplašinātu zīlīti. Ja šādas indikācijas tiek konstatētas, pirms grūtniecības jāveic tīklenes lāzerfotokoagulācija. Lai novērtētu reproduktīvās funkcijas stāvokli, specifisku un nespecifisku dzimumorgānu infekciju klātbūtni, nepieciešama visaptveroša akušiera-ginekologa izmeklēšana. Ja tiek atklāti infekcijas perēkļi (uroģenitālā, odontogēnā, ENT infekcija), tie ir jādezinficē pirms grūtniecības, jo hroniska iekaisuma procesa klātbūtne organismā sarežģī cukura diabēta kompensāciju.
Pēc izmeklēšanas rezultātu saņemšanas konsultatīvā veidā tiek noteiktas relatīvās un absolūtās kontrindikācijas grūtniecības nēsāšanai.
Absolūtās kontrindikācijas grūtniecībai diabēta gadījumā ir:
- smaga diabētiska nefropātija ar proteinūriju un sākotnējas hroniskas nieru mazspējas pazīmēm;
- progresējoša, refraktāra proliferatīva retinopātija;
- smaga išēmiska sirds slimība;
- smaga autonomā neiropātija (ortostatiska hipotensija, gastroparēze, enteropātija, hipoglikēmijas atpazīšanas spēju zudums).
Jāņem vērā relatīvās kontrindikācijas grūtniecībai cukura diabēta gadījumā:
- slimības dekompensācija grūtniecības sākumposmā (diabētiskās ketoacidozes attīstība šajā periodā palielina augļa attīstības anomāliju risku);
- cukura diabēta kombinācija ar smagām vienlaicīgām slimībām (piemēram, hronisks nepārtraukti atkārtots pielonefrīts, aktīva tuberkuloze, asins slimības, sirds slimības utt.).
Gestācijas diabēta profilakse sastāv no tā attīstības novēršamo riska faktoru (galvenokārt aptaukošanās) korekcijas. Gestācijas diabēta komplikāciju (mātei un auglim) profilakse sastāv no šīs slimības agrīnas atklāšanas un aktīvas ārstēšanas (paplašinot insulīna terapijas indikācijas).
Jau sen ir zināms, ka fiziskās aktivitātes uzlabo glikozes homeostāzi, tieši vai netieši ietekmējot insulīna jutību ar vairāku mehānismu palīdzību. Piemēram, fiziskajām aktivitātēm ir neatkarīga ietekme uz glikozes utilizāciju, palielinot gan insulīna mediēto, gan neinsulīna mediēto glikozes utilizāciju. [ 36 ], [ 37 ] Fiziskajām aktivitātēm var būt arī ilgtermiņa ietekme uz insulīna jutības uzlabošanu, palielinot beztauku masu. [ 38 ] Turklāt vairākkārt ir ziņots par ieguvumiem 2. tipa diabēta attīstības novēršanā vai aizkavēšanā sievietēm, kuras nav grūtnieces. [ 39 ], [ 40 ] Tādējādi fiziskajām aktivitātēm var būt potenciāls novērst GDM un ar to saistītās nelabvēlīgās sekas veselībai.
Prognoze
Neskatoties uz to, ka grūtniecība sievietēm ar cukura diabētu ir saistīta ar augstu dzemdību un perinatālo komplikāciju risku, grūtniecības plānošana un tās racionāla vadība veicina ievērojamu nelabvēlīgu grūtniecības iznākumu samazināšanos mātei ar cukura diabētu un viņas pēcnācējiem.

