
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Išēmiska redzes nerva neiropātija: priekšējā, aizmugurējā.
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
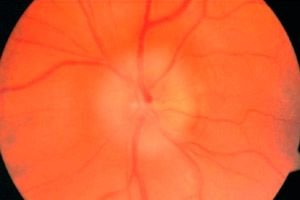
Cēloņi išēmiska redzes nerva neiropātija.
Šīs patoloģijas attīstībā galveno lomu spēlē šādi trīs faktori: vispārējās hemodinamikas traucējumi, lokālas izmaiņas asinsvadu sienā, koagulācijas un lipoproteīnu maiņas asinīs.
Vispārējus hemodinamiskus traucējumus visbiežāk izraisa hipertensija, hipotensija, ateroskleroze, diabēts, stresa situācijas un spēcīga asiņošana, miega artēriju ateromatoze, brahiocefālo artēriju nosprostošanās slimības, asins slimības un milzu šūnu arterīta attīstība.
Vietējie faktori. Pašlaik liela nozīme tiek piešķirta vietējiem faktoriem, kas izraisa trombu veidošanos. Starp tiem ir izmaiņas asinsvada sieniņas endotēlijā, ateromatozu plātnīšu klātbūtne un stenozes zonas ar asins plūsmas turbulences veidošanos. Šie faktori nosaka šīs smagās slimības patogenētiski orientēto terapiju.
Simptomi išēmiska redzes nerva neiropātija.
Ir divas išēmiskas neiropātijas formas - priekšējā un aizmugurējā. Tās var izpausties kā daļējs (ierobežots) vai pilnīgs (kopējais) bojājums.
Priekšējā išēmiskā neiropātija
Akūts asinsrites traucējums redzes nerva intrabulbārajā daļā. Izmaiņas, kas rodas redzes nerva galvā, tiek atklātas ar oftalmoskopiju.
Redzes nerva pilnīga bojājuma gadījumā redze samazinās līdz simtdaļām un pat līdz aklumam, daļēja bojājuma gadījumā tā saglabājas augsta, bet tiek novērotas raksturīgas ķīļveida skotomas, un ķīļa virsotne vienmēr ir vērsta uz skatiena fiksācijas punktu. Ķīļveida zudumi tiek izskaidroti ar redzes nerva asinsapgādes sektorālo raksturu. Ķīļveida defekti, saplūstot, izraisa kvadranta vai pus zudumu redzes laukā. Redzes lauka defekti visbiežāk lokalizējas tā apakšējā pusē. Redze samazinās dažu minūšu vai stundu laikā. Parasti pacienti precīzi norāda dienu un stundu, kad redze strauji samazinājās. Dažreiz var novērot prekursorus galvassāpju vai pārejošas akluma veidā, bet biežāk slimība attīstās bez prekursoriem. Oftalmoskopijā redzams bāls tūskains redzes nerva disks. Tīklenes asinsvadi, galvenokārt vēnas, mainās sekundāri. Tie ir plati, tumši, līkumoti. Diskā un parapapilārajā zonā var būt asiņošana.
Akūtais slimības periods ilgst 4–5 nedēļas. Pēc tam pietūkums pakāpeniski samazinās, asiņošana uzsūcas un parādās dažādas smaguma pakāpes redzes nerva atrofija. Redzes lauka defekti saglabājas, lai gan tos var ievērojami samazināt.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
Mugurējā išēmiskā neiropātija
Akūti išēmiski traucējumi attīstās gar redzes nervu aiz acs ābola - intraorbitālajā rajonā. Tās ir išēmiskas neiropātijas mugurējās izpausmes. Slimības patogeneze un klīniskā gaita ir identiska priekšējās išēmiskās neiropātijas pazīmēm, bet akūtā periodā acs dibenā nav izmaiņu. Redzes nerva disks ir dabiskas krāsas ar skaidrām robežām. Tikai pēc 4-5 nedēļām parādās diska krāsas zudums, sāk veidoties daļēja vai pilnīga atrofija. Ar pilnīgu redzes nerva bojājumu centrālā redze var samazināties līdz simtdaļām vai līdz aklumam, tāpat kā ar priekšējo išēmisko neiropātiju, ar daļēju redzes asumu var saglabāties augsts, bet redzes laukā tiek konstatēti raksturīgi ķīļveida zudumi, biežāk deguna apakšējās vai apakšējās daļās. Diagnostika agrīnā stadijā ir grūtāka nekā ar redzes nerva galvas išēmiju. Diferenciāldiagnostika tiek veikta ar retrobulbāru neirītu, orbītas un centrālās nervu sistēmas telpu aizņemošiem bojājumiem.
1/3 pacientu ar išēmisku neiropātiju tiek skarta otrā acs, vidēji pēc 1-3 gadiem, bet šis intervāls var svārstīties no vairākām dienām līdz 10-15 gadiem.
Kas tevi traucē?
Kas ir jāpārbauda?

