
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Migrējošā eritēma
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 29.06.2025
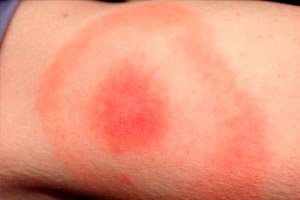
Pavasara, vasaras un siltā rudens pēdējie mēneši ir daudzu kukaiņu, tostarp iksodīdu ērču, aktivitātes sezona. Attiecīgi šis ir arī laiks, kad visbiežāk sastopamas infekcijas, ko pārnēsā šādas ērces. Visizplatītākā šāda infekcija tiek uzskatīta par Laima boreliozi jeb ērču pārnēsātu boreliozi jeb Laima slimību. Tipiska šīs patoloģijas pazīme ir migrējošā eritēma, slimības ādas izpausme, kas rodas inficētas ērces koduma vietā. Patogēns iekļūst cilvēka ādā kopā ar kukaiņa siekalu šķidrumu. Infekcija tiek diagnosticēta un ārstēta infekcijas slimību nodaļā, izmantojot antibiotikas un simptomātisku terapiju. [ 1 ]
Epidemioloģija
Migrējošā eritēma ir infekciozs ādas bojājums, kas galvenokārt rodas pēc boreliozi pārnēsājoša kukaiņa koduma. Infekcija izplatās ļoti strauji, tāpēc eritēma mēdz strauji palielināties.
Slimība attīstās neatkarīgi no cilvēka vecuma, rases vai dzimuma. Lielākā daļa gadījumu rodas cilvēkiem vecumā no 21 līdz 60 gadiem.
Visbiežākā eritēmas migrēnas attīstības vieta ir ķermeņa augšdaļa un apakšdaļa, galva un augšējās ekstremitātes.
Migrējošā eritēma ir boreliozes sākuma stadija, kas ir endēmiska Amerikas Savienotajās Valstīs, Austrālijā, Eiropas valstīs un Sibīrijā. Lielākajā daļā gadījumu slimība tiek reģistrēta siltajā sezonā.
Pirmo migrējošās eritēmas aprakstu pirms vairāk nekā gadsimta sniedza ārsts Afzeliuss, bet nedaudz vēlāk — Dr. Lipšucs. Tomēr slimības būtība tika noskaidrota tikai salīdzinoši nesen — XX gadsimta 70.–80. gados, kad tika izolēts izraisītājs un aprakstīta infekcija borelioze. Līdz šim migrējošā eritēma praktiski ir saistīta ar šo infekciju un tiek uzskatīta par sava veida Laima slimības (boreliozes otrais nosaukums) indikatoru.
Cēloņi migrējoša eritēma
Visbiežākais erythema migrans izraisītājs ir Borrelia ģints spiroheta, kas ir tieši saistīta ar ixodes ērcēm. Kopā ar kukaiņa siekalu sekrēciju koduma laikā spiroheta nonāk cilvēka audos. Raksturīgas pazīmes attīstās uz ādas skartajā zonā.
No limfas un asinsrites iekļūšanas zonas infekcija izplatās uz iekšējiem orgāniem, locītavām, limfmezgliem, nervu sistēmu. Mirušās spirohetas izdala audos endotoksisku vielu, kas izraisa vairākus imunopatoloģiskus procesus.
Kopumā mēs varam nosaukt divus galvenos (visbiežāk sastopamos) eritēmas migrēnas attīstības cēloņus, un tie visi ir saistīti ar ērču uzbrukumu:
- Inficētas ērces Ixodes dammini vai pacificus kodums;
- Vientuļās zvaigznes ērces kodums jeb Amblyomma americanum.
Ērce var "piesūkties" cilvēka ādai, pastaigājoties parkā vai mežā. Šie kukaiņi var dzīvot zālē, krūmos un kokos, kā arī tos var pārnēsāt putni, grauzēji un citi dzīvnieki. Infekcijas pārnēsātāji ir diezgan izplatīti: mūsu valstī tos var atrast gandrīz visur, īpaši vasaras sezonā. [ 2 ]
Riska faktori
Galveno riska grupu eritēmas migrans attīstībai var raksturot kā mežsaimniecības organizāciju darbiniekus, medniekus un zvejniekus, cilvēkus, kas strādā vasarnīcās, dārzos un dārzeņu dārzos, kā arī tos, kas regulāri apmeklē meža plantācijas, lai savāktu ogas un savvaļas augus.
Gan tūristi, gan parastie atpūtnieki, kuriem patīk pavadīt brīvo laiku tuvāk dabai, var ciest no ērču kodumiem un eritēmas migrācijas attīstības. Speciālisti neiesaka apmeklēt vietas, kur iespējama kukaiņu dzīvotne, bez īpašas nepieciešamības, īpaši laika posmā no maija līdz jūlijam. Ja tomēr ir jādodas uz mežu, vēlams izvēlēties iestaigātas takas, neiedziļinoties biezokņos. Starp citu, ērces ir vairāk pamanāmas uz gaišas krāsas apģērba gabaliem.
Cilvēka imūnsistēmas aizsardzībai ir liela nozīme migrējošās eritēmas attīstībā. Uz spēcīgas imunitātes fona eritēma bieži neizpaužas, tomēr tas nenozīmē, ka boreliozes izraisītāja iekļūšana audos neizraisīs infekciju un tālāku infekciozi-iekaisuma procesa attīstību. [ 3 ]
Pathogenesis
Eritēmas migrācijas infekcijas izraisītājs visbiežāk ir gramnegatīvā baktērija Borrelia spirochete, ko pārnēsā inficētas ērces.
Parasti dabā šie kukaiņi dzīvo meža parkos, upju un ezeru krastos, masveida zāles un puķu plantāciju tuvumā. Cilvēks var inficēties caur kodumu: tieši no šīs vietas uz ādas sākas eritēmas migrācijas attīstība. Nav svarīgi, cik ātri ērce tiek izvadīta no organisma: infekcija nonāk organismā nekavējoties koduma brīdī kopā ar kukaiņa siekalu sekrēciju.
Uzbrukuma laikā ērce iekož ādā, pārkāpjot tās integritāti. Daļa patogēna nosēžas tieši brūcē, pārējā daļa izplatās ar asinsriti un limfas plūsmu visā ķermenī, kavējoties limfmezglos.
Eritēma migrācija tiek uzskatīta par nepārprotamu un tipisku boreliozes jeb Laima slimības sākuma pazīmi. Aptuveni četras nedēļas pēc eritēmas sākuma tiek novērota klīniskās ainas paplašināšanās, sākoties daudzu orgānu iesaistei. Tomēr aptuveni 30% pacientu ar boreliozi eritēma migrācija netiek novērota. Speciālisti to saista ar cilvēka imunitātes individuālajām īpatnībām, kā arī infiltrētās infekcijas apjomu un baktēriju virulenci.
Infekcijas izraisītājs iekļūst audos, un dziļākajos slāņos - pateicoties limfvadiem. Attīstās iekaisuma process ar alerģisku komponentu. Notiek eksudatīvi, proliferatīvi procesi, kuros piedalās aizsarg- un retikuloendoteliālās sistēmas šūnas, limfocīti un makrofāgi. Patogēns ir saistīts, jo struktūras to uztver kā svešķermeni. Vienlaikus tiek stimulēta šūnu proliferācija, audu bojājumi koduma vietā sadzīst.
Tieši migrējoša eritēma ir ādas asinsvadu tīkla pārmērīgas reakcijas, asinsrites nomākuma un paaugstināta plazmas spiediena uz kapilāriem sekas. Rezultātā noteikts daudzums plazmas tiek atbrīvots dermā, sākas tūska un veidojas virs veselas ādas izvirzošs plankums. Tālāk uz dermu notiek asinsvadu sistēmas T-limfocītu migrācija: tie kontrolē "nelūgtos viesus" un iznīcina atlikušo patogēnu. Eritēma rodas no koduma centrālās zonas. Sākotnējā bojājuma zonā iekaisuma reakcija mazinās, un robežas turpina paplašināties uz T-limfocītu un dermas šūnu struktūru rēķina. Migrējošajai eritēmai ir tendence pieaugt centrbēdzes virzienā.
Simptomi migrējoša eritēma
Koduma vietā uz ādas veidojas sarkanīga papula, kas katru dienu palielinās diametrā ("izplešas"). Šī palielināšanās var ilgt no vienas līdz vairākām nedēļām. Plankuma diametrs bieži pārsniedz 50 mm. Papulai palielinoties, eritēmas centrālā daļa kļūst bāla.
Līdzīga reakcija notiek koduma zonā: visbiežāk tiek skarta ķermeņa augšdaļa, sēžamvieta un ekstremitātes. Plankuma robežas parasti ir saplacinātas, bez lobīšanās pazīmēm. Patoloģija gandrīz nekad nav atrodama uz plantāra un plaukstas virsmām.
Hroniska migrējošā eritēma ir infekciozas dermatozes veids, ko izraisa borēlijas, kas iekļuvušas audos pēc ērces koduma. Dažiem upuriem papildus migrējošajai eritēmai ir arī nopietnākas slimības izpausmes, jo īpaši meningīts.
Koduma vieta parasti ir purpursarkanīgs plankums, kas parādās noteiktu laiku pēc bojājuma. Patoloģiskais elements strauji izplešas un iegūst ovālu, pusapļa vai gredzenveida formu. Plankuma vidējais izmērs ir 50–150 mm. Parasti cilvēku sakož tikai viens kukainis, tāpēc plankums parasti ir viens.
Subjektīvas sajūtas pārsvarā nav, nav sūdzību par ādas apsārtuma fonu. Pēc kāda laika migrējošā eritēma pakāpeniski izzūd, bieži atstājot aiz sevis savdabīgas pēdas pigmentēta plankuma veidā, kas laika gaitā arī saplacinās un kļūst gaišāka.
Atsevišķi pacienti var sūdzēties par tirpšanu, vieglu niezi un vispārēju diskomfortu. Ja pievienojas komplikācijas, klīniskā aina paplašinās un to papildina jauni atbilstoši simptomi. [ 4 ]
Pirmās pazīmes
Ērču pārnēsāta migrējošā eritēma parasti parādās 3–30 dienas pēc ērces koduma. Tomēr dažos gadījumos inkubācijas periods var ilgt līdz pat 90 dienām.
Eritēmas zonai ir rozā vai sarkanīga plankuma izskats ar papulu kukaiņu koduma vietā. Veidojumam ir neliela izliekuma forma, kontūra nepārtraukti palielinās un mainās. Pieskaroties tai, var sajust nelielu siltumu. Tai palielinoties, centrālā zona kļūst gaišāka, eritēma iegūst gredzena izskatu. Atsevišķiem pacientiem sākotnējā stadijā var būt neliela nieze, sāpošas diskomforta sajūtas.
Citi fona simptomi var būt:
- Miega traucējumi;
- Neliela temperatūras paaugstināšanās;
- Vājums, pastāvīga noguruma sajūta;
- Galvassāpes, vieglprātība.
Posmi
Laima slimības migrējošajai eritēmai ir trīs stadijas:
- Lokalizēts agri;
- Izplatīts agri;
- Vēls.
Starp agrīno un vēlo stadiju parasti paiet laiks bez acīmredzamām simptomātiskām izpausmēm.
Apskatīsim katru no posmiem atsevišķi.
- Boreliozes migrējošā eritēma ir viens no agrīnajiem simptomiem, un tā ir sastopama lielākajai daļai pacientu. Tās attīstības sākums ir sarkanīga plankuma, papulas, parādīšanās ērces koduma vietā. Pazīme parādās apmēram mēnesi pēc koduma, bet tā var parādīties arī agrāk - pat trešajā vai ceturtajā dienā. Ir svarīgi, lai ne visi pacienti zinātu, ka viņus ir uzbrukis kukainis: daudzi to neapzinās un tāpēc sākumā nepievērš uzmanību apsārtumam. Laika gaitā apsārtusī zona "izplatās", starp centrālo un perifēro daļu veidojas caurspīdīga zona. Centrs dažreiz sabiezē. Ja to neārstē, migrējošā eritēma parasti izzūd apmēram viena mēneša laikā.
- Izplatītā agrīnā stadijā ir redzamas patogēna izplatīšanās pazīmes visā ķermenī. Pēc pirmās stadijas pabeigšanas un migrējošās eritēmas izzušanas, kas nav pienācīgi ārstēta, uz ādas parādās daudzi gredzenveida sekundāri elementi bez sablīvētas centrālās daļas. Turklāt parādās neiromialģija un gripai līdzīgas pazīmes (vispārējs diskomforts, pakauša muskuļu stīvums un drudzis). Šādi simptomi dažreiz ilgst vairākas nedēļas. Klīniskās ainas nespecifiskuma dēļ slimība bieži tiek nepareizi diagnosticēta, tāpēc ārstēšana tiek nozīmēta nepareizi. Dažiem pacientiem papildus iepriekšminētajiem simptomiem ir jostasvietas sāpes, dispepsija, iekaisis kakls, liesas un limfmezglu palielināšanās. Migrējošās eritēmas otrās stadijas klīniskā aina bieži ir nestabila un ātri mainās, bet pastāvīgās pazīmes ir vispārēja slikta pašsajūta un spēka zudums, kas ilgst diezgan ilgu laiku - vairāk nekā mēnesi. Dažiem pacientiem rodas fibromialģisks sindroms, kam raksturīgas plaši izplatītas sāpes, nogurums. Migrējošās eritēmas pazīmes uz ādas var parādīties nekavējoties, bet vieglākā variācijā. Neiroloģiski traucējumi pievienojas (apmēram 15% gadījumu), pirms artrīta attīstības. Visbiežāk šādus traucējumus raksturo limfocītu meningīts, galvaskausa neirīts, radikuloneiropātija. Miokarda traucējumi (mioperikardīts, atrioventrikulāra blokāde) tiek novēroti mazāk nekā 10% gadījumu.
- Ja turpmāka ārstēšana netiek veikta, migrējošā eritēma un infekcijas bojājumi progresē nākamajā, vēlīnā stadijā, kas attīstās vairākus mēnešus vai pat gadus pēc ērču pārnēsāta bojājuma. Lielākajai daļai pacientu attīstās artrīts, un locītavas kļūst pietūkušas un sāpīgas. Iespējama Beikera cistu veidošanās un pat plīsums. Starp biežāk sastopamajām slimības pazīmēm ir vispārējs diskomforts, vājums, neliela temperatūras paaugstināšanās. Turpmākas terapijas neesamības gadījumā attīstās atrofija hroniska akrodermatīta, polineiropātijas, encefalopātijas veidā.
Veidlapas
Eritēma ir patoloģisks ādas apsārtums vai sarkanīgi izsitumi, ko izraisa pastiprināta asins plūsma kapilāros, un ne visos gadījumos problēma ir saistīta ar Borrelia spirohetu iekļūšanu audos. Eritēma migrans tiek iedalīta vairākās varietātēs, un katrai no tām ir savas specifiskas pazīmes un cēloņi.
- Darjē eritēma migrans ir reta un maz izpētīta slimība. Tā izpaužas uz Epšteina-Barra vīrusa izraisītas latentas vīrusu infekcijas saasināšanās simptomu fona. Šāda veida eritēmas patogeneze joprojām nav skaidra.
- Migrējošā eritēma nodosum ir specifisks iekaisuma procesa veids taukaudos (panikulīts), kam raksturīga sāpīgu, taustāmu zemādas mezgliņu parādīšanās sarkanīgā vai purpursarkanā nokrāsā, biežāk apakšstilbos. Patoloģija rodas, provocējot sistēmisku slimību ar streptokoku infekciju, enterokolītu un sarkoidozi.
- Nekrolītisko eritēmas migrāciju provocē glikagonomas attīstība, kas rodas no aizkuņģa dziedzera α-šūnām pacientiem ar cukura diabētu. Patoloģija izpaužas kā cikliski eritēmatozi izsitumi ar virspusējiem pūslīšiem malās, ko pavada niezes vai dedzināšanas sajūta. Histoloģiskā izmeklēšana nosaka augšējo epidermas slāņu nekrozi ar pietūkumu un nekrotizētiem keratinocītiem.
- Erythema migrans Afzelius Lipschutz ir visizplatītākais patoloģijas veids, kas ir ērču boreliozes (Laima slimības) attīstības sākotnējais posms.
- Gammela eritēma migrans ir specifiski ādas izsitumi, niezoši, svītraini, vītņveidīgi, kas rodas uz onkoloģisko procesu fona organismā. Eritēmai ir simtiem gredzenveida elementu izskats, kas atgādina nātreni, bet ir izkaisīti pa visu ķermeni. Bieži vien plankums ir līdzīgs koka griezumam vai tīģera ādai. Slimības galvenā iezīme ir strauja kontūru maiņa, kas pilnībā attaisno nosaukumu migrējošs (mainīgs) apsārtums.
Komplikācijas un sekas
Migrējošā eritēma visbiežāk izzūd apmēram mēnesi pēc tās sākuma (dažreiz pēc vairākiem mēnešiem). Uz ādas paliek pārejoša lobīšanās, pigmentēti plankumi. Kādu laiku pacientam būs viegla nieze, nejutīgums un samazināta sāpju jutība.
Ja migrējošā eritēma netiek ārstēta vai tiek ārstēta nepareizi, patoloģija pāriet hroniskā formā: augošais iekaisuma process veicina atrofisku un deģeneratīvu traucējumu attīstību - galvenokārt nervu sistēmā. Pacientiem sāk rasties problēmas ar miegu, pasliktinās uzmanība un atmiņa, rodas emocionāla labilitāte, pastāvīga trauksmes sajūta. Tā kā šādas reakcijas ir nervu šķiedru demielinizācijas sekas, pacientam progresē encefalomielīts, attīstās encefalopātija ar epilepsijai līdzīgiem krampjiem. Var tikt skarti galvaskausa nervi (redzes nervs, vestibulokohleārais). Var rasties tādi patoloģiski simptomi kā troksnis ausīs, reibonis, samazināts redzes asums, redzes uztveres kropļojumi. Ar turpmākiem muguras smadzeņu bojājumiem tiek traucēta jutība un rodas nejutīgums jebkurā no skriemeļu nodalījumiem.
Diagnostika migrējoša eritēma
Eritēmas migrācijas diagnozi nosaka infekcijas slimību ārsts, ņemot vērā informāciju, kas iegūta, izmeklējot un intervējot pacientu. Vairumā gadījumu vizuāla pārbaude ir pietiekama diagnozes noteikšanai, īpaši pierādīta ērces koduma gadījumā. Agrīnā stadijā laboratoriskā diagnostika nav tik informatīva, jo eritēma migrācija tiek atklāta pirms pozitīvu seroloģisko testu rezultātu parādīšanās. [ 5 ]
Lai apstiprinātu slimības infekciozo raksturu, tiek veiktas asins analīzes (antivielas pret borrelijām, enzīmu imūnsorbcijas tests vai ELISA). Pētījums tiek uzskatīts par pozitīvu, ja tiek konstatēti šādi rādītāji:
- IgM pret borēlijām ir 1:64 vai vairāk;
- IgG pret borēlijām ir 1:128 vai vairāk.
Šādi pētījumi ne vienmēr ir indikatīvi, tāpēc tie tiek veikti vairākas reizes, ar noteiktu laika intervālu.
Laima slimības endēmiskajos apgabalos daudzi pacienti vēršas pie ārstiem ar līdzīgiem slimības simptomiem, bet bez migrējošās eritēmas pazīmēm. Šādiem cilvēkiem paaugstināts IgG titrs pret normālu IgM titru var liecināt par iepriekšēju infekciju, bet ne par akūtu vai hronisku infekciju. Šādi gadījumi, ja tos nepareizi interpretē, var izraisīt ilgstošu un nevajadzīgu antibiotiku terapiju.
Instrumentālā diagnostika ietver dažādu biomateriālu mikroskopiju: asinis, cerebrospinālo šķidrumu, limfu, intraartikulāro šķidrumu, audu biopsijas paraugus utt. Kultūras testi ir salīdzinoši reti, jo borreliozes kultūru dīgšana ir diezgan darbietilpīgs un laikietilpīgs process.
Ja nav izsitumu migrējošas eritēmas veidā, pareizas diagnozes noteikšana kļūst grūtāka.
Diferenciālā diagnoze
Atkarībā no klīniskajām izpausmēm, migrējošā eritēma bieži ir jānošķir no citām slimībām:
- Akūta elpceļu infekcija;
- Rozā šindeļi;
- Eritēmatoza tipa pietūkums;
- Alerģisks process, reaģējot uz kukaiņu kodumu.
Dienvidamerikas štatos un Atlantijas okeāna piekrastē kukaiņu kodumi Amblyomma americanum var izraisīt izsitumus, kas līdzīgi migrējošajai eritēmai, kam pievienotas nespecifiskas sistēmiskas pazīmes. Tomēr boreliozes attīstība šādā situācijā nav iespējama.
Kurš sazināties?
Profilakse
Eritēmas migrēnas profilakses pamatmetodes ir tādas pašas kā boreliozes infekcijas profilaksei.
Dodoties uz darbu vai atpūšoties brīvā dabā, pastaigājoties parkā vai meža joslā, jāpievērš uzmanība pareizai apģērba izvēlei. Obligāti jālieto galvassegas, vai tā būtu cepure, panama vai šalle. Apģērbu labāk izvēlēties gaišās krāsās ar garām piedurknēm. Optimāli, ja aproces roku un apakšstilbu rajonā būs blīvas, uz gumijas lentes. Apaviem jābūt slēgtiem.
Uz apģērba un atklātām ķermeņa daļām (izņemot seju) ieteicams uzklāt īpašus repelentus - ārējos preparātus, kas atbaida kukaiņus, tostarp ērces.
Atgriežoties mājās – pēc pastaigas, atpūtas vai darba maiņas –, rūpīgi jāpārbauda apģērbs, ķermenis un mati, vai tajos nav ērču.
Ir arī jāzina pamatnoteikumi kukaiņa izņemšanai, ja tas tomēr iekļuvis organismā. Ērce cieši jāsatver tās iekļūšanas vietā ādā, izmantojot tīras pincetes, vai vienkārši ar tīriem pirkstiem jātur kukainis taisnā leņķī, jāpagriež un jāizvelk. Koduma vieta jāapstrādā ar antiseptisku šķīdumu (piemēram, jebkuru spirta losjonu, degvīnu utt.). Vēlams ērci ievietot tīrā burkā un nogādāt tuvākajā sanitāri epidemioloģiskajā stacijā (SES), lai novērtētu inficēšanās iespējamību. Ja kukaini nav iespējams pārbaudīt, to sadedzina.
Iegūto brūci regulāri pārbauda un ķermeņa temperatūru mēra četras nedēļas. Tas ir nepieciešams, lai savlaicīgi atklātu pirmās patoloģijas pazīmes. Ja skartajā zonā tiek konstatēti šādi simptomi, ārsta apmeklējums ir obligāts:
- Apsārtums ar spilgti iezīmētām kontūrām, kura diametrs ir 30 mm vai vairāk;
- Sāpes galvā, nezināmas izcelsmes reibonis;
- Jostas sāpes;
- Temperatūras paaugstināšanās virs 37,4°C.
Daži eksperti iesaka profilaktiski lietot antibiotikas (penicilīnu, tetraciklīnu sērijas, cefalosporīnus) pēc ērces koduma:
- Piecu dienu laikā, ja antibiotiku terapija tika uzsākta no koduma pirmās dienas;
- 14 dienu laikā, ja kopš koduma ir pagājušas trīs vai vairāk dienas.
Antibiotiku pašpārvalde ir nepieņemama: medikamentus izraksta infekcijas slimību ārsts, pamatojoties uz aizdomām un simptomiem.
Prognoze
Dzīves prognoze ir labvēlīga. Tomēr, ja slimība netiek ārstēta, tā var kļūt hroniska, ar turpmākiem nervu sistēmas, locītavu bojājumiem, ar darba spēju traucējumiem un invaliditāti. Daudzos gadījumos pacientiem ir jāierobežo sava profesionālā darbība, ja to pavada pārmērīga slodze uz skartajiem orgāniem.
Mūsdienu pieeja migrējošās eritēmas ārstēšanai vienmēr paredz sarežģītu efektu: tieši šādos apstākļos mēs varam runāt par vislielāko efektivitāti un labvēlīgāko prognozi pacientiem.

