
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Pancosta vēzis
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
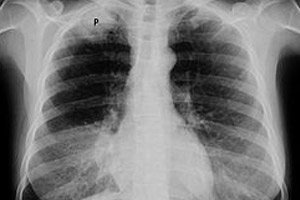
Onkologi diagnosticē Pankūstas vēzi, kad plaušu augšdaļā (apex pulmonis) rodas ļaundabīgs audzējs – primārā plaušu karcinoma –, iebrūkot vai radot spiedienu uz jebkuru no tuvumā esošajām struktūrām.
Pensilvānijas Universitātes (ASV) radioloģijas profesors Henrijs Pankūsts, kurš aprakstīja šo audzēju pagājušā gadsimta pirmajā trešdaļā, definēja to kā plaušu apikālu (augšējo) audzēju.
Vēl viens šīs patoloģijas nosaukums ir plaušu virsotnes vēzis ar Pankūstas sindromu.
Epidemioloģija
Starp visām onkoloģiskajām plaušu slimībām Pankūstas vēzis veido ne vairāk kā 5%. Tas reti sastopams jauniešiem, un lielākā daļa pacientu ir vecumā virs 40 gadiem. Un, galvenokārt, tie ir smēķējoši vīrieši un sievietes.
Piemēram, Apvienotajā Karalistē plaušu vēzis tiek diagnosticēts aptuveni 44 500 cilvēkiem katru gadu, savukārt ASV (saskaņā ar Nacionālajiem veselības institūtiem) tas tiek diagnosticēts vairāk nekā 200 000. Visizplatītākais audzēja veids ir nesīkšūnu vēzis, kas veido vairāk nekā 80 % gadījumu.
Cēloņi par Pancoast vēzi
Lai gan plaušu vēzis var rasties arī tiem, kas nekad nav smēķējuši, onkologi galvenos tā attīstības cēloņus – vismaz 85% gadījumu – saista ar smēķēšanu. Un viņi to skaidro ar to, ka smēķētāji regulāri ieelpo gandrīz divsimt toksisku un vairāk nekā četrdesmit kancerogēnu vielu ar dūmiem. Ne mazāk plaušas cieš no tā sauktās pasīvās smēķēšanas, tas ir, kāds smēķē, un apkārtējie ieelpo cigarešu dūmus, kas satur kancerogēnus – policikliskos aromātiskos ogļūdeņražus.
Riska faktori
Pulmonologi ņem vērā tādus ļaundabīgu plaušu audzēju attīstības riska faktorus kā formaldehīda, radona, gaisā esošo azbesta putekļu, rūpniecisko gāzu emisiju, automašīnu izplūdes gāzu u.c. agresīvo ietekmi uz plaušu audiem.
Arī ļaundabīgi audzēji plaušās, tostarp plaušu virsotnes vēzis ar Pankūstas sindromu, var attīstīties ģenētiskas predispozīcijas (hromosomu anomāliju) klātbūtnē.
Pathogenesis
Pankūstas audzēja patogenēzi nosaka gan tā lokalizācija, gan blakus esošās skartās struktūras.
Šie bronhogēnie audzēji, kas rodas plaušu virsotnē – augšējā krūšu kurvja atverē un augšējās plaušu rievas (augšējās rievas) rajonā, ko veido zematslēgas kaula artērija, pakāpeniski izplatās uz augšējām ribām, periosteju un krūšu kurvja mugurkaula skriemeļu ķermeņiem; izraisot simpātisko krūšu kurvja nervu, kakla stellātu ganglija, pleca pinuma (plexus brachialis) stumbru un nervu sakņu saspiešanu.
Zem neoplazmas spiediena subklāvijas asinsvadu un limfvadu lūmeni sašaurinās.
Saskaņā ar histoloģiju Pancoast audzēji ir plakanšūnu karcinomas (līdz 45–50 % gadījumu), adenokarcinomas (36–38 %), nediferencētas lielo šūnu karcinomas (11–13 %) un sīkšūnu karcinomas (2–8 %).
Simptomi par Pancoast vēzi
Šādi izplatītam plaušu vēzim raksturīgi simptomi, piemēram, klepus ar asiņainu krēpu un apgrūtināta elpošana (aizdusa), Pankūstas vēža sākumposmā parasti netiek novēroti šo audzēju perifērās atrašanās vietas dēļ. Un simptomu secība Pankūstas vēža gadījumā bieži noved pie diagnostikas kļūdām.
Lieta tāda, ka pirmie Pankūstas audzēja simptomi, kas izplatās uz krūškurvja sienu un pleča pinumu, izpaužas kā sāpes plecā un elkonī, kas izstaro uz apakšdelmu, kaklu, krūšu kaulu, padusi un lāpstiņu audzēja pusē. Un drīzumā parādoties pusei no ceturtā un piektā pirksta, muskuļu vājums (atrofija) rokas iekšpusē, liecina par audzēja radīto nervu saspiešanu. Patiesībā šis klīnisko pazīmju kopums ir Pankūstas sindroms plaušu vēža gadījumā vai Pankūstas-Tobiasa sindroms.
Progresējot slimībai un notiekot audzēja izmaiņām krūšu kurvja nervu simpātiskajos stumbriem un kakla stellāta ganglijam, parādās Bernarda-Hornera sindroms - ar daļēju augšējā plakstiņa noslīdēšanu (ptozi), tās pašas acs zīlītes sašaurināšanos (miozi), acs ābola padziļināšanos orbītā (enoftalmu) un gandrīz pilnīgu svīšanas pārtraukšanu (anhidrozi) sejas ipsilaterālajā pusē.
Starp citu, šis sindroms tiek novērots 25% pacientu ar plaušu audzēju, kas lokalizēts mediastīnā, kas tiek diagnosticēts kā mediastināla plaušu vēža forma. Bet rentgena izmeklēšana skaidri parāda, ka šis audzējs atrodas traheobronhiālajā kokā, kas parasti ir pirmais, kas iesaistās patoloģiskajā procesā.
Komplikācijas un sekas
Tā kā Pankūstas vēzis bieži tiek diagnosticēts pārāk vēlu, un šāda audzēja proliferatīvā aktivitāte ir augsta, vienkārši nav iespējams novērst tā sekas un komplikācijas – metastāzes.
Kā atzīmē eksperti, šādi audzēji tiek atklāti T3 - IIIa vai IIIb stadijās (saskaņā ar TNM ļaundabīgo audzēju klasifikāciju), un, ja patoloģiskajā procesā ir iesaistīti skriemeļu ķermeņi, nervu stumbri vai asinsvadi, audzējs paaugstinās līdz T4 stadijai.
Pirmkārt, metastāzes ietekmē blakus esošās struktūras, reģionālos limfmezglus (supraklavikulāros, krūšu kurvja un videnes), kaulus un smadzenes. Saskaņā ar dažiem datiem, smadzeņu metastāzes attīstās 24–55 % gadījumu; 36 % gadījumu — attālas.
Kad audzējs ieaug skriemeļu ķermeņos (kas rodas 10–15 % pacientu), tas var izraisīt muguras smadzeņu saspiešanu un paraplēģiju – ķermeņa apakšdaļas un abu kāju paralīzi.
Diagnostika par Pancoast vēzi
Agrīnā stadijā Pankūstas vēža diagnoze ir ārkārtīgi sarežģīta: klīniskais attēls un pacientu sūdzības nav raksturīgas ļaundabīgām plaušu slimībām.
Instrumentālā diagnostika palīdz, tostarp:
- krūškurvja rentgenogrāfija;
- krūškurvja datortomogrāfija (DT);
- magnētiskās rezonanses attēlveidošana (MRI):
- Visa ķermeņa pozitronu emisijas datortomogrāfija (PET-CT).
Agrīnās stadijās Pankūstas vēzi ir grūti atklāt rentgenā skaidras vizualizācijas trūkuma un tuvumā esošo struktūru ēnu lielā skaita dēļ. Krūškurvja rentgenogrammā var atklāt plaušu virsotnes asimetriju (nelielu pleiras sabiezējuma laukumu vienas plaušas apikālajā zonā); audu masas palielināšanos; 1-3 ribu vai daļas skriemeļu bojājumus.
Pankūstas karcinomu krūškurvja datortomogrāfijā definē patoloģiska audu veidojuma klātbūtne augšējās krūšu kurvja atveres un augšējās plaušu rievas rajonā un tā iekļūšana krūškurvja sienā, mugurkaulā, asinsvados, nervos vai telpā starp plaušām.
Bet MRI ieteicams veikt, lai iegūtu pilnīgāku priekšstatu par audzēja šūnu lokālo izplatību un nervu galu iesaistīšanās apjomu.
Lai noteiktu precīzu diagnozi, limfmezglu izmeklēšanai tiek izmantota arī endoskopiskā mediastinoskopija. Un, ja ir palpējama supraklavikulāro limfmezglu adenopātija, tiek veikta to smalkas adatas transdermālā aspirācija.
Lai apstiprinātu audzēja diagnozi un precīzi novērtētu tā stadiju, tiek veikta biopsija (audzēja šūnas), kas iegūta ar transtorakālu tievas adatas aspirācijas biopsiju. Dažās situācijās audzēja histoloģiskai izmeklēšanai var būt nepieciešama endoskopiska vai atvērta torakotomija.
Diferenciālā diagnoze
Diferenciāldiagnozei jānošķir Pankūstas audzējs no: Hodžkina limfomas un limfomas, pleiras mezoteliomas, plaušu ehinokoku cistas, vairogdziedzera karcinomas un adenoidālās cistiskās karcinomas, mediastīna desmoidālajiem audzējiem, krūts vēža, kā arī skalēnas muskuļu un kakla ribu sindromiem.
Kurš sazināties?
Prognoze
Tāpat kā citu ļaundabīgo audzēju gadījumā, Pankūstas vēža pacientu prognoze ir tieši atkarīga no slimības stadijas. Bernarda-Hornera sindroma simptomu klātbūtne tiek uzskatīta par sliktu prognostisko faktoru.
Pēdējo desmitgažu laikā pacientu ar apikālo plaušu vēzi ar Pankūstas sindromu izdzīvošanas rādītāji ir ievērojami uzlabojušies.
Pēc indukcijas ķīmijterapijas un staru terapijas un sekojošas ķirurģiskas iejaukšanās 33–40 % gadījumu (saskaņā ar citiem datiem, 54–72 %) vidējais dzīvildzes laiks ir pieci gadi, un komplikāciju biežums svārstās 10–28 % robežās.
Gandrīz 75% pacientu turpina dzīvot divus gadus.


 [
[