
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Keratoglobus
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 29.06.2025
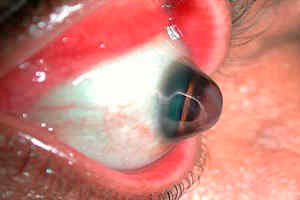
Keratoglobuss ir reta slimība, ko raksturo acs radzenes izliekums un retināšana. Šī slimība pieder pie radzenes distrofiju grupas un bieži ir saistīta ar progresējošu radzenes izspiešanos (izvirzīšanos).
Keratoglobuss ir keratokonusa variants — biežāk sastopams stāvoklis, kad radzene arī ir plāna un izspiedusies, bet koniska. Keratoglobusa gadījumā izvirzījums ir difūzāks un parasti skar visu radzeni, kas iegūst sfērisku formu. [ 1 ]
Epidemioloģija
Keratoglobuss ir relatīvi reta radzenes slimība, tāpēc tās precīza epidemioloģija nav pilnībā izprasta. Atšķirībā no keratokonusa, kas ir relatīvi izplatīts un kam ir labi definēts epidemioloģiskais modelis, dati par keratoglobusa izplatību ir ierobežoti.
Notikuma biežums
Tā kā šī slimība ir reta, nav precīzas statistikas par keratoglobusa sastopamību, taču vispārējais uzskats ir tāds, ka šī slimība tiek diagnosticēta daudz retāk nekā keratokonuss. Keratoglobuss var rasties jebkurā vecumā, bet visbiežāk to diagnosticē bērnībā vai pusaudža gados.
Sadalījums pēc dzimuma un vecuma
Ir maz ticamu datu par keratoglobusa izplatību pēc dzimuma un vecuma, taču daži avoti norāda, ka šis stāvoklis var būt vienmērīgi izplatīts starp vīriešiem un sievietēm. Stāvoklis var izpausties jau bērnībā un bieži tiek diagnosticēts pusaudžiem.
Ģeogrāfiskais izplatījums
Informācija par keratoglobusa ģeogrāfisko izplatību arī ir ierobežota. Nav skaidru pierādījumu, ka keratoglobuss ir biežāk sastopams noteiktos pasaules reģionos vai noteiktu etnisko grupu vidū.
Saistība ar citām slimībām
Keratoglobuss dažreiz ir saistīts ar retām sistēmiskām saistaudu slimībām, piemēram, Marfāna sindromu un Ehlersa-Danlosa sindromu. Šādos gadījumos keratoglobusa izplatība un epidemioloģija var atspoguļot šo pamatslimību izplatību. [ 2 ]
Cēloņi keratoglobus
Precīzi keratoglobusa cēloņi nav pilnībā izprasti. Tomēr, pamatojoties uz novērojumiem un klīniskajiem pētījumiem, ir ierosinātas vairākas teorijas par iespējamiem cēloņiem un riska faktoriem.
Ģenētiskie faktori
Ģenētiska komponente tiek uzskatīta par vienu no iespējamiem keratoglobusa cēloņiem. Šis stāvoklis dažreiz ir saistīts ar iedzimtām sistēmiskām saistaudu slimībām, piemēram:
- Ehlersa-Danlosa sindroms.
- Marfāna sindroms
- Dauna sindroms
Pacientiem ar šīm slimībām var būt kolagēna un elastīna šķiedru struktūras novirzes, kas var ietekmēt radzenes strukturālo integritāti.
Radzenes biomehānikas traucējumi
Radzenes retināšanās un izliekums keratoglobusā var būt saistīts ar radzenes biomehāniskās stabilitātes anomālijām. Tas var būt saistīts ar starpšūnu mijiedarbības anomālijām un radzenes ekstracelulārās matrices sastāva anomālijām.
Iekaisuma procesi
Daži pētnieki uzskata, ka radzenes iekaisums var būt viens no mehānismiem, kas izraisa keratoglobusa attīstību. Tomēr iekaisuma klātbūtne var būt citu slimību vai stāvokļu sekas, nevis keratoglobusa pamatcēlonis.
Vides iedarbība
Daži vides un dzīvesveida faktori, piemēram, ultravioletais starojums vai acs mehāniskā iedarbība, var veicināt keratoglobusa attīstību vai progresēšanu, lai gan to loma nav precīzi noteikta.
Infekcijas un traumas
Ar keratoglobusa attīstību var būt saistīta arī acu trauma vai operācija. Dažos gadījumos keratoglobusa attīstība ir saistīta ar acu infekcijām, kas var izraisīt radzenes retināšanu un vājināšanos.
Citas slimības
Reti, bet keratoglobuss var būt saistīts ar citām oftalmoloģiskām slimībām, kas ietekmē radzenes struktūru un funkciju.
Tā kā keratoglobuss ir reta slimība un pētījumi par to ir ierobežoti, daudzi šī stāvokļa aspekti joprojām ir vāji izprasti. Turpmākie pētījumi varētu atklāt jaunus faktorus, kas veicina keratoglobusa veidošanos, un palīdzēt izstrādāt jaunas ārstēšanas un profilakses stratēģijas. [ 3 ]
Pathogenesis
Keratoglobusa patogeneze nav pilnībā izprasta, taču pastāv teorijas, kuru pamatā ir radzenes anatomiskās un bioķīmiskās izmaiņas, kurām varētu būt nozīme šī stāvokļa attīstībā.
Radzenes biomehāniskā nestabilitāte
Viena no keratoglobusa galvenajām iezīmēm ir radzenes biomehāniskā nestabilitāte, ko var izraisīt dažādi faktori:
- Kolagēna šķiedru vājums: samazinās kolagēna šķiedru daudzums un kvalitāte radzenē, kas samazina tās izturību un elastību.
- Ārpusšūnu matrices anomālijas: radzenē ir ārpusšūnu matrice, kas nodrošina strukturālu atbalstu un šūnu funkciju regulēšanu. Izmaiņas ārpusšūnu matrices sastāvā un organizācijā var izraisīt radzenes retināšanos un izliekumu.
Ģenētiskie faktori
Ģimenes keratoglobusa gadījumu klātbūtne liek domāt, ka slimības attīstībā var būt nozīme ģenētiskiem faktoriem. Mutācijas noteiktos gēnos, kas regulē kolagēna un citu saistaudu komponentu sintēzi un struktūru, var izraisīt keratoglobusa attīstību.
Saistītās sistēmiskās slimības
Keratoglobuss var būt saistīts ar sistēmiskām saistaudu slimībām, piemēram, Marfāna sindromu vai Ehlersa-Danlosa sindromu. Šīs slimības ietekmē kolagēnu un var izraisīt radzenes strukturālas anomālijas.
Enzīmu traucējumi
Daži pētījumi liecina, ka pacientiem ar keratoglobusu radzenē var būt palielināta noteiktu enzīmu aktivitāte, kas noārda ekstracelulārās matrices komponentus. Tas noved pie kolagēna šķiedru un citu radzenes strukturālo komponentu degradācijas.
Iekaisuma procesi
Lai gan iekaisums ne vienmēr ir klātesošs keratoglobusa patoģenēzē, tā loma tiek pētīta kā iespējams veicinošs faktors, kas var pastiprināt radzenes deģeneratīvus procesus.
Oksidatīvais stress
Paaugstināts oksidatīvais stress radzenē var izraisīt šūnu un matricas bojājumus, kas var veicināt arī keratoglobusa attīstību un progresēšanu.
Bieži sastopama keratoglobusa patoģenēzes iezīme ir radzenes retināšana un vājums, kā rezultātā tā kļūst patoloģiski izliekta. Patoģenētiskie mehānismi var ietvert radzenes strukturālas un bioķīmiskas anomālijas, kas rodas iedzimtu vai iegūtu iemeslu dēļ. Tomēr, lai pilnībā izprastu keratoglobusa patoģenēzi, ir nepieciešami turpmāki pētījumi. [ 4 ]
Simptomi keratoglobus
Keratoglobusu raksturo vairākas klīniskas pazīmes un simptomi, kas var būt no vieglas līdz smagai. Šīs slimības galvenie simptomi ir:
Vizuālie simptomi:
- Redzes asuma samazināšanās: redze var kļūt neskaidra vai izkropļota radzenes formas deformācijas dēļ.
- Miopija un astigmātisms: Patoloģiskas radzenes izliekuma izmaiņas bieži noved pie miopijas un neregulāra astigmātisma rašanās vai pasliktināšanās.
- Fotofobija: jutība pret gaismu radzenes plānuma un caurspīdīguma dēļ.
Fiziski simptomi:
- Radzenes izliekums: acs izskats var mainīties radzenes izliekuma uz priekšu dēļ.
- Plāna radzene: Pacienta izmeklēšana var atklāt radzenes centrālās un perifērās daļas retināšanu.
- Sklēras indikācija: radzenes perifērija var kļūt tik plāna, ka caur radzeni var redzēt sklēru (acs baltumu).
Citi simptomi:
- Acu kairinājums: Pacientiem var būt pastāvīgs kairinājums vai svešķermeņa sajūta acī.
- Bieža konjunktivīts: Pastāvīga kairinājuma un mehāniskas traumas dēļ radzenei var rasties iekaisuma procesi.
- Radzenes plīsuma risks: Retos gadījumos ļoti plāna radzene var izraisīt spontānu vai traumatisku plīsumu.
Diagnostikas metodes, piemēram, oftalmoskopija, pahimetrija (radzenes biezuma mērīšana) un radzenes topogrāfija, var atklāt radzenes retināšanas pakāpi un deformācijas apmēru.
Keratoglobusa simptomi laika gaitā var pasliktināties, un pacientiem ar šo stāvokli bieži nepieciešama redzes korekcija (izmantojot īpašas kontaktlēcas vai ķirurģiska iejaukšanās) un pastāvīga medicīniskā uzraudzība. [ 5 ]
Posmi
Keratoglobusa stadijas var nebūt tik precīzi definētas kā citās, labāk pētītās acu slimībās, piemēram, keratokonusā. Tomēr noteiktas slimības progresēšanas stadijas var atšķirt, pamatojoties uz radzenes retināšanas pakāpi un simptomu smagumu.
Sākotnējais posms:
- Neliels radzenes izspiešanās: var būt pamanāms neliels redzes kropļojums, ko pacienti bieži ignorē vai kompensē ar brillēm vai mīkstām kontaktlēcām.
- Miopija un viegls astigmātisms: miopijas un viegla astigmātisma parādīšanās vai pasliktināšanās.
Starpposms:
- Mērena radzenes retināšana un izliekšanās: acs formas izmaiņas kļūst pamanāmākas, un redzes asums pasliktinās pat ar korekciju.
- Paaugstināts astigmātisms: neregulārs astigmātisms kļūst izteiktāks un grūtāk koriģējams.
Vēlā stadija:
- Izteikta radzenes izspiešanās un retināšana: Izteikta radzenes retināšana var izraisīt sklēras parādīšanos caur radzeni (sklēras indikācija).
- Smaga miopija un smags astigmātisms: nopietnas redzes problēmas, kuras nevar novērst ar parasto korekciju.
- Fotofobija, kairinājums un acu sāpes: šie simptomi var pasliktināties.
Kritiskais posms:
- Radzenes plīsuma risks: Radzenes plānākajām daļām var būt plīsuma risks pat ar nelielu traumu.
- Pēkšņa redzes pasliktināšanās un sāpju sindroms: ievērojama redzes asuma samazināšanās un sāpju palielināšanās.
Komplikācijas un sekas
Keratoglobuss var izraisīt vairākas komplikācijas, kas pasliktina pacienta redzi un dzīves kvalitāti. Šeit ir dažas no iespējamām komplikācijām, kas saistītas ar keratoglobusu:
- Radzenes hidrops: pēkšņa mitruma iekļūšana acs iekšienē, kas izraisa radzenes pietūkumu un apduļķošanos. Tas var izraisīt pēkšņu redzes pasliktināšanos un sāpes.
- Spontānas radzenes plīsumi: Radzenes retināšanas un izliekuma dēļ var rasties spontānas radzenes plīsumi, kas var izraisīt nopietnus redzes bojājumus un pieprasīt steidzamu ķirurģisku iejaukšanos.
- Radzenes skleralizācija: Radzenes retināšana var izraisīt baltās sklēras parādīšanos caur radzeni.
- Augsts neregulārs astigmātisms: radzenes izliekuma deformācija var izraisīt sarežģītu astigmātismu, ko ir grūti koriģēt ar parastajām brillēm vai kontaktlēcām.
- Smaga miopija: radzenes retināšanas progresēšana var pastiprināt miopiju.
- Hronisks konjunktivīts: Pastāvīgs acu kairinājums var izraisīt atkārtotu iekaisīgu acu slimību.
- Sāpes un diskomforts: Pacientiem var attīstīties hroniskas sāpes pastāvīga kairinājuma un acu sasprindzinājuma dēļ.
- Kontaktlēcu problēmas: Radzenes neparastās formas dēļ var būt grūti ievietot un valkāt kontaktlēcas.
- Psiholoģiskas problēmas: redzes traucējumi un redzamas acs deformācijas var izraisīt emocionālas un psiholoģiskas problēmas, tostarp pazeminātu pašapziņu un depresiju.
- Operācijas nepieciešamība: Smagos gadījumos radzenes funkcijas atjaunošanai var būt nepieciešama keratoplastika (radzenes transplantācija) vai citas ķirurģiskas procedūras.
Diagnostika keratoglobus
Keratoglobusa diagnosticēšana ietver vairākus soļus un izmeklēšanas metodes, kas palīdz acu ārstiem noteikt specifiskas izmaiņas radzenes struktūrā un formā, kas raksturīgas šim stāvoklim. Šeit ir dažas no galvenajām keratoglobusa diagnosticēšanas metodēm:
- Anamnēze: Apkopojiet pilnīgu medicīnisko un ģimenes anamnēzi, tostarp jebkādas sūdzības par redzes izmaiņām, acu sāpēm, fotofobiju vai iepriekšējām acu slimībām.
- Ārējā acu pārbaude: acs ābola pārbaude, lai noteiktu formas un struktūras anomālijas.
- Oftalmoskopija: Izmanto, lai novērtētu acs aizmugurējo daļu un tīklenes un redzes nerva diska stāvokli.
- Refraktometrija: acs optisko anomāliju, piemēram, miopijas un astigmatisma, mērīšana, kas bieži ir saistīta ar keratoglobusu.
- Slīdlampas biomikroskopija: detalizēta acs priekšējās daļas pārbaude, izmantojot specializētu mikroskopu, lai noteiktu radzenes retināšanu un citas anomālijas.
- Keratometrija: radzenes izliekuma mērīšana, kas var noteikt patoloģiski augstas vērtības, kas norāda uz radzenes izliekumu.
- Radzenes topogrāfija: uzlabota novērtēšanas metode, kas izveido radzenes izliekuma un formas karti, identificējot neparastas retināšanas un izliekuma zonas.
- Pahimetrija: radzenes biezuma mērīšana, kas palīdz novērtēt radzenes retināšanas pakāpi, kas ir svarīgs parametrs keratoglobusa diagnostikā.
- Priekšējā segmenta optiskā koherences tomogrāfija (OCT): moderna, neinvazīva attēlveidošanas metode, kas nodrošina detalizētus acs priekšējās daļas un radzenes šķēles.
Šo metožu apvienošana ļauj ārstiem noteikt precīzu diagnozi un atšķirt keratoglobusu no citiem līdzīgiem stāvokļiem, piemēram, keratokonusa vai citām radzenes distrofijām. Gadījumos, kad standarta izmeklēšanas metodes nesniedz pilnīgu priekšstatu, var izmantot papildu testus, lai novērtētu radzenes strukturālo integritāti un radzenes plīsuma risku. [ 6 ]
Kas ir jāpārbauda?
Diferenciālā diagnoze
Keratoglobusa diferenciāldiagnoze ir process, kurā tiek izslēgti citi stāvokļi, kas var atdarināt vai izskatīties līdzīgi keratoglobusam, lai noteiktu precīzu diagnozi. Galvenās slimības un stāvokļi, kas jāņem vērā, ir šādi:
- Keratokonuss: Šis ir visizplatītākais stāvoklis, kad radzene kļūst plānāka un izspiežas uz priekšu konusa formā. Atšķirība no keratoglobusa ir retināšanas sadalījums un izspieduma forma, kā arī fakts, ka keratokonuss progresē lēnāk un ir biežāk sastopams jaunākiem cilvēkiem.
- Globus megalocornea: Reta slimība, kurā radzenes izmērs ir palielināts, bet ne atšķaidīts, un tā struktūra ir stabilāka nekā keratoglobusā.
- Pterigija: saistaudu plēves izaugums, kas var deformēt radzeni, bet kam ir atšķirīga daba un ārstēšana.
- Akantamoebas keratīts: radzenes infekcijas slimība, kas var izraisīt radzenes retināšanu un pārveidošanu, bet ko pavada iekaisums un specifiskāki simptomi.
- Paplašināta (pēc LASIK) ektāzija: radzenes retināšana un izspiedums pēc redzes korekcijas operācijas, piemēram, pēc LASIK operācijas, kas simptomātikā var atgādināt keratoglobusu.
- Radzenes distrofijas: dažādas iedzimtas radzenes distrofijas var izraisīt radzenes struktūras un caurspīdīguma izmaiņas, kas jānošķir no keratoglobusa.
- Radzenes iekaisuma slimības: Piemēram, dažādu etioloģiju keratīts var izraisīt radzenes retināšanu un pārveidošanu.
- Acu trauma: Diferenciāldiagnozē jāņem vērā arī traumas sekas, kas izraisa radzenes retināšanu vai formas maiņu.
Diferenciāldiagnozē svarīga loma ir instrumentāliem pētījumiem, piemēram, radzenes topogrāfijai, pahimetrijai un optiskās koherences tomogrāfijai, kas var precīzi izmērīt radzenes biezumu un izspieduma formu. Jāievāc arī rūpīga anamnēze, īpaši ņemot vērā saslimšanas vecumu, ģimenes anamnēzi un iepriekšējās acu operācijas vai traumas. [ 7 ]
Kurš sazināties?
Profilakse
Keratoglobusa profilakse aprobežojas ar pasākumiem, kuru mērķis ir novērst tā progresēšanu un samazināt komplikāciju risku, jo precīzi šīs slimības cēloņi nav zināmi un nav veidu, kā novērst tās rašanos. Šeit ir daži vispārīgi ieteikumi pacientiem ar keratoglobusu vai ar augstu tā attīstības risku:
- Regulāra medicīniskā uzraudzība: Ir svarīgi regulāri apmeklēt oftalmologu, lai uzraudzītu radzenes un redzes stāvokli.
- Acu traumu novēršana: Acu aizsardzība pret traumām, īpaši sporta un citu potenciāli bīstamu aktivitāšu laikā, var palīdzēt novērst jūsu stāvokļa pasliktināšanos.
- Iekaisīgu acu slimību kontrole: Savlaicīga iekaisuma acu slimību, piemēram, konjunktivīta un keratīta, ārstēšana var palīdzēt samazināt ar keratoglobusu saistītu komplikāciju risku.
- Mitrinošu pilienu lietošana: Lai mazinātu sausuma un diskomforta simptomus, ieteicams lietot mākslīgās asaras.
- Alerģisku reakciju kontrole: Alerģisku stāvokļu pārvaldība var palīdzēt izvairīties no pārmērīgas acu berzes, kas ir svarīgi, lai novērstu keratoglobusa progresēšanu.
- UV aizsardzība: Saulesbriļļu valkāšana, lai aizsargātu radzeni no UV starojuma, var novērst papildu bojājumus.
- Aktīvas acu berzes novēršana: Acu berze var veicināt radzenes turpmāku retināšanu un deformāciju, un no tās vajadzētu izvairīties.
- Atbilstošs uzturs: Daži pētījumi liecina, ka noteiktu uzturvielu trūkums var veicināt radzenes slimības, tāpēc sabalansēts uzturs var būt svarīgs.
- Informējiet savu oftalmologu par jebkādām izmaiņām: Pie pirmajām redzes izmaiņu, diskomforta vai citu acu izmaiņu pazīmēm nekavējoties sazinieties ar savu ārstu.
Lai gan keratoglobusu reti var novērst, šie pasākumi var palīdzēt samazināt slimības progresēšanas risku un uzlabot pacientu dzīves kvalitāti.
Prognoze
Keratoglobusa prognoze var atšķirties un ir atkarīga no vairākiem faktoriem, tostarp radzenes retināšanas un izliekuma pakāpes, slimības progresēšanas ātruma, komplikāciju klātbūtnes, kā arī ārstēšanas savlaicīguma un efektivitātes.
Vieglos gadījumos, kad slimība norit bez straujas progresēšanas un nopietnām komplikācijām, prognoze parasti ir labvēlīga. Redzes korekcija ar brillēm vai kontaktlēcām var būt pietiekama, lai dzīvotu normālu dzīvi.
Tomēr, ja slimība progresē, var pasliktināties redze, ko nevar pilnībā koriģēt ar standarta metodēm. Šādos gadījumos var būt nepieciešama sarežģītāka ārstēšana, tostarp ķirurģiska iejaukšanās, piemēram, radzenes gredzena intrastromāla implantācija, kolagēna radzenes šķērssavienošana vai radzenes transplantācija.
Radzenes transplantācijai var būt augsts atgrūšanas un citu komplikāciju risks, tāpēc to parasti uzskata par pēdējo līdzekli smagu keratoglobusa formu gadījumā.
Gadījumos, kad keratoglobuss ir saistīts ar citām sistēmiskām slimībām vai sindromiem, piemēram, Marfana sindromu vai Ehlersa-Danlosa sindromu, prognoze var būt sarežģītāka un nepieciešama integrēta ārstēšanas pieeja.
Ir svarīgi atzīmēt, ka mūsdienu diagnostikas un ārstēšanas metodes ir ievērojami uzlabojušas prognozi lielākajai daļai pacientu ar keratoglobusu. Regulāra speciālista uzraudzība un ieteikumu ievērošana palīdz kontrolēt slimību un saglabāt redzes kvalitāti.
Izmantotā literatūra
"Keratoconus and Keratoglobus" ir daļa no grāmatas Cornea, trešais izdevums, ko rediģējuši Krachmer JH, Mannis MJ, Holland EJ
"Keratoconus and Keratoglobus" grāmatā Cornea (trešais izdevums) - Margareta S. Makdonalda, Maikls Belenkijs, Čārlzs Šefīlds
"Oftalmoloģija" - Autors: Mairons Janofs, Džejs S. Djūkers, Jaunākā izdevuma gads: 2018.
"Vaughan & Asbury's General Ophthalmology" - autori: Pols Riordans-Eva, Emets T. Kaningems, jaunākā izdevuma gads: 2017.
"Klīniskā oftalmoloģija: sistemātiska pieeja" - autors: Džeks Dž. Kanski, pēdējās publikācijas gads: 2019.
"Oftalmoloģija: eksperta konsultācija: tiešsaistē un drukātā veidā" - autori: Mairons Janofs, Džejs S. Djūkers, jaunākā izdevuma gads: 2018.

