
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Dzimumorgānu kārpas: cēloņi, simptomi, diagnoze, ārstēšana
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 07.07.2025
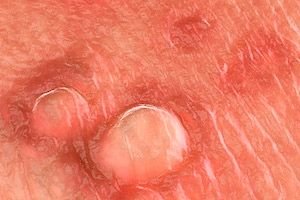
Vairāk nekā 20 cilvēka papilomas vīrusa (HPV) veidi var inficēt dzimumorgānus. Lielākā daļa HPV infekciju ir asimptomātiskas, subklīniskas vai neidentificētas. Redzamas dzimumorgānu kārpas parasti izraisa HPV 6. vai 11. tips. Citi HPV tipi, kurus var izolēt no anogenitālās zonas (piemēram, 16., 18., 31., 33. un 35. tips), ir cieši saistīti ar dzemdes kakla displāziju. Dzimumorgānu kārpu diagnozi var apstiprināt ar biopsiju, lai gan biopsija reti ir nepieciešama (piemēram, sarežģītos gadījumos, standarta terapijas neveiksmes, klīniskās ainas pasliktināšanās ārstēšanas laikā, imūnsupresija, pigmentētas/sacietējušas/čūlainas kārpas). Nav datu, kas pamatotu tipam specifiskas HPV DNS testēšanas izmantošanu pacientu ar redzamām dzimumorgānu kārpām ikdienas diagnostikā vai ārstēšanā.
HPV B un 11 tipi var izraisīt arī kārpas makstī, uz dzemdes kakla, urīnizvadkanāla iekšpusē un anālās atveres iekšpusē. Intraanālās kārpas galvenokārt rodas pacientiem, kuriem ir receptīvs anālais dzimumakts, un tās atšķiras no perianālajām kārpām, kas var rasties vīriešiem un sievietēm, kuriem nav anālā dzimumakta. Papildus dzimumorgānu bojājumiem šie HPV tipi var izraisīt konjunktīvas, nazofarneksa un mutes dobuma kārpas. HPV 6. un 11. tips reti ir saistīts ar invazīvu plakanšūnu karcinomu ārējo dzimumorgānu vidū. Atkarībā no to lieluma un anatomiskās atrašanās vietas dzimumorgānu kārpas var būt sāpīgas, viegli sasitamas un/vai niezošas.
HPV 16., 18., 31., 33., 35. tipi reti sastopami redzamās dzimumorgānu kārpās un ir saistīti ar plakanšūnu intraepiteliālu neoplāziju (plakanšūnu karcinoma in situ, papulāra bovenoīda forma, Kveira eritroplāzija, Bovija slimība). Šie HPV tipi ir saistīti ar vaginālu, anālu un dzemdes kakla intraepiteliālu displāziju un plakanšūnu karcinomu. Pacienti ar redzamām dzimumorgānu kārpām var būt vienlaikus inficēti ar vairākiem HPV tipiem.
Dzimumorgānu kārpu ārstēšana
Redzamu dzimumorgānu kārpu ārstēšanas galvenais mērķis ir noņemt kārpas, kas izraisa simptomus. Ārstēšana var nodrošināt "bez kārpu" periodu. Dzimumorgānu kārpas bieži vien neizraisa nekādus simptomus. Neviena no pašlaik pieejamajām ārstēšanas metodēm nemaina HPV infekcijas dabisko gaitu vai izskaust infekciju. Kārpu noņemšana var samazināt vai nesamazināt to infekciozitāti. Ja redzamās dzimumorgānu kārpas netiek ārstētas, tās var izzust pašas no sevis, palikt nemainīgas vai palielināties. Nav pierādījumu, ka redzamu kārpu ārstēšana ietekmēs dzemdes kakla vēža attīstību.
Dzimumorgānu kārpu ārstēšanas shēmas
Dzimumorgānu kārpu ārstēšanas izvēlei jābalstās uz pacienta vēlmēm, pieejamajiem resursiem un veselības aprūpes sniedzēja pieredzi. Neviena pašlaik pieejamā zāle nav efektīvāka par visām pārējām vai ideāla zāle visiem pacientiem.
Pašlaik pieejamās redzamu dzimumorgānu kārpu ārstēšanas iespējas ietver lokālu terapiju, ko piemēro pacients (podofilokss un imikvamods), un terapijas, ko veic veselības aprūpes sniedzējs (krioterapija, podofilīna sveķi, trihloretiķskābe, bihloretiķskābe, interferons), un ķirurģisku iejaukšanos. Lielākajai daļai pacientu ir no vienas līdz desmit dzimumorgānu kārpas, kuru platība ir no 0,5 līdz 1,0 cm2, un tās ir jutīgas pret lielāko daļu ārstēšanas iespēju. Faktori, kas var ietekmēt ārstēšanas izvēli, ir kārpu izmērs, skaits, atrašanās vieta, morfoloģija, pacienta izvēle, izmaksas, lietošanas vienkāršība, blakusparādības un veselības aprūpes sniedzēja pieredze. Ārstēšanas plāns vai protokols ir svarīgs, jo daudziem pacientiem ir nepieciešams terapijas kurss, nevis vienreizēja ārstēšana. Kopumā kārpas, kas atrodas uz mitrām virsmām un/vai ādas krokās, labāk reaģē uz lokālu ārstēšanu ar tādām zālēm kā trihloracetoetiķskābe (TCA), podofilīns, podofilokss un imikvamods, nekā kārpas, kas atrodas uz sausas ādas.
Ja ārsta ārstēšanas metodes pēc trim ārstēšanas kursiem nenodrošina ievērojamu uzlabojumu vai pilnīgu kārpu izzušanu pēc sešiem ārstēšanas kursiem, ārstēšanas metode jāmaina. Pilnībā jāizvērtē ārstēšanas kursa riska/ieguvuma attiecība, lai izvairītos no pacienta pārdziedināšanas. Ārstam vienmēr jāizsver un, ja nepieciešams, jāpielāgo pacienta lokālās ārstēšanas metodes un ārsta metodes.
Ja ārstēšana tiek veikta pareizi, komplikācijas ir reti. Pacienti jābrīdina, ka pēc kārpas ekscīzijas noņemšanas bieži rodas hipo- un hiperpigmentētas rētas. Iegrimušas vai hipertrofiskas rētas ir reti sastopamas, bet var rasties, ja pacientam nav bijis pietiekami daudz laika starp ārstēšanas reizēm. Ārstēšana reti izraisa invaliditāti izraisošus hronisku sāpju sindromus, piemēram, vulvodiniju vai hiperestēziju ārstēšanas vietā.
Ārējo dzimumorgānu kārpas, ieteicamā ārstēšana
Pašpārvaldīta ārstēšana
Podofilokss, 0,5% šķīdums vai gels. Pacienti var uzklāt podofiloksa šķīdumu ar vates tamponu vai podofiloksa gelu ar pirkstu divas reizes dienā 3 dienas, kam seko 4 dienu pārtraukums. Šo ciklu var atkārtot, ja nepieciešams, kopā 4 ciklus. Kārpu kopējai ārstēšanai paredzētā platība nedrīkst pārsniegt 10 cm2 , un kopējam podofiloksa tilpumam nevajadzētu pārsniegt 0,5 ml dienā. Ja iespējams, veselības aprūpes speciālistam jāveic pirmā ārstēšanas reize, lai parādītu, kā pareizi lietot produktu un kuras kārpas ārstēt. Podofiloksa drošība grūtniecības laikā nav noteikta.
Vai Imiquamod 5% krēms. Pacientiem Imiquamod krēms jāuzklāj ar pirkstu naktī trīs reizes nedēļā līdz 16 nedēļām ilgi. Ieteicams mazgāt skarto zonu ar maigām ziepēm un ūdeni 6–10 stundas pēc uzklāšanas. Ar šo ārstēšanas metodi daudziem pacientiem kārpas izzūd 8–10 nedēļu laikā vai ātrāk. Podofiloksa drošība grūtniecības laikā nav noteikta.
Ārstēšanu veic ārsts
Krioterapija ar šķidru slāpekli vai kriozondi. Atkārtojiet procedūras ik pēc 1-2 nedēļām.
Podofilīna sveķi, 10–25 % benzoīna tinktūrā. Uz katras kārpas jāuzklāj neliels daudzums un jāļauj nožūt. Lai izvairītos no sistēmiskas absorbcijas un toksicitātes problēmām, daži eksperti iesaka ierobežot preparāta daudzumu (< 0,5 ml podofilīna) vai kārpas laukumu (10 cm2 ) vienā lietošanas reizē. Daži eksperti iesaka preparātu nomazgāt 1–4 stundas pēc uzklāšanas, lai izvairītos no audu kairinājuma. Ja nepieciešams, atkārtojiet katru nedēļu. Podofiloksa drošība grūtniecības laikā nav noteikta.
Vai trihloretiķskābe (TCA) vai dihloretiķskābe (DCA) 80–90 %. Uz kārpas uzklājiet tikai nelielu daudzumu un atstājiet, līdz tās nožūst, līdz parādās balta "sarma". Lai noņemtu nereaģējušu skābi, izmantojiet pulveri ar talku vai nātrija bikarbonātu (cepamo sodu). Ja nepieciešams, atkārtojiet procedūru katru nedēļu.
Vai ķirurģiska izgriešana — tangenciāla izgriešana ar šķērēm, tangenciāla izgriešana ar skuvekļa palīdzību, kiretāža vai elektroķirurģija.
Ārējās dzimumorgānu kārpas, alternatīvas ārstēšanas metodes
Interferona ievadīšana bojājumā
Vai lāzerķirurģija
Pacients var veikt ārstēšanu patstāvīgi, ja kārpu atrašanās vieta to atļauj. Podofilokss 0,5% šķīduma vai želejas veidā ir salīdzinoši lēts, viegli lietojams, drošs un pacienti to var lietot mājās. Podofilokss ir antimitotisks līdzeklis, kas izraisa kārpu iznīcināšanu. Lielākā daļa pacientu pēc ārstēšanas atzīmēja vieglas līdz vidēji stipras sāpes vai lokālu kairinājumu. Imikvimods ir lokālas darbības imūnstimulants, kas veicina interferona un citu citokīnu veidošanos. Pirms kārpas pazušanas parasti ir lokālas iekaisuma reakcijas, visbiežāk vieglas vai vidēji stipras.
Krioterapija iznīcina kārpas ar citolīzi, ko izraisa karstums, un tai nepieciešams īpašs aprīkojums. Tās galvenais trūkums ir tas, ka pareizai lietošanai nepieciešama ievērojama sagatavošanās, bez kuras kārpas bieži vien nevar pilnībā izārstēt, un rezultātā metodes efektivitāte var būt zema vai palielinās komplikāciju risks. Sāpes šķidrā slāpekļa lietošanas laikā rodas nekrozes dēļ, un diezgan bieži lietošanas vietā veidojas pūslīši. Lai gan lokālā anestēzija (vai nu lokāli līdzekļi, vai injekcijas) netiek regulāri izmantota, tās lietošana atvieglo ārstēšanu, ja ir liels kārpu skaits vai ja saldējamā platība ir liela.
Podofilīna sveķi satur daudzas sastāvdaļas, tostarp lignānu podofilīnu, kas ir antimitotisks līdzeklis. Sveķus visbiežāk gatavo 10–25% benzoīna tinktūras veidā. Tomēr šī preparāta koncentrācija un aktīvo un neaktīvo komponentu saturs ir ļoti atšķirīgs. Nav zināms, cik ilgi podofilīna preparāti saglabā aktivitāti. Ir svarīgi uzklāt podofilīna sveķus plānā kārtiņā uz kārpas un ļaut tiem nožūt gaisā, pirms pieskarties vietai ar apģērbu. Bieža uzklāšana vai nepietiekama žāvēšana gaisā var izraisīt lokālu kairinājumu, jo zāles izplatās uz neskartas ādas.
TCCA un BCA ir kodīgas vielas, kas iznīcina kārpas, ķīmiski koagulējot olbaltumvielas. Tās tiek plaši izmantotas, taču tās nav pietiekami pētītas. TCCA šķīdumiem ir ļoti zema viskozitāte (salīdzinājumā ar ūdeni), un, ja tos uzklāj pārāk dāsni, tie var ātri izplatīties, bojājot ievērojamu apkārtējo normālo audu laukumu. TCCA un BCA preparāti jāuzklāj ļoti uzmanīgi un jāļauj tiem nožūt, pirms pacients apsēžas vai pieceļas. Ja rodas stipras sāpes, skābi var neitralizēt ar ziepēm vai sodu.
Kārpu ķirurģiskai noņemšanai ir priekšrocības salīdzinājumā ar citām metodēm, jo kārpas var noņemt ātri, parasti vienas vizītes laikā. Tomēr tai nepieciešama ievērojama klīniskā prakse, zināms aprīkojums un ilgāks ārstēšanas laiks. Kad ir panākta lokālā anestēzija, redzamās dzimumorgānu kārpas var fiziski iznīcināt ar elektroķirurģisku palīdzību, un tādā gadījumā papildu hemostāze parasti nav nepieciešama. Alternatīvi, kārpas var noņemt ar tangenciālu izgriešanu ar asām šķērēm vai skalpeli, vai ar kiretāžu. Tā kā lielākā daļa kārpu ir eksofītiskas, šo metodi var sarežģīt brūču veidošanās epidermā. Hemostāzi var panākt ar elektrokauteriju vai ķīmiskiem hemostatiskiem līdzekļiem, piemēram, alumīnija hlorīda šķīdumu. Ja ķirurģiska noņemšana tiek veikta pareizi, šuves vairumā gadījumu nav nepieciešamas vai indicētas. Ķirurģiska ārstēšana ir vispiemērotākā pacientiem ar lielu dzimumorgānu kārpu skaitu vai lielu platību. CO2 lāzeru un ķirurģisku ārstēšanu var izmantot pacientiem ar vairākām vai intrauretrālām kārpām, īpaši, ja citas ārstēšanas metodes nav bijušas veiksmīgas.
Interferons, gan dabisks, gan rekombinants, ir izmantots dzimumorgānu kārpu ārstēšanai sistēmiski (subkutāni, attālā vietā vai intramuskulāri) vai intralezionāli (intralezionāla injekcija). Interferona sistēmiska lietošana nav pierādījusi efektivitāti. Interferona ievadīšana intralezionāli ir uzrādījusi salīdzināmu efektivitāti un recidīvu biežumu ar citām metodēm. Tiek uzskatīts, ka interferons ir efektīvs, jo tam piemīt pretvīrusu un/vai imūnstimulējoša iedarbība. Tomēr interferona terapija nav ieteicama regulārai lietošanai tās neērtību, biežu vizīšu nepieciešamības un biežo sistēmisko blakusparādību dēļ, neskatoties uz salīdzināmu efektivitāti ar citām metodēm.
Tā kā trūkst efektīvu ārstēšanas metožu, dažas klīnikas izmanto kombinētu ārstēšanu (divas vai vairākas vienlaicīgas vienas kārpas ārstēšanas metodes). Lielākā daļa ekspertu uzskata, ka kombinētā ārstēšana nepalielina efektivitāti un var palielināt komplikācijas.
Dzemdes kakla kārpas
Sievietēm ar eksofītiskām dzemdes kakla kārpām pirms ārstēšanas jāizslēdz augstas pakāpes plakanšūnu intraepiteliāls bojājums (SIL). Ārstēšana jāveic speciālista uzraudzībā.
Maksts kārpas
Krioterapija ar šķidru slāpekli. Perforācijas un fistulas veidošanās riska dēļ kriozondes lietošana makstī nav ieteicama.
Vai nu THUK, vai BHUK, 80–90 % tiek uzklāti tikai uz kārpām. Preparāts jāuzklāj nelielā daudzumā un tikai uz kārpām, jātur līdz nožūšanai, līdz parādās balta "sarma". Lai noņemtu nereaģējušu skābi, izmantojiet pulveri ar talku vai nātrija bikarbonātu (cepamo sodu). Ja nepieciešams, procedūru atkārtojiet katru nedēļu.
Vai arī podofilīnu, 10–25 % benzoīna tinktūras veidā, uzklāj skartajā zonā, kurai pirms spekula noņemšanas jābūt sausai. Vienas procedūras laikā jāapstrādā < 2 cm2 . Ja nepieciešams, procedūru atkārto ar 1 nedēļas intervālu. Sistēmiskas absorbcijas iespējamības dēļ daži eksperti brīdina nelietot podofilīnu makstī. Podofilīna lietošanas drošība grūtniecības laikā nav pierādīta.
Kārpas urīnizvadkanāla atverē
Krioterapija ar šķidro slāpekli.
Vai
Podofilīns, 10–25 % benzoīna tinktūrā. Pirms saskares ar normālu gļotādu uzklāšanas vieta ir jānosusina. Ja nepieciešams, uzklāt katru nedēļu. Podofilīna lietošanas drošība grūtniecības laikā nav pierādīta.
Anālās kārpas
Krioterapija ar šķidro slāpekli.
Kārpām uzklāj 80–90 % THUK vai BHUK. Preparātu nelielā daudzumā uzklāj tikai uz kārpām un tur, līdz tas izžūst, līdz parādās balta "sarma". Lai noņemtu nereaģējušu skābi, izmanto pulveri ar talku vai nātrija bikarbonātu (cepamo sodu). Ja nepieciešams, procedūru atkārtojiet katru nedēļu.
Vai ķirurģiska noņemšana.
PIEZĪME: Kārpu ārstēšana uz taisnās zarnas gļotādas jāveic speciālista uzraudzībā.
Mutes dobuma kārpas
Krioterapija ar šķidro slāpekli
Vai ķirurģiska noņemšana.
Turpmākā novērošana
Ja redzamas kārpas labi reaģē uz ārstēšanu, turpmāka novērošana nav nepieciešama. Pacientiem jāiesaka uzraudzīt recidīvu, kas visbiežāk notiek pirmo trīs mēnešu laikā. Tā kā dzimumorgānu kārpu pašdiagnostikas jutīgums un specifiskums nav zināms, pacienti jāmudina atgriezties uz turpmāku pārbaudi trīs mēnešus pēc ārstēšanas, lai uzraudzītu recidīvu. Agrāka atkārtota vizīte ļaus uzraudzīt kārpu izzušanu un iespējamās terapijas komplikācijas, kā arī sniegs iespēju izglītot pacientus un sniegt konsultācijas. Sievietēm jāiesaka regulāri veikt citoloģijas pārbaudes. Dzimumorgānu kārpu klātbūtne nav indikācija kolposkopijai.
Seksuālo partneru pārvaldība
Ārstējot pacientus ar dzimumorgānu kondilomām, seksuālo partneru testēšana nav nepieciešama, jo reinfekcijas loma šķiet minimāla, un, ja nav ārstnieciskas terapijas, ārstēšanai, kuras mērķis ir samazināt pārnešanas risku, nav nekādas vērtības. Tomēr, tā kā pašpārbaudes un partneru savstarpējas pārbaudes diagnostiskā vērtība nav skaidra, pacientu ar dzimumorgānu kondilomām partnerus var pārbaudīt, lai noteiktu dzimumorgānu kārpas un citas STI. Tā kā dzimumorgānu kārpu ārstēšana, iespējams, neiznīcina HPV, pacienti un viņu partneri jābrīdina, ka viņi var inficēt neinficētus seksuālos partnerus. Prezervatīvu lietošana var samazināt, bet ne pilnībā novērst HPV pārnešanas risku neinficētam partnerim. Pacientu ar dzimumorgānu kondilomām partnerēm jāatgādina, ka visām seksuāli aktīvām sievietēm ieteicams veikt citoloģijas skrīningu dzemdes kakla vēža noteikšanai.
Īpašas piezīmes
Grūtniecība
Imikvimodu, podofilīnu un podofiloksu grūtniecības laikā lietot nedrīkst. Tā kā dzimumorgānu kārpas grūtniecības laikā mēdz vairoties un kļūt irdenas, daudzi eksperti iesaka tās grūtniecības laikā noņemt. HPV 6. un 11. tips var izraisīt balsenes papillomatozi jaundzimušajiem un bērniem. Pārnešanas ceļš (transplacentārs, dzemdību laikā vai pēcdzemdību laikā) nav skaidrs. Ķeizargrieziena profilaktiskā vērtība nav zināma; tādēļ ķeizargriezienu nedrīkst veikt tikai tāpēc, lai novērstu HPV infekcijas pārnešanu jaundzimušajam. Retos gadījumos ķeizargrieziens var būt indicēts sievietēm ar dzimumorgānu kārpām, kas traucē augļa pāreju caur dzemdību kanālu vai kas, lokalizētas maksts, izraisītu masīvu asiņošanu maksts dzemdību laikā.
Pacienti ar samazinātu imunitāti
Dzimumorgānu kārpu ārstēšana personām ar imūndeficītu HIV infekcijas vai citu iemeslu dēļ var būt mazāk efektīva nekā personām ar normālu imūnreakciju. Pēc ārstēšanas recidīvi var būt biežāki. Plakanšūnu karcinomas vai līdzīgu dzimumorgānu kārpu sastopamība šajā populācijā var būt lielāka, un šiem pacientiem diagnozes apstiprināšanai biežāk būs nepieciešama biopsija.
Plakanšūnu karcinoma in situ
Ja tiek diagnosticēta plakanšūnu karcinoma in situ, pacients jānosūta pie speciālista šajā jomā. Ekscīzīva ārstēšana parasti ir efektīva, taču pēc tās lietošanas nepieciešama rūpīga novērošana. Pastāv risks, ka šie bojājumi progresēs līdz plakanšūnu karcinomai in situ, taču, iespējams, tas ir zems. Šādu pacientu partnerēm ir ļoti augsts dzemdes kakla patoloģiju attīstības risks.
Subklīniska dzimumorgānu HPV infekcija (bez eksofītiskām kārpām)
Subklīniska HPV infekcija ir daudz biežāk sastopama gan vīriešiem, gan sievietēm nekā eksofītiskās kārpas. Infekciju bieži atklāj dzemdes kaklā, veicot Pap uztriepi, kolposkopiju vai biopsiju, un dzimumloceklī, vulvā un citās dzimumorgānu apvidos pēc baltu plankumu parādīšanās pēc etiķskābes uzklāšanas. Tomēr vairs nav ieteicams regulāri lietot etiķskābi un veikt pārbaudi ar palielināmo stiklu un gaismu kā skrīninga testu "subklīnisku" vai "etiķbaltu" dzimumorgānu kārpu noteikšanai. Baltu plankumu parādīšanās pēc etiķskābes uzklāšanas nav specifisks HPV infekcijas tests. Tādējādi, izmantojot to kā skrīninga testu, zema riska populācijās var tikt atklāti daudzi viltus pozitīvi rezultāti. Šīs procedūras specifiskums un jutīgums vēl jānosaka. Īpašās situācijās pieredzējuši klīnicisti uzskata šo testu par noderīgu plakano dzimumorgānu kārpu identificēšanai.
HPV infekcijas galīgā diagnoze pamatojas uz vīrusu nukleīnskābju (DNS) vai kapsīdu proteīnu noteikšanu. HPV infekcijas diagnoze, izmantojot Pap uztriepi, parasti nekorelē ar HPV DNS noteikšanu dzemdes kakla šūnās. Ar HPV infekciju saistītās šūnu izmaiņas dzemdes kaklā ir līdzīgas tām, kas novērotas zemas pakāpes displāzijas gadījumā, un bieži vien spontāni regresē. Ir pieejami testi, lai noteiktu dažu HPV tipu DNS dzemdes kakla šūnās, kas iegūtas ar nokasīšanas metodi, taču to klīniskā vērtība pacientu aprūpē nav zināma. Lēmumus par ārstēšanu nevajadzētu pieņemt, pamatojoties uz HPV DNS testēšanu. Nav ieteicams veikt subklīnisku dzimumorgānu HPV infekcijas skrīningu, izmantojot DNS vai RNS testus vai etiķskābi.
Ārstēšana
Ja nav vienlaicīgas displāzijas, subklīniskas HPV infekcijas, kas diagnosticēta ar Pap uztriepes testu, kolposkopiju, biopsiju, etiķskābes ādas vai gļotādas preparātu vai HPV (DNS vai RNS) noteikšanu, ārstēšana nav ieteicama, jo diagnoze bieži vien paliek neskaidra un ārstēšana neizslēdz infekciju. HPV ir atklāts vīriešiem un sievietēm blakus esošajos audos pēc lāzerterapijas HPV saistītas displāzijas ārstēšanai un pēc mēģinājumiem likvidēt subklīnisku HPV infekciju, veicot plašu lāzera iztvaikošanu anogenitālajā zonā. Vienlaicīgas displāzijas gadījumā ārstēšanas pieejai jābalstās uz displāzijas pakāpi.
Seksuālo partneru pārvaldība
Seksuālo partneru skrīnings nav nepieciešams. Lielākajai daļai partneru, visticamāk, jau ir subklīniska HPV infekcija. Nav praktisku skrīninga testu subklīniskas HPV infekcijas noteikšanai. Prezervatīvu lietošana var samazināt neinficēta vai jauna partnera inficēšanas iespējamību; tomēr inficētspējas periods nav zināms. Nav zināms, vai pacienti ar subklīnisku HPV infekciju ir tikpat lipīgi kā pacienti ar eksofītiskām kārpām.
 [ 1 ]
[ 1 ]
Kādi testi ir vajadzīgi?

