
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Osteoartrīta diagnostika: artroskopija
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 06.07.2025
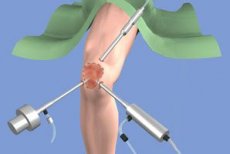
Mūsdienās osteoartrīta ārstēšana galvenokārt ir vērsta uz simptomu uzlabošanu, pirmkārt, sāpju mazināšanu. Pašreizējie pētījumi izstrādā zāles, kas var mainīt osteoartrīta gaitu: novērst, aizkavēt locītavu izmaiņu attīstību vai pat izraisīt to regresiju. Šādiem pētījumiem ir nepieciešams standartizēts un reproducējams locītavu izmaiņu novērtējums, lai skaidri novērtētu ārstēšanas rezultātus. Tas galvenokārt attiecas uz locītavu skrimšļa daudzuma, integritātes un/vai kvalitātes novērtējumu.
Pēdējos gados artroskopija tiek uzskatīta par osteoartrīta agrīnas diagnostikas metodi, jo tā ļauj noteikt iepriekš minētās skrimšļa izmaiņas pat tad, ja nav slimības radiogrāfisku pazīmju. Piemēram, pielietojot ceļa locītavai, šī metode nodrošina tiešu, tostarp palielinājumu, sešu locītavas virsmu vizualizāciju, un šī metode ir jutīgāka par radioloģiju vai MRI attiecībā uz skrimšļa bojājumiem. Artroskopijas priekšrocības ir novedušas pie tā, ka šī metode tiek uzskatīta par "zelta standartu" locītavu skrimšļa stāvokļa novērtēšanā. Daži autori, ņemot vērā šīs priekšrocības, šo metodi sauc par "hondroskopiju". Tieša vizualizācija ļauj novērtēt sinoviālo membrānu, sinovīta smagumu, kā arī veikt mērķtiecīgu biopsiju, kas ir īpaši svarīgi ceļa locītavas priekšējām daļām, kur osteoartrīta izmaiņas bieži vien ir fragmentāras.
Mūsdienu artroskopijas galvenās problēmas ir šādas: tās invazīvā daba, nepietiekami izstrādātas standartizētas hondropātijas novērtēšanas sistēmas osteoartrīta gadījumā, kā arī ieteikumi locītavu skrimšļu virsmu vizualizācijas vienādošanai.
Artroskopijas tehnika
Terapeitiskos nolūkos veiktā artroskopija bieži tiek veikta vispārējā jeb spinālajā anestēzijā, savukārt diagnostisko artroskopiju var veikt lokālā (subkutānā vai intraartikulārā) anestēzijā, kas padara procedūru drošāku, pieejamāku un lētāku. E. Erikssons et al. (1986), salīdzinot dažādu artroskopijas metožu rezultātus, atklāja, ka aptuveni 77% pacientu bija apmierināti ar procedūru lokālā jeb spinālajā anestēzijā, savukārt 97% bija apmierināti ar procedūru vispārējā anestēzijā. PM Blackburn et al. (1994) konstatēja labu artroskopijas panesamību lokālā anestēzijā, kas ir salīdzināma ar ceļa locītavu MRI, visiem 16 pārbaudītajiem pacientiem, 8 no viņiem dodot priekšroku artroskopijai, 2 - MRI, un 6 ziņoja par vienlīdz labu abu procedūru panesamību.
X. Ayral et al. (1993) prospektīvā pētījumā 84 pacientiem tika veikta hondroskopija lokālā anestēzijā, un 62% pacientu toleranci novērtēja kā "labu", bet 28% - kā "ļoti labu". 25% no šiem pacientiem vispār nejuta sāpes, un 75% atzīmēja nelielas sāpes procedūras laikā vai tūlīt pēc tās. Ikdienas motorā aktivitāte pēc artroskopijas bija apgrūtināta 79% pacientu (līdz 1 dienai - 44%, līdz 2 dienām - 55%, līdz 1 nedēļai - 79%). Līdz 1. mēneša beigām pēc hondroskopijas 82% pacientu atzīmēja sava stāvokļa uzlabošanos.
Dž. B. Makgintins RA. Maca (1978) novērtēja artroskopijas, kas veikta vispārējā vai lokālā anestēzijā, diagnostisko precizitāti, izmantojot postartroskopisku vizualizāciju caur artrotomiju. Tika konstatēts, ka artroskopija bija nedaudz precīzāka, ja to veica lokālā anestēzijā (95 %) nekā vispārējā anestēzijā (91 %). Tomēr jāuzsver, ka artroskopijas veikšana lokālā anestēzijā prasa lielāku apmācību pat pieredzējušiem artroskopistiem.
Artroskops ar mazu stikla lēcu
Ceļa artroskopiju bieži veic, izmantojot artroskopu ar 4 mm stikla lēcu un 5,5 mm trokāru. Dažiem pacientiem ar saišu kontraktūrām vai atlikušo muskuļu sasprindzinājumu (lokālās anestēzijas dēļ) aizmugurējā stilba kaula locītava var nebūt pieejama standarta artroskopam (4 mm). Artroskopam ar 2,7 mm lēcu ir redzes lauks, kas ir salīdzināms ar standarta artroskopu, un tas vairumā gadījumu ļauj pārbaudīt visas locītavas nodalījumus. Nepārtraukta ceļa locītavas irigācija, ko nodrošina 2,7 mm artroskops, ir pietiekama, lai attīrītu locītavu no asinīm un dažādām daļiņām un nodrošinātu skaidru redzes lauku vizualizācijai. Tehniski 25–30° redzes lauks nodrošina plašu un labāku skatu. Mazāka diametra šķiedru optikas artroskopus (1,8 mm) var ievietot locītavā caur dūriena caurumu, nevis iegriezumu, taču tiem ir vairāki trūkumi: mazāks redzes lauks, blāvāks un graudaināks attēls attēla pārneses dēļ pa šķiedrām un sliktākas irigācijas, kā arī optisko šķiedru tendence saliekties un lūzt, bieži vien iegūstot tikai tiešu attēlu. Pēc šo autoru domām, šādu artroskopu jutība salīdzinājumā ar standarta jutībām skrimšļa defektu noteikšanā ir 89%, bet sinoviālās membrānas defektu gadījumā - 71%.
X. Ayral et al. (1993) prospektīva, atklāta, nekontrolēta pētījuma rezultāti liecina par labsajūtas uzlabošanos 82% pacientu 1 mēnesi pēc hondroskopijas. Tiek uzskatīts, ka procedūras laikā veiktā locītavas dobuma skalošana (parasti apmēram 1 litrs izotoniska nātrija hlorīda šķīduma) nodrošina klīnisku locītavu sindroma izpausmju uzlabošanos, ko apstiprina kontrolētu pētījumu dati, un novērš šīs invazīvās procedūras iespējamo kaitējumu.
 [ 7 ]
[ 7 ]
Artroskopiska skrimšļa bojājuma smaguma novērtēšana osteoartrīta gadījumā
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Tradicionālās klasifikācijas sistēmas
Lai novērtētu locītavu skrimšļa bojājumu dinamiku osteoartrīta gadījumā, īpaši ārstēšanas ietekmē, ir nepieciešamas kvantitatīvas novērtēšanas sistēmas, kas nodrošina trīs galvenos šo bojājumu parametrus: dziļumu, izmēru un lokalizāciju. Pašlaik ir zināmas daudzas dažādas artroskopiskās klasifikācijas sistēmas.
Dažas klasifikācijas sistēmas ņem vērā tikai locītavu skrimšļa bojājumu dziļumu un sniedz kvalitatīvu informāciju par skrimšļa virsmu, nenodrošinot kvantitatīvu pieeju skrimšļa bojājumu reģistrēšanai. Citas sistēmas vienā aprakstošā kategorijā ņem vērā vissmagākās locītavu virsmas hondropātijas dziļuma un izmēra kombināciju, taču pastāv daudz neatbilstību. Īss klasifikācijas sistēmu apraksts ir sniegts turpmāk.
R. E. Outerbridža (1961. gadā) piedāvātā klasifikācijas sistēma skrimšļa bojājumus iedala pakāpēs:
- I pakāpe - skrimšļa mīkstināšana un pietūkums bez plaisām (patiesa hondromalācija);
- II - skrimšļa sadrumstalotība un plaisu veidošanās ar diametru 0,5 collas vai mazāk;
- III - skrimšļa sadrumstalotība un plaisu veidošanās ar diametru vairāk nekā 0,5 collas;
- IV - skrimšļa erozija, kas skar subhondrālu kaulu.
Ir skaidrs, ka II un III pakāpei ir vienāds dziļums, un to izmērs ir aprakstīts, savukārt I un IV pakāpes nav detalizēti novērtētas. Turklāt plaisu (II un III pakāpes) izmērs nav nemainīga vērtība.
RP Ficat et al. (1979) iedalīja skrimšļa bojājumus slēgtā un atvērtā hondromalācijā, kur slēgta hondromalācija (I pakāpe) pārstāv patiesu hondromalāciju (mīkstināšanās un pietūkums), bet atvērta hondromalācija (II pakāpe) pārstāv atvērtu (ar plaisām) hondropātiju. Saskaņā ar šo sistēmu I pakāpes bojājums sākas ar 1 cm2 laukumu un pakāpeniski izplatās visos virzienos. Šis apraksts rada pretrunas jautājumā par kopējo skartās skrimšļa virsmas laukumu. II pakāpe ietver trīs dažādus hondropātijas dziļumus: virspusējas un dziļas plaisas un subhondrālā kaula iesaistīšanos, nenorādot izmērus. Līdz ar to šai sistēmai trūkst precīzas kvantitatīvas pieejas locītavu skrimšļa bojājuma pakāpes novērtēšanai.
Locītavu skrimšļu bojājumu artroskopiskās novērtēšanas klasifikācijas sistēmu raksturojums
G. Bentlijs, J. Douds, 1984
Autors |
Locītavu skrimšļa virsmas apraksts |
Diametrs |
Lokalizācija |
RE Outer Ridge, 1961. gads |
I - sabiezējums un pietūkums |
Es — bez apraksta |
Visbiežāk sākas uz ceļa skriemeļa mediālās virsmas; pēc tam "spoguļveidīgi" izplatās uz augšstilba kaula kondilu starpkondilārā apgabala sānu virsmu; augšstilba kaula mediālā kondila augšējo malu. |
II - fragmentācija un plaisu veidošanās |
II - mazāk nekā 0,5 collas |
||
III - fragmentācija un plaisu veidošanās |
III - vairāk nekā 0,5 collas |
||
IV - skrimšļa un subhondrālā kaula erozija |
IV — bez apraksta |
||
SW Cassels, 1978 |
I - virspusējas skrimšļa erozijas |
1-1 cm un mazāk |
Patella un augšstilba kaula priekšējās virsmas |
II - dziļākas skrimšļa erozijas |
II -1-2 cm |
||
III - skrimslis ir pilnībā erodēts, ir iesaistīts subhondrālais kauls |
III - 2-4 cm |
||
IV - locītavu skrimslis ir pilnībā iznīcināts |
IV — "plaša teritorija" |
||
RP Float et al. 1979 |
I - slēgta hondromalācija; vienkāršs sabiezējums (vienkāršas bullas) makroskopiski, virsma neskarta, dažādas smaguma pakāpes no vienkārša sabiezējuma līdz "dziļai tūskai", elastības zudums |
I - 1 cm, tad bojājums pakāpeniski izplatās visos virzienos |
Sānu virsma |
II - atvērta hondromalācija: A) plaisas - vienas vai vairākas, relatīvi seklas vai stiepjas līdz subhondrālajam kaulam B) Čūlas — lokalizēts skrimšļa vielas "zudums", kas skar subhondrālo kaulu. Kaula virsma var izskatīties "pulēta" (kaula apdegums). |
II — bez apraksta |
Mediālā virsma (locītavu attiecību pārkāpums par 2° vai vairāk) |
|
Skrimšļa "fragmentu" veidošanās - vairāki, atdalīti viens no otra ar dziļām plaisām, kas stiepjas līdz subhondrālajam kaulam. Virsmas izmaiņas - skrimšļa nodilums; gareniskas rievas, kas definētas gar locītavas kustības asi. |
Nav lokalizēts, bet ir iesaistīta visa saskares zona |
Centrēts uz kores, kas atdala mediālo un distālo virsmu |
|
J. Beguin, B. Locker, 1983 |
I - mīkstināšana, pietūkums II - virsmas plaisas III - dziļas plaisas, kas stiepjas līdz subhondrālajam kaulam IV - subhondrāla kaula iesaistīšanās |
Trūkst apraksta |
Trūkst apraksta |
JNInsall, 1984 |
I - skrimšļa pietūkums un mīkstināšanās (slēgta hondromalācija) II - dziļas plaisas, kas stiepjas līdz subhondrālajam kaulam III - delaminācija IV - erozīvas izmaiņas un subhondrālā kaula iesaistīšanās (osteoartrīts) |
Trūkst apraksta |
I–IV: ceļa skriemeļa cekuluma centrs ar vienādu pagarinājumu līdz ceļa skriemeļa mediālajai un sānu virsmai IV: skartas arī augšstilba kaula pretējās jeb "spoguļ" virsmas. Bieži vien nedaudz bojāta ceļa skriemeļa augšējā un apakšējā trešdaļa, nedaudz skarts arī augšstilba kauls. |
I - nodilums vai plaisāšana |
I - mazāk nekā 0,5 cm |
Visbiežāk patellas mediālās un distālās virsmas krustpunktā |
|
II — nodilums vai plaisāšana |
II - 0,5–1 cm |
||
III — nodilums vai plaisāšana |
III -1-2 cm |
||
IV - delaminācija ar vai bez subhondrāla kaula iesaistīšanās |
IV - vairāk nekā 2 cm |
G. Bentlija un J. Douda (1984) piedāvātajā klasifikācijā I, II un III pakāpei ir vienādas pazīmes (fibrilizācija vai plaisu veidošanās), un atšķirības starp pakāpēm ir balstītas uz bojājumu diametru. Patiesa hondromalācija nav minēta. IV pakāpe atbilst diviem dažādiem hondromalācijas dziļumiem: fibrilizācija ar vai bez subhondrālā kaula iesaistīšanās, ar fiksētu izmēru, kas lielāks par 2 cm. Rodas pamatots jautājums, kāda bojājuma pakāpe atbilst subhondrālā kaula iesaistīšanai ar diametru, kas mazāks par 2 cm?
SW Cassels (1978) novērtēja bojājumu diametru centimetros un bojājumu relatīvo dziļumu, sākotnēji pieņemot, ka mazāks bojājuma dziļums atbilst mazākam diametram. Šajā gadījumā kāda pakāpe atbilst virspusējiem bojājumiem, kas skar visu locītavas virsmu?
Tādējādi iepriekš minētās sistēmas nesniedz pietiekamu informāciju par skrimšļa bojājuma dziļumu, lielumu un atrašanās vietu. Turklāt vērtēšanas sistēmai jābūt piemērojamai gan ceļa locītavai kopumā, gan katram no tās trim nodalījumiem: patellofemorālajam, mediālajam un laterālajam stilba kaula/augšstilba kaula nodalījumam. Tomēr bez kvantitatīvas locītavu kartēšanas hondropātijas atrašanās vietas apraksts ārpus dotās locītavas virsmas joprojām ir kvalitatīvs.
Mūsdienu klasifikācijas sistēmas
1989. gadā F. R. Nojess un K. L. Stablers ierosināja savu locītavu skrimšļa bojājumu klasifikācijas sistēmu. Viņi sadalīja locītavas virsmas aprakstu (skrimšļi/subhondrālais kauls), bojājuma dziļumu, diametru un bojājuma lokalizāciju. Autori izšķir trīs locītavu virsmas bojājuma pakāpes: 1. pakāpe — locītavas virsma ir neskarta; 2. pakāpe — locītavas virsma ir bojāta, atvērts bojājums; 3. pakāpe — kaulu iesaistīšanās. Katra no šīm pakāpēm ir iedalīta A vai B tipā atkarībā no bojājuma dziļuma. 1. pakāpe nozīmē hondromalāciju. 1A tips atbilst mērenai locītavu skrimšļa mīkstināšanas pakāpei; 1B tips — ievērojama mīkstināšana ar locītavas virsmas pietūkumu. 2. pakāpei raksturīga jebkāda locītavas virsmas destruktūra bez vizualizēta kaulu iesaistes. 2A tipa bojājumi ietver virspusējas plaisas (mazāk nekā puse no skrimšļa biezuma); 2B tips — vairāk nekā puse no biezuma (dziļas plaisas līdz kaulam). 3. pakāpe norāda uz kaulu iesaisti. 3A tips liecina, ka ir saglabāta normāla kaula kontūra; 3B tips - norāda uz kaula virsmas kavitāciju vai eroziju. Visi atklātie bojājumi ir atzīmēti ceļa locītavas diagrammā, un katra diametru izmeklētājs novērtē milimetros, izmantojot īpašu graduētu "āķi". Atkarībā no bojājuma diametra un dziļuma punktu skala tiek izmantota, lai kvantitatīvi noteiktu hondropātijas smagumu katrā locītavas daļā un galu galā veiktu kopējo locītavu skaitīšanu.
FR Noyes, CL Stabler sistēma bija pirmais pētnieku mēģinājums kvantitatīvi noteikt hondropātijas līmeni, tāpēc tai nav bez trūkumiem:
- Ceļa locītavas diagrammās visi skrimšļa bojājumi ir attēloti kā pilns aplis, kura diametru nosaka graduēts "āķis". Šī nav īpaši objektīva izmēra novērtēšanas metode, jo lielākā daļa skrimšļa bojājumu nav stingri apaļi, bet bieži vien ir ovāli vai tiem nav noteiktas formas. Turklāt deģeneratīvām izmaiņām skrimšļos bieži var būt forma ar dziļāko bojājumu centrā, ko ieskauj virspusēju skrimšļa bojājumu zona; un šim "apkārtējajam bojājumam", kam ir vainaga forma, diametru nevar piemērot.
- Jebkurš bojājums, kura diametrs ir mazāks par 10 mm, netiek uzskatīts par klīniski nozīmīgu, kas noved pie tehnikas jutīguma zuduma. Uzraugot pamata zāļu iedarbību, jāapraksta visi, pat vismazākie, bojājumi.
- Punktu skala gan skrimšļu bojājumu dziļuma, gan diametra novērtēšanai ir patvaļīga un nav balstīta uz statistisko metodoloģiju vai klīnisko novērtējumu un šo bojājumu smaguma apsvēršanu.
Jaunākās no piedāvātajām hondropātijas artroskopiskās novērtēšanas metodēm ierosināja H. Auga1 un līdzautori (1993, 1994), M. Dougados un līdzautori (1994).
Pirmā no šīm metodēm balstās uz izmeklētāja subjektīvu globālu hondropātijas novērtējumu; tā balstās uz 100 mm vizuālo analogu skalu (VAS), kur "0" apzīmē hondropātijas neesamību un "100" apzīmē vissmagāko hondropātijas pakāpi. Katrai ceļa locītavas virsmai tiek izmantots viens VAS: patellai, trohlejai, mediālajiem un laterālajiem kondiliem, kā arī mediālajam un laterālajam stilba kaula plato. VAS punktu skaits tiek iegūts katram no trim ceļa nodalījumiem, un to iegūst, aprēķinot vidējo VAS punktu skaitu divām atbilstošajām locītavas nodalījuma locītavu virsmām.
Otrā metode ir objektīvāka un balstīta uz analītisku pieeju, kas ietver ceļa locītavas locītavu diagrammu ar visu esošo skrimšļu bojājumu lokalizācijas, dziļuma un lieluma gradāciju.
Lokalizācija
Tehnika ietver 6 noteikšanas zonas: ceļa kauliņu, blokādi (starpkondilāro bedri), mediālos un sānu kondīlus (atsevišķi), stilba kaula mediālo un sānu plato (atsevišķi).
Dziļums
Sistēma ir balstīta uz franču artroskopistu J. Beguin, B. Locker (1983) ierosināto hondropātijas klasifikāciju, kurā izšķir 4 skrimšļa bojājumu pakāpes:
- 0. pakāpe - normāls skrimslis;
- I pakāpe — hondromalācija, ieskaitot mīkstināšanos ar tūsku vai bez tās; var atbilst 1. pakāpei, A un B tipam saskaņā ar FR Noyes, CL Stabler (1989);
- II pakāpe — skrimslī ir virspusējas plaisas, vienas vai vairākas, kas piešķir virsmai "samtainu" izskatu; šajā pakāpē ietilpst arī virspusējas erozijas. Plaisas un erozijas nesasniedz subhondrālā kaula virsmu. Var atbilst 2. pakāpei Apo FR Noyes, CL Stabler, 1989 (t.i., bojājumi, kas aizņem mazāk nekā pusi no skrimšļa biezuma);
- III pakāpe — skrimšļa virsmā ir dziļas plaisas līdz pat subhondrālajam kaulam, kuras nav tieši vizualizējamas, bet var identificēt ar artroskopisku zondi; III pakāpe var būt "haizivs mutes" vai atsevišķa skrimšļa gabala formā, kas izveidojies vienas dziļas plaisas dēļ, "krabju gaļas" formā vairāku dziļu plīsumu dēļ. III pakāpe ietver arī dziļu skrimšļa čūlu veidošanos, veidojot krāteri, kas paliek pārklāts ar plānu skrimšļa slāni. Var atbilst 2B pakāpei saskaņā ar FR Noyes, CL Stabler, 1989 (t. i., bojājumi, kas aizņem vairāk nekā pusi no skrimšļa biezuma);
Ceļa locītavas osteoartrīta gadījumā locītavu skrimšļa bojājums bieži izpaužas kā dažādas smaguma pakāpes kombinācija, un vissmagākās bojājumu zonas ieskauj mazāk izteiktu bojājumu zonas.
Lai izveidotu vienotu hondropātijas punktu skaitu, tika izmantota daudzfaktoru analīze, izmantojot loģistisko daudzkārtējo regresiju, kurā atkarīgais mainīgais bija pētnieka veiktais kopējais hondropātijas novērtējums, izmantojot VAS, un neatkarīgie mainīgie bija bojājumu dziļums un lielums. Tādējādi tika izveidotas divas hondropātijas vērtēšanas sistēmas: SFA vērtēšanas sistēma un SFA klasifikācijas sistēma.
SFA vērtējums ir mainīgais ar vērtībām no “0” līdz “100”, ko iegūst katram savienojuma posmam, izmantojot formulu:
SFA vērtējums = A + B + C + D,
Kur A = pirmās pakāpes bojājuma lielums (%) x 0,14;
B = II pakāpes bojājuma lielums (%) x 0,34;
C = III pakāpes bojājuma lielums (%) x 0,65;
D = IV pakāpes bojājuma lielums (%) x 1,00.
Izmērs (%) = mediālā augšstilba kaula kondila un mediālā stilba kaula plato (mediālais stilba kaula kondila nodalījums — TFC), laterālā augšstilba kaula kondila un laterālā stilba kaula plato (laterālais TFC) vai trohlejas un ceļa skriemeļa (ceļa skriemeļa un ceļa skriemeļa) (ceļa skriemeļa nodalījums — PFC) virsmas laukuma vidējais procentuālais daudzums.
Hondropātijas smaguma koeficienti (0,14; 0,34; 0,65; 1,00) tika iegūti, izmantojot parametrisko daudzfaktoru analīzi.
SFA pakāpe ir daļēji kvantitatīva vērtība. Iepriekš minētās vērtības (I–IV pakāpes bojājumu lielums (%)) tiek ievietotas formulā, lai iegūtu kopējo pakāpi (vai hondropātijas smaguma kategoriju attiecīgajā nodaļā) katram ceļa locītavas departamentam. Katra departamenta formula tika iegūta, veicot neparametrisku daudzfaktoru analīzi, izmantojot regresijas analīzi; kopā — 6 kategorijas PFO (0–V) un 5 kategorijas mediālajam un laterālajam TFO (0–IV). SFA rādītāja un SFA pakāpes aprēķināšanas piemērs ir sniegts 20. tabulā.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
ACR sistēma
1995. gadā ACR komiteja ierosināja skrimšļa vērtēšanas sistēmu. Šī sistēma ņem vērā skrimšļa bojājuma dziļumu, lielumu un atrašanās vietu, un pēc tam datus ievada ceļa locītavas diagrammā. Katra bojājuma dziļums tiek novērtēts pakāpēs (Noyes FR, Stabler CL, 1989. gada klasifikācija); katra bojājuma lielums tiek izteikts procentos. Kopējā vērtējuma, tā sauktā bojājumu vērtējuma, aprēķināšanai tiek izmantota punktu skala. Pēdējā ticamību novērtēja D. Klashman et al. (1995) aklā pētījumā: trīs reimatologi-artroskopisti divas reizes noskatījās 10 artroskopiju videoierakstus, un tika pierādīta augsta ticamība gan viena eksperta datiem divos pētījumos (r = 0,90; 0,90; 0,80; p < 0,01 katram), gan starp ekspertiem (r = 0,82; 0,80; 0,70; p < 0,05 katram).
 [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ]
Artroskopisko SFA un VAS sistēmu ticamības, nozīmīguma un jutīguma pret izmaiņām salīdzinošā analīze
X. Ayral et al. (1996) atklāja ciešu korelāciju starp hondropātijas artroskopisko kvantitatīvo novērtējumu un locītavu spraugas sašaurināšanās radiogrāfisko novērtējumu svara nesšanas apstākļos, proti, šādus rādītājus:
- kopējais hondropātijas (VAS) un radiogrāfiski konstatējamās locītavas spraugas (RSS) sašaurināšanās novērtējums locītavas mediālajā daļā, izteikts % (r = 0,646; p < 0,0001);
- SFA rādītājs un SRSF sašaurināšanās mediālajā un laterālajā TFO, izteikta mm (attiecīgi r = -0,59; p<0,01 un r = -0,39; p<0,01);
- SFA pakāpe un mediālā un laterālā TFO RSM sašaurināšanās, izteikta mm (attiecīgi r = -0,48; p < 0,01 un r = -0,31; p < 0,01). Neskatoties uz šiem rezultātiem, artroskopija bija jutīgāka nekā radiogrāfija: pat dziļas un plašas skrimšļa erozijas var palikt neatklātas rentgenogrammās pat ar svaru nesošu rentgenogrammu. No 33 pacientiem ar ACR pārliecinošu osteoartrītu, kuriem svaru nesošā rentgenogrammā mediālā TFO RSM sašaurināšanās bija < 25%, 30 pacientiem artroskopijā bija hondropātija ar vidējo VAS punktu skaitu 21 mm (2–82 mm), tostarp > 10 mm 24 pacientiem.
X. Ayral et al. (1996) konstatēja statistiski nozīmīgu korelāciju (p<0,05) starp locītavu skrimšļa bojājumiem: 1) trīs ceļa locītavas sekcijām (mediālā, laterālā, PFO) un pacientu vecumu; un 2) locītavas mediālo sekciju un ķermeņa masas indeksu. Veicot atkārtotu artroskopiju pēc 1 gada (41 pacientam), tie paši autori parādīja, ka skrimšļa bojājuma smaguma izmaiņas korelē ar muskuļu un skeleta sistēmas funkcionālās nepietiekamības izmaiņām (Lekēna indekss: r = 0,34; p = 0,03) un dzīves kvalitāti (AIMS2: r = 0,35; p = 0,04). Tajā pašā pētījumā mediālās locītavas VAS skalas rādītājs mainījās no 45±28 pētījuma sākumā līdz 55+31 pēc 1 gada (p = 0,0002), bet SFA rādītājs - no 31+21 līdz 37+24 (p = 0,0003). Līdzīgus rezultātus, kas norāda uz artroskopijas augstu jutību pret dinamiskām izmaiņām skrimšļos, ieguva arī Y. Fujisawa et al. (1979), T. Raatikainen et al. (1990) un V. Listrat et al. (1997), veicot dinamisko artroskopisko locītavu skrimšļu izmaiņu novērtēšanu pacientiem ar osteoartrītu hondroprotektīvās terapijas (hialuronāna) ietekmē.
Mikroskopiskās tehnoloģijas izmantošana ļauj artroskopiski vizualizēt izmaiņas, kas nav pieejamas citām pētījumu metodēm.
Tādējādi artroskopija, kas tiek veikta lokālā anestēzijā, ir atbilstoša metode osteoartrīta instrumentālai diagnostikai, un to var izmantot arī ārstēšanas efektivitātes uzraudzībai, galvenokārt ar slimību modificējošām zālēm (DMOAD).

