
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Ossikuloplastika
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
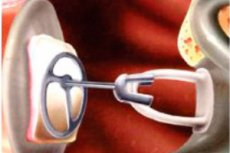
Otolaringologi dažkārt saskaras ar dzirdes traucējumu gadījumiem, kad ir grūtības novadīt skaņas vibrācijas uz skaņas uztveršanas mehānismu. Šādā situācijā viņi runā par vadītspējīgu dzirdes zudumu - daudzfaktoru patoloģiju, ko izraisa viena vai vairāku ķēdes "ārējā auss - bungplēvīte - dzirdes kauliņi - iekšējā auss" posmu bojājums. Slimības ārstēšanā bieži palīdz osikuloplastika - tā ir specifiska rekonstruktīvā iejaukšanās dzirdes kauliņu protezēšanā, kas ļauj uzlabot vai atjaunot pacientu dzirdi.
Dzirdes atjaunošana dažiem pacientiem ir iespējama tikai ar ķirurģiskas iejaukšanās ossikuloplastikas palīdzību. Ja ārsts uzskata, ka šāda operācija ir nepieciešama, tad jums vajadzētu piekrist viņa viedoklim, jo tas palīdzēs izvairīties no komplikācijām, piemēram, pastāvīga dzirdes zuduma vai absolūta dzirdes zuduma.
Oscilatoriskā plastiskā ķirurģija ir vidusauss ossikulārās ķēdes rekonstrukcija, kas ir tikusi pārtraukta vai iznīcināta, izmantojot noteiktas ierīces, kas palīdz atjaunot ossikulārās ķēdes sākotnējo mehāniku skaņas enerģijas pārraidīšanai uz iekšējo ausi. Ossikulārie bojājumi var būt dažādi – sākot ar kaula nepārtrauktības zudumu traumas, ķirurģiskas manipulācijas vai vidusauss patoloģijas, piemēram, holesteatomas vai ossikulāras fiksācijas otosklerozes un miringostapediopeksijas gadījumos, dēļ, vai arī tie var būt abu šo faktoru kombinācija.[ 1 ]
Norādes uz procedūru
Kaula ķēdes rekonstrukcijas mērķis ir uzlabot dzirdi, parasti runātās valodas dzirdei. Ossikuloplastikas mērķis nav slēgt gaisa un kaula spraugu kā tādu, bet gan uzlabot pacienta dzirdi kopumā (t. i., uzlabot gaisa vadītspējas indeksu). Pacienta uztveramais dzirdes uzlabojums ir vislabākais, ja dzirdes līmenis slikti dzirdošajā ausī ir uzlabots līdz līmenim, kas tuvs labāk dzirdošās auss līmenim. Nelielākus dzirdes uzlabojumus biežāk novērtē pacienti ar divpusēju dzirdes zudumu. [ 2 ]
Ossikuloplastika tiek veikta, ja ir šādas indikācijas:
- hroniska strutaina vidusauss iekaisuma forma;
- vidusauss iekaisuma līmējošā forma, ko papildina saaugumu un saistaudu čūlu veidošanās;
- hronisks vidusauss iekaisums ar holesteatomu.
Kopumā ossikuloplastika ir paredzēta dzirdes funkcijas pasliktināšanās gadījumā, ko izraisa dzirdes kauliņu mobilitātes traucējumi, piemēram, saistaudu proliferācija ilgstošas iekaisuma reakcijas dēļ.
Indikācijas nosaka ārsts, pamatojoties uz mikroskopiskās otoskopijas un audiogrāfijas datiem.
Intervences veids ir atkarīgs no iekšējās auss struktūru bojājuma pakāpes, ko var noteikt ārējās pārbaudes, rentgena izmeklēšanas un audiometrijas laikā.
Sagatavošana
Mūsdienu ossikuloplastikas metodes parasti ir izstrādātas empīriski, izmantojot izmēģinājumu un kļūdu metodi. Attīstoties jaunākām ķirurģiskām metodēm un otologam pieejamajiem instrumentiem, pēdējos gados ossikuloplastikas dzirdes rezultāti ir ievērojami uzlabojušies. Ossikuloplastikas panākumus nosaka tehniskās iespējas un lielā mērā gadījumu atlase. [ 3 ] Diemžēl rekonstruktīvās tehnikas daudzveidība liecina, ka neviena no pašlaik pieejamajām metodēm nav ideāla. [ 4 ]
Iepriekš ārsts veic nepieciešamos diagnostikas pasākumus, rūpīgi novērtē personas vispārējo veselības stāvokli, nosaka slimības individuālās īpašības un identificē iespējamās kontrindikācijas ossikuloplastikai. Pilnīgas pārbaudes veikšana ļauj iegūt nepieciešamo pozitīvo efektu no intervences.
Pacientam, kuram tiek veikta ossikuloplastika, ieteicams:
- saņemt padomu no ģimenes ārsta, anesteziologa, reanimatologa un, ja nepieciešams, citu specialitāšu ārstiem;
- veikt temporālo kaulu datortomogrāfiju;
- veikt deguna dobuma un nazofaringes endoskopisku izmeklēšanu;
- pārbaudīt dzirdes asumu un dzirdes jutību pret dažādu frekvenču skaņas vibrācijām, izmantojot audiometriju;
- veikt elektrokardiogrammu un pārskata rentgenu;
- novērtēt elpošanas orgānu funkcionalitāti;
- veikt laboratorijas testus (paplašināta klīniskā asins analīze, asins bioķīmija, asinsgrupas un Rh faktora noteikšana, asins recēšanas kvalitātes novērtēšana, antivielu noteikšana pret cilvēka imūndeficīta vīrusu, sifilisu, C un B hepatītu).
Tehnika ossikuloplastika
Ossikuloplastika tiek veikta pēc dzirdes atjaunošanas metodes, izmantojot dziļu endotraheālu anestēziju. Ķirurgs, izmantojot mikroskopu un nepieciešamos mikroķirurģiskos instrumentus, noņem bojātus dzirdes kauliņus, rētaudu izaugumus un audzēja veidojumus (holesteatomas). Pēc tam ķirurgs, ievērojot īpašu miringoplastikas tehniku, veido atjaunotu bungplēvīti, pēc kuras modelē dzirdes kauliņus. Šim nolūkam optimāli ir izmantot identiskas protēzes, ko izgatavojuši vācu vai franču speciālisti.
Ossikuloplastikā izmantotie materiāli var būt autotransplantāti, homotransplantāti vai sintētiski materiāli. Aloplastiskie materiāli ietver metālus (titānu un zeltu), plastmasas (plastiporu, proplastu, polietilēnus, politetrafluoretilēnu vai teflonu) un biomateriālus (keramiku un hidroksiapatītu). Bioinerti materiāli, piemēram, zelts un titāns, ir labi panesami, jo ekstrūzijas ātrums ir pieņemamās robežās.[ 5 ],[ 6 ] Neskatoties uz sasniegumiem biosintētisko materiālu jomā, daudzi autori uzskata, ka ieslēguma-ievietojuma rekonstrukcija joprojām ir zelta standarts ossikuloplastikā, kad tas ir iespējams.
Oscikuloplastika, izmantojot titāna protēzi, ir droša un efektīva procedūra gan anatomiski, gan funkcionāli. Šis pētījums liecina, ka PORP izmantošana nodrošina labākus dzirdes rezultātus salīdzinājumā ar TORP.[ 7 ]
Operācija – ossikuloplastika – tiek veikta caur auss kanālu vai aiz auss. Kopumā operācija var ilgt no vienas līdz divām stundām atkarībā no slimības sarežģītības.
Kontrindikācijas procedūrai
Aktīva auss infekcija ir vienīgā patiesā kontrindikācija, bet relatīvās kontrindikācijas ietver pastāvīgu vidusauss gļotādas slimību un atkārtotu neveiksmīgu to pašu vai līdzīgu protēžu lietošanu.
Ossikuloplastiku nevar veikt, ja pacientam ir kontrindikācijas procedūrai:
- akūts iekaisuma procesa periods (vidusauss iekaisums);
- dzirdes caurules funkcionalitātes traucējumi;
- nespēja elpot caur degunu.
Turklāt ossikuloplastika ir kontrindicēta, ja pacientam ir smagas, dzīvībai bīstamas patoloģijas, piemēram, dekompensēti stāvokļi.
Ja nav nopietnu kontrindikāciju, tad nav jēgas atlikt operāciju. Savlaicīga ķirurģiska aprūpe ļauj novērst nelabvēlīgas komplikācijas un atjaunot zaudēto dzirdes funkciju.
Sekas pēc procedūras
Ossikuloplastiku var saukt par efektīvu un vienlaikus nekaitīgu procedūru. Pēc operācijas pacients var atgriezties pie ierastā dzīvesveida jau pēc dažām dienām. Tikai atsevišķos gadījumos var rasties nepatīkamas sekas:
- alerģiskas reakcijas, kas saistītas ar anestēziju vai zāļu parenterālu ievadīšanu;
- dzirdes funkcijas traucējumi, ja operācijas laikā tika bojātas citas iekšējās auss struktūras;
- ausu asiņošana, ja iejaukšanās bija saistīta ar vietējo asinsvadu bojājumiem;
- iekaisuma procesa recidīvs nepietiekamas sanitārijas dēļ operācijas laikā.
Osikuloplastikas intraoperatīvās komplikācijas var būt skavas lūzums, skavas dislokācija, gredzenveida saišu plīsums ar perilimfātisku fistulu, smaga vai pilnīga SNHL ar protēzi un kaula lūzums ar incus-stapes protēzi. Citas komplikācijas var būt reibonis, erozija vai protēzes ekstrūzija.
Lai izvairītos no jebkādām komplikācijām pēc procedūras, pacientiem ieteicams veikt ossikuloplastiku labi pazīstamos medicīnas centros, kuru speciālistiem ir plaša pieredze šādu iejaukšanos veikšanā.
Ilgtermiņa komplikācijas ir svarīgs apsvērums visiem pacientiem, kuriem tiek veikta ossikuloplastika. Mūsu dati liecina, ka tabakas smēķēšana, Eistāhija kanāla disfunkcija un negaidīti slikta dzirde pirmajā pēcoperācijas audiogrammā ir nozīmīgi riska faktori nozīmīgu komplikāciju attīstībai. [ 8 ]
Aprūpe pēc procedūras
Pēc ossikuloplastikas operācijas pacients tiek hospitalizēts apmēram nedēļu (minimālais hospitalizācijas periods ir divas dienas). Pēc izrakstīšanas 2–3 dienu laikā pacients pilnībā atgūst darbspējas un var sākt strādāt.
Dzirdes uzlabošanās tiek novērota aptuveni desmitajā dienā pēc operācijas: atkarībā no individuālajām īpašībām dzirdes funkcija turpina atjaunoties nākamo trīs mēnešu laikā pēc operācijas.
Septītajā dienā pēc ossikuloplastikas auss kanāls tiek atbrīvots no aizsargājošā tampona. Mēnesi dzirdes orgāns ir jāaizsargā, novēršot ūdens iekļūšanu kanālā (vismaz 3 nedēļas).
Četras nedēļas pēc tampona izņemšanas tiek veikta kontroles audiometrijas procedūra.
Pēcoperācijas periodā nav nepieciešama īpaša aprūpe. Ir svarīgi izvairīties no ievērojamas fiziskas slodzes, neapmeklēt saunu, neieņemt karstas vannas vai dušu četras nedēļas pēc ossikuloplastikas.
Ceļošana ar lidmašīnu ir atļauta ne agrāk kā trīs mēnešus vēlāk.
Ossikuloplastikas procedūras atsauksmes
Ķirurģiskā ossikuloplastika pēdējos gados ir kļuvusi diezgan populāra procedūra. Daudzi pacienti, kas cieš no vadītspējīga dzirdes zuduma, jau ir novērtējuši šīs operācijas priekšrocības kā vienīgo radikālo veidu, kā uzlabot un atjaunot dzirdi. Daudzas aptaujas liecina, ka ķirurģiska iejaukšanās atrisina daudzas problēmas, kas saistītas ar dzirdes funkcijas pasliktināšanos:
- pacients sāk skaidri saprast runu un uztvert skaņas atbilstoši savām cerībām;
- atgriežas komunikācijas komforts, izzūd kompleksi un problēmas, kas saistītas ar sociālajiem aspektiem;
- rehabilitācijas periods ir relatīvi īss un ērts;
- Pati operācija ir labi panesama jebkura vecuma pacientiem, praktiski neradot nepatīkamu seku risku.
Lielākā daļa pacientu, kas piedalījās aptaujā, pauda pilnīgu apmierinātību ar rezultātu: ossikuloplastika saņēma pārsvarā pozitīvas atsauksmes, kas norāda uz augstu tehnikas novērtējumu. Galvenais ir izvēlēties pareizo klīniku un ārstējošo speciālistu: ārstiem ir jābūt gan fundamentālai teorētiskai sagatavotībai, gan plašai praktiskai un klīniskai pieredzei, apvienojumā ar skrupulozu individuālu pieeju katram pacientam.

