
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Malārija
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
Malārija (angļu malārija; franču paludisme) ir akūta antroponotiska transmisīva protozoju slimība ar transmisīvu infekcijas mehānismu, kam raksturīgi izteikti intoksikācijas simptomi, ciklisks kurss ar mainīgiem drudža lēkmēm un apirksijas periodiem, palielināta liesa un aknas, hemolītiskās anēmijas attīstība ar progresējošu gaitu un slimības recidīvi.
Epidemioloģija
Infekcijas izraisītāja avots ir slims cilvēks vai parazīta nesējs, kura asinīs ir gametocīti. Malārija ir transmisīva infekcija, ko pārnēsā ar odu kodumu. P. vivax, P. ovale un P. malariae gametocīti asinīs ir atrodami slimības pirmajās dienās; to skaits palielinās pēc vairākiem eritrocītu šizogonijas cikliem. Infekcijas gadījumā ar P. falciparum, cilvēks kļūst par infekcijas avotu 10–12 dienas pēc parazitēmijas sākuma un var palikt tāds 2 mēnešus vai ilgāk.
Ar malāriju ir iespējami dažādi infekcijas pārnešanas mehānismi:
Pārneses mehānisms (odu kodums)
Šis mehānisms ir galvenais, kas nodrošina plazmodiju kā bioloģiskas sugas eksistenci. Infekcijas avots ir cilvēks (slims ar malāriju vai parazīta nesējs), kura asinīs ir nobrieduši gametocīti (parazīta vīrišķās un sievišķās reproduktīvās šūnas). Malārijas nesēji ir tikai Anopheles ģints odu mātītes.
Oda kuņģī, kur kopā ar asinīm nonāk eritrocītu iekšpusē esošie tēviņu un mātīšu gametocīti, notiek to tālāka nobriešana (pēc eritrocītu līzes), saplūšana un daudzkārtēja dalīšanās, veidojoties sporozoītiem, kas uzkrājas oda siekalu dziedzeros. Parazīta bezdzimumformas (trofozoīti, šizonti), iekļuvušas oda kuņģī, iet bojā.
Tādējādi cilvēka organismā notiek aseksuāls parazītu attīstības ceļš (šizogonija) ar gametocītu veidošanos un uzkrāšanos, bet odu ķermenī notiek seksuāls ceļš (sporogonija), vīriešu un sieviešu gametocītu saplūšana ar to tālāku attīstību un sporozoītu veidošanos.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Vertikālais pārraides mehānisms
Vertikāls pārneses mehānisms (no mātes auglim) vai no mātes jaundzimušajam (dzemdību laikā - parenterāls mehānisms). Ar vertikālu pārnešanu auglis reti inficējas caur placentu. Biežāk infekcija notiek dzemdību laikā, kad noteikts daudzums mātes asiņu nonāk jaundzimušā asinsritē, kuru eritrocītos ir parazīta bezdzimumformas.
Parenterāls pārnešanas mehānisms
Parenterāls infekcijas mehānisms noved pie tā sauktās šizonta malārijas attīstības. Tā tiek realizēta asins pārliešanas laikā vai retāk aseptikas pārkāpumu gadījumā injekciju laikā (piemēram, narkomāniem, kuri lieto vienu un to pašu šļirci). Infekcijas gadījumā asins pārliešanas laikā infekcijas avots ir donora-parazīta nesējs, bieži vien ar sublatentu parazitēmiju (parazītu skaits ir mazāks par pieciem vienā μl asiņu). Tāpēc pasaules reģionos, kas ir endēmiski malārijai, līdztekus parazitoloģiskajām metodēm (parazīta noteikšana biezos pilienu preparātos un asins uztriepēs) donora asiņu kontrolei jāizmanto arī seroloģiskās (imunoloģiskās) malārijas laboratoriskās diagnostikas metodes (RNIF, ELISA utt.). Ņemot vērā, ka parenterālas infekcijas gadījumā parasti tiek ievadīti tikai daži parazīti (īpaši injekciju gadījumā), inkubācijas periods var tikt pagarināts līdz 3 mēnešiem (masīvas infekcijas gadījumā inkubācijas periods, gluži pretēji, var būt ļoti īss - vairākas dienas), kas ir svarīgi zināt, diagnosticējot malāriju pacientiem, kuriem veikta operācija, un narkomāniem.
Malārijas izplatīšanās apstākļi
Lai malārija izplatītos noteiktā reģionā (valstī, teritorijā, apgabalā), ir nepieciešami šādi nosacījumi:
- Infekcijas avots (malārijas slimnieks vai parazītu nesējs).
- Efektīva nesēja klātbūtne (Anopheles ģints odi). Galvenā Anopheles ģints odu sugas īpašība ir uzņēmība pret malārijas parazītiem. Anopheles ģints odu skaits citu sugu populācijās nav tik liels kā nemalārijas odu skaits, un tie reti nopietni traucē ar saviem kodumiem. Tomēr pat mazas sugas citos labvēlīgos apstākļos (odu vairošanās vietu tuvums cilvēku mājokļiem) var spēlēt diezgan nopietnu lomu. Vairāk nekā 70 Anopheles ģints odu sugas (no vairāk nekā 200 zināmajām sugām) var kalpot kā efektīvi malārijas nesēji.
- Labvēlīgi klimatiskie apstākļi: vidējā diennakts gaisa temperatūra virs 16 °C un odu vairošanās vietu klātbūtne: ūdenstilpes, ūdenskrātuves, apūdeņošanas būves utt. Minimālā vidējā diennakts gaisa temperatūra, kas nepieciešama attīstībai Pl. vivax odam organismā, ir 16 °C, Pl. falciparum - 18 °C, zemākā temperatūrā sporogonija nenotiek. Sporogonijas ilgums ir īsāks, jo augstāka temperatūra (līdz noteiktam līmenim, jo vidējā diennakts temperatūra 30 °C un augstāka ir nelabvēlīga sporogonijai). Optimālā vidējā diennakts temperatūrā (25–26 °C) sporogonija Pl. vivax ilgst 8–9 dienas, Pl. falciparum - 10–11 dienas.
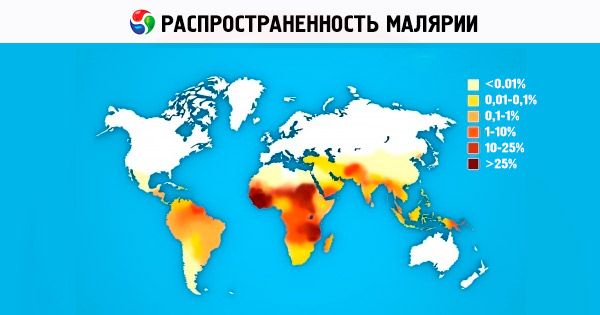
Visu malārijas izplatības areālu uz zemeslodes (no 45° N līdz 40° S līdz 64° N un 45° S dažādos gados) aizņem vivaksa malārija. Falciparum malārijas un malariae malariae izplatības areāli ir nedaudz mazāki, jo efektīvai sporogonijai nepieciešama augstāka temperatūra; ovālās malārijas izplatības areāls atrodas divos reģionos, kas nav teritoriāli saistīti viens ar otru: tropiskajā Āfrikā un Klusā okeāna rietumu daļas valstīs (Indonēzijā, Vjetnamā, Filipīnās, Jaungvinejā utt.). Kalnainās zemēs malārijas perēkļi var veidoties mērenā klimata joslā līdz 1000 m augstumā un subtropu un tropu joslā līdz 1500–2500 m augstumā, un lielos augstumos (1000–1500 m un augstāk) ir sastopami tikai vivaksa malārijas perēkļi.
Malārijai raksturīga izteikta sezonalitāte. Mērenā un subtropu klimatā malārijas sezona tiek iedalīta efektīvas odu inficēšanās, infekcijas pārnešanas un slimības masveida izpausmju periodos. Efektīvas odu inficēšanās perioda sākums (infekcijas avota - pacientu, parazītu nesēju - klātbūtnē) sakrīt ar brīdi, kad vidējā diennakts temperatūra stabili paaugstinās līdz 16 °C. Pārnešanas perioda sākums ir saistīts ar sporogonijas pabeigšanu oda organismā, kas ir atkarīga no konkrētā gada vidējās diennakts temperatūras. Maskavas reģionā vivax malārijas pārnešanas periods var sasniegt 1,5-2 mēnešus vai ilgāk, līdz pirmajām rudens salnām. Masveida izpausmju perioda robežas ir mazāk noteiktas. Perēkļos, kur tiek pārnesta tikai trīs dienu malārija, masveida saslimstība var sākties ilgi pirms pārnešanas perioda sākuma. Novērotie gadījumi ir vivax malārijas primārās izpausmes ar ilgu inkubācijas periodu (3-10 mēneši) iepriekšējā sezonā notikušas infekcijas dēļ un hipnozoītu saglabāšanās aknās (bez primārām izpausmēm ar īsu inkubācijas periodu), kā arī attāli eksoeritrocītiski recidīvi (pēc virknes malārijas lēkmju ar īsu inkubācijas periodu iepriekšējā sezonā, bez atbilstošas pretrecidīvu terapijas).
Jutība pret malāriju ir universāla. Infekcijas iznākumu pēc patogēna nonākšanas asinsritē un slimības klīnisko gaitu nosaka individuālais imunoloģiskais statuss, nespecifisko iedzimto rezistences faktoru aktivitāte, pēcinfekcijas imunitātes intensitāte un jaundzimušajiem - no mātes saņemto specifisko G klases antivielu līmenis. Izņēmums ir Rietumāfrikas un Jaungvinejas pamatiedzīvotāji, kuriem pārsvarā ir imūna pret Pl. vivax infekciju, kas saistīta ar ģenētiski noteiktu Duffy grupas eritrocītu izoantigēnu neesamību, kas darbojas kā Pl. vivax merozoītu receptori. Attiecīgi šajā reģionā vivax malārijas infekcijas gadījumi tiek novēroti ievērojami retāk nekā citos tropiskās Āfrikas reģionos.
Cilvēkiem ar patoloģisku hemoglobīnu (talasēmiju, sirpjveida šūnu anēmiju, hemoglobīnu E, C utt.), ar eritrocītu citoskeleta struktūras anomālijām (iedzimtu sferocitozi, dienvidaustrumu ovalocitozi, iedzimtu eliptocitozi) vai ar eritrocītu enzīma glikozes-6-fosfāta dehidrogenāzes deficītu, ir relatīva rezistence pret visu veidu plazmodiju infekciju. Malārijas infekcijas gadījumā tie ir viegli slimi, parazītu skaits asinīs saglabājas relatīvi zemā līmenī, un ļaundabīgas progresēšanas gadījumi (smadzeņu malārija - falciparum) praktiski nav sastopami. Savukārt cilvēkiem ar glikozes-6-fosfāta dehidrogenāzes deficītu, lietojot vairākus pretmalārijas līdzekļus (primakvīnu, hinīnu utt.), pastāv akūtas hemolīzes attīstības risks. Dabiskās rezistences mehānismi pret dažādiem malārijas veidiem joprojām ir lielā mērā neskaidri un tiek turpināti pētīt.
Jaundzimušajiem ir arī zināma izturība pret visu veidu malāriju. Tas ir saistīts ar:
- pasīvās imunitātes klātbūtne G klases antivielu dēļ, ko jaundzimušais saņēmis no hiperimūnas mātes (apgabalos ar augstu malārijas sastopamību);
- saglabājot specifisku imunitāti pēc dzimšanas, pateicoties A klases antivielām, ko jaundzimušais saņem ar mātes pienu;
- augļa hemoglobīna klātbūtne jaundzimušajam, kas ir maz noderīgs malārijas parazīta barošanai.
Pēc pirmajiem trim līdz sešiem dzīves mēnešiem jaundzimušajiem ir ievērojami palielināts risks saslimt ar smagām, ļaundabīgām falciparum malārijas formām (augļa hemoglobīnu saturošu sarkano asins šūnu maiņa uz sarkanajām asins šūnām, kas satur normālu hemoglobīnu; pāreja uz jauktu barošanu - para-aminobenzoskābes uzņemšana, kas nepieciešama parazīta attīstībai, kuras mātes pienā nav).
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Imunitāte pret malāriju
Imunitāte pret malāriju ir nesterils, sugai un celmam specifisks, nestabils un īslaicīgs. Lai uzturētu antivielu aizsargājošo līmeni, nepieciešama pastāvīga antigēna stimulācija atkārtotu malārijas infekciju veidā. Imunitāte pret Pl. malariae un Pl. vivax izveidojas agrāk un saglabājas ilgāk nekā pret Pl. falciparum. Pretmalārijas imunitāte ietver šūnu un humorālas atbildes reakcijas. Imūnprocesi, kas stimulē antivielu sintēzi, sākas ar malārijas parazītu fagocitozi, ko veic makrofāgi. Tas izpaužas kā liesas, aknu un kaulu smadzeņu histiofagocitārās sistēmas hiperplāzija.
Malārijas izplatība
No četrām cilvēku malārijas patogēnu sugām P. vivax ir visizplatītākā pasaulē. Subtropos un tropos P. vivax populācijas gēnu fondā dominē sporozoīti. Tie izraisa slimību pēc īsas inkubācijas perioda (10–21 diena). Āfrikas kontinentā P. vivax pastāvīgi ir sastopams Austrumāfrikas valstīs arābu, indiešu, etiopiešu un eiropiešu vidū. Rietumāfrikas valstīs, kuras galvenokārt apdzīvo nēģeru rases pārstāvji, P. vivax nav sastopams, kas izskaidrojams ar Āfrikas melnādaino ģenētiski noteikto iedzimto imunitāti pret P. vivax [eritrocītiem trūkst receptora P. vivax merozoītiem - Dafijas izoantigēniem (Fy d vai Fy b )]. P. ovale izplatības areāls ir neliels un sastāv no divām daļām. Galvenā, Āfrikas, daļa aizņem tropisko Āfriku no Gambijas ziemeļos līdz Kongo kontinenta dienvidos. Areāla otrā daļa ir Klusā okeāna rietumu daļas un Dienvidaustrumāzijas valstis. Tropiskās malārijas ģeogrāfiskais izplatības areāls sasniedz 40° ziemeļu platuma un 20° dienvidu platuma. P. falciparum izraisa līdz pat 50% malārijas gadījumu pasaulē. Četru dienu malārija pašlaik ir sastopama Āfrikā, dažos Centrālamerikas un Dienvidamerikas apgabalos, kā arī Karību jūras reģionā un Dienvidaustrumāzijā.
Lielākā daļa cilvēku ir uzņēmīgi pret malāriju. Izņēmums ir Rietumāfrikas pamatiedzīvotāji. Tropiskās Āfrikas hiperendēmiskajiem apgabaliem, kur dominē P. falciparum, raksturīga relatīvi stabila pamatiedzīvotāju imūnstruktūra:
- Bērni līdz 6 mēnešu vecumam nesaslimst, pateicoties pasīvajai imunitātei, kas saņemta no mātes:
- Lielākā daļa bērnu vecumā no 6 līdz 24 mēnešiem ir inficēti ar P. falciparum; pasīvā imunitāte ir izzudusi, aktīvā imunitāte vēl nav izveidojusies; šajā grupā ir visaugstākā mirstība no malārijas:
- Bērniem, kas vecāki par 2 gadiem, P. falciparum tiek atklāts retāk, malārijas gaita tiek mazināta iegūtās imunitātes rezultātā, un parazitēmijas intensitāte samazinās līdz ar vecumu:
- Pieaugušajiem P. falciparum reti tiek atklāts augsta imūnsprieguma dēļ; inficēšanās gadījumā klīnisku izpausmju nav.
Tropisko malāriju viegli panes arī patoloģiska hemoglobīna S (sirpjveida šūnu anēmijas) nesēji un cilvēki ar noteiktām citām ģenētiski noteiktām hemoglobīna un sarkano asinsķermenīšu enzīmu anomālijām (G-6-PDH deficīts).
Malārijas pētījumu vēsture
Malārijas (vienas no senākajām cilvēku slimībām) izpēte ir nesaraujami saistīta ar cilvēku civilizācijas vēsturi. Tiek pieņemts, ka malārija sāka izplatīties uz Zemes (no Vidusjūras Āfrikas reģiona) apmēram pirms 10 000 gadiem, pateicoties intensīvai lauksaimniecības, tirdzniecības attīstībai un jaunu zemju izpētei. Senos ēģiptiešu papirusos, senajā ķīniešu literatūrā un klasiskās senās indiešu medicīnas (ajūrvēdas) kanonos līdz pat mūsdienām ir saglabājušies malārijas klīniskās ainas un epidēmiju apraksti; pat tad tika izteikti pieņēmumi par iespējamu saistību starp slimības attīstību un odu kodumiem. Vēlāk (5.-6. gadsimtā pirms mūsu ēras) senie grieķu ārsti: Hipokrāts, Heradots, Empedokls detalizēti aprakstīja malārijas klīnisko ainu. Hipokrātam tiek piedēvēta malārijas atdalīšana no drudža slimību grupas: viņš ierosināja izšķirt 3 slimības formas: "ikdienas" (uzbrukumi katru dienu), "terciārā" (uzbrukumi katru otro dienu) un "kvartālā" (uzbrukumi ik pēc 2 dienām).
Zinātnisko atklājumu ēras sākums malārijas izpētē tiek saistīts ar 1640. gadu, kad spāņu ārsts un konkistadors Huans del Vego pirmo reizi izmantoja hinčona mizas uzlējumu malārijas pacientu ārstēšanai, ko iepriekš Peru un Ekvadoras indiāņi lietoja kā pretdrudža līdzekli. Nopelni par slimības nosaukšanu par "malāriju" (itāļu: "mal aria" - slikts gaiss) pienākas itālim Lančisi (1717), kurš cilvēku inficēšanos ar malāriju saistīja ar "indīgiem" tvaikiem no purviem. 1880. gadā franču ārsts A. Laverāns, strādājot Alžīrijā, detalizēti aprakstīja malārijas izraisītāja morfoloģiju. 1897. gadā angļu militārais ārsts Ronalds Ross Indijā noteica malārijas pārnešanas mehānismu.
Pašlaik malārija ir viena no nopietnākajām veselības problēmām vairāk nekā 100 Āfrikas, Āzijas un Dienvidamerikas valstīs, aptuveni pusei pasaules iedzīvotāju draud saslimt ar malāriju. Gandrīz visās Eiropas un Ziemeļamerikas valstīs katru gadu tiek reģistrēti simtiem ievestu malārijas gadījumu cilvēku vidū, kas ierodas no reģioniem, kur tā ir plaši izplatīta, tā sauktās lidostas malārijas gadījumu skaits pieaug. Saskaņā ar PVO datiem, katru gadu pasaulē ar malāriju saslimst 200–250 miljoni cilvēku, vismaz 80% no visiem malārijas gadījumiem tiek reģistrēti Āfrikas valstīs, kas atrodas uz dienvidiem no Sahāras. Katru gadu no malārijas mirst 1 līdz 2 miljoni cilvēku, galvenokārt bērni līdz 5 gadu vecumam. Sociālie un ekonomiskie zaudējumi tikai Āfrikā tiek lēsti 2 miljardu ASV dolāru apmērā gadā. Kopš 1998. gada PVO, Pasaules Bankas un UNICEF aizgādībā ir īstenota zinātniska un praktiska programma (Roll Back Malaria Initiative) malārijas kontrolei (galvenokārt jaunattīstības valstīs). Programmas darbības laiks ir paredzēts līdz 2010.–2015. gadam. Aktīvi notiek efektīvas pretmalārijas vakcīnas izveides darbi, taču tam būs nepieciešami vēl vismaz 10–15 gadi. Malārijas ārstēšanas zāļu meklēšana, izstrāde un uzlabošana ir viena no PVO, dažādu farmācijas uzņēmumu un pētniecības institūtu prioritārajām programmām visā pasaulē. Pēdējos gados Krievijā ir vērojams importēto malārijas gadījumu skaita pieaugums pieaugošās migrācijas un intensīvas starptautiskā tūrisma attīstības rezultātā.
Cēloņi malārija
Slimības nosaukums "malārija" faktiski vispārina četras atsevišķas protozoju slimības, ko izraisa attiecīgi četri patogēnu veidi.
Malāriju izraisa parazīti, kas pieder pie protozoju tipa, sporozoju klases, plazmodiidae dzimtas, plazmodium ģints. Cilvēkiem parazitē četri patogēna veidi: P. vivax izraisa trīs dienu malāriju, P. malariae izraisa četru dienu malāriju, P. falciparum izraisa tropisko malāriju; P. ovale izraisa trīs dienu ovālo malāriju.
Malārijas patogēni
Ierosinātājs |
Malārijas veids (saskaņā ar ICD-10) |
Plasmodium (Laverania) falciparum |
Malārija, ko izraisa Plasmodium falciparum (falciparum malārija) |
Plasmodium (Plasmodium) vivax |
Malārija, ko izraisa Plasmodium vivax (malaria-vivax) |
Plasmodium (Plasmodium) ovale |
Malārija, ko izraisa Plasmodium ovale (malaria-ovale) |
Plasmodium (Plasmodium) malārija |
Malārija, ko izraisa Plasmodium malariae (malārija-malārija) |
Lielākajā daļā vietējo publikāciju (mācību grāmatās, rokasgrāmatās, uzziņu grāmatās) tiek saglabāti iepriekšējie malārijas formu nosaukumi: tropiskā malārija (malaria-falciparum), trīs dienu malārija (malaria-vivax), ovālā malārija (malaria-ovale) un četru dienu malārija (malaria-malariae).
Katrai no četrām malārijas formām raksturīgas savas klīniskās, patogenētiskās un epidemioloģiskās pazīmes. Vissvarīgāko vietu ieņem falciparum malārija, kas veido 80–90% no visiem malārijas gadījumiem pasaulē, kuras izraisītājs pieder pie īpašas apakšģints (Laverania). Tikai falciparum malārija var noritēt ļaundabīgi, izraisot letālu iznākumu.
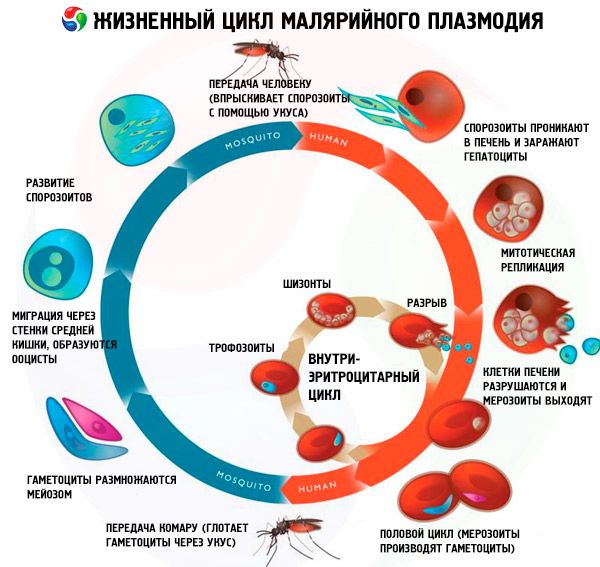
Dzīves cikla laikā malārijas patogēni iziet šādu attīstības ciklu, mainot saimniekus:
- bezdzimumattīstība (šizogonija) notiek starpposma saimnieka - cilvēka - ķermenī;
- Seksuālā attīstība (sporogonija) notiek galīgā saimnieka - Anopheles ģints mātītes - ķermenī.
Sporozoīti iekļūst cilvēka organismā, koduma ceļā inficētam malārijas odam. Pēc iekļūšanas asinīs sporozoīti 15–45 minūšu laikā no aknu sinusoidālajiem asinsvadiem iekļūst hepatocītos un sāk eksoeritrocītisko ciklu (audu šizogoniju). Iebrukuma selektivitāte un ātrums ir saistīts ar specifisku receptoru klātbūtni uz hepatocītu membrānām. Parazīti palielinās izmēros, atkārtoti dalās un veido daudzus mazus mononukleārus veidojumus – merozoītus. Minimālais eksoeritrocītiskā cikla ilgums ir 5–7 dienas P. falciparum, 6–8 dienas P. vivax, 9 dienas P. ovale un 14–16 dienas P. malariae. Pēc tam merozoīti atstāj hepatocītus asinīs un iekļūst eritrocītos, kur notiek eritrocītu šizogonija. Trīs dienu un ovālajai malārijai raksturīgs īpašs eksoeritrocītiskās attīstības veids: visi parazīti vai daži no tiem spēj ilgstoši (7–14 mēnešus vai ilgāk) atrasties hepatocītos “miega” stāvoklī (hipnozoīti), un tikai pēc šī perioda tie sāk pārveidoties par merozoītiem, kas spēj inficēt eritrocītus. Tādējādi tas nosaka ilgstošas inkubācijas iespējamību un attālu recidīvu rašanos līdz pat 3 gadiem.
Eritrocītu šizogoniju pavada cikliska attīstība un daudzkārtēja parazītu dalīšanās, malārijas plazmodijas iziet cauri šādiem posmiem: jauns trofozoīts (ir gredzena forma); attīstošs trofozoīts; nobriedis trofozoīts (ar lielu kodolu): attīstošs šizonts; nobriedis šizonts. Pēc šizogonijas procesa pabeigšanas eritrocītu iznīcina. Brīvie merozoīti aktīvi iekļūst jaunos eritrocītos, bet lielākā daļa no tiem iet bojā saimnieka aizsargimūno mehānismu iedarbības dēļ. Eritrocītu šizogonijas ilgums ir 48 stundas P. vivax, P. ovale, P. falciparum un 72 stundas P. malariae. Eritrocītu cikla laikā daži merozoīti pārveidojas dzimumformās - sievišķajās (makrogametocīti) vai vīrišķajās (mikrogametocīti).
Gametocīti iekļūst oda pārnēsātāja organismā, kad tas barojas ar malārijas pacienta vai parazīta pārnēsātāja asinīm. satur nobriedušus gametocītus. Oda kuņģī pēc 9–12 minūtēm tēviņa gametocīts izgrūž astoņas plānas, kustīgas flagellas. Brīvās flagellas (mikrogametas) iekļūst sievišķajā šūnā (makrogametā); pēc kodolu saplūšanas veidojas zigota – apaļa apaugļota šūna. Pēc tam secīgi attīstās ookinetes, oocistas ar sporozoītiem, to nobriešana notiek oda siekalu dziedzeros. Optimālā apkārtējā gaisa temperatūrā (25 °C) sporogonija P. vivax ilgst 10 dienas, P. falciparum – 12 dienas, P. malariae un P. ovale – 16 dienas; gaisa temperatūrā zem 15 °C sporozoīti neattīstās.
Patogēni
Pathogenesis
Visus malārijas simptomus izraisa eritrocītu šizogonija — parazīta aseksuālu eritrocītu formu augšana un vairošanās asinīs. Audu šizogonija klīniski neizpaužas.
Malārijas lēkme ir saistīta ar eritrocītu šizogonijas pabeigšanu, eritrocītu masveida sadalīšanos un liela skaita merozoītu, parazītu vielmaiņas produktu ar pirogēnām un toksiskām īpašībām, iekļūšanu asinīs, kas provocē drudža reakcijas attīstību. Eritrocītu šizogonijas cikliskā rakstura dēļ drudža lēkmes atkārtojas ik pēc 48 stundām trīs dienu, ovālas un tropiskas malārijas gadījumā un ik pēc 72 stundām četru dienu malārijas gadījumā. Cilvēkam inficējoties, organismā nonāk heterogēna malārijas parazītu populācija, un šizogonija sākotnējā periodā notiek asinhroni, kā dēļ drudža veids var būt neregulārs. Attīstoties imūnreakcijām, spēja parazitēt eritrocītos saglabājas vienā galvenajā plazmodiju paaudzē, kas nosaka šai sugai raksturīgo drudža ritmu. Tikai tropiskās malārijas gadījumā var būt vairākas (2-3) galvenās plazmodiju paaudzes, tāpēc drudzis bieži ir neregulārs.
Anēmija, kas raksturīga malārijai, ir sarkano asins šūnu iznīcināšanas sekas, ko izraisa tajos esošie parazīti. Ir zināms, ka P. vivax un P. ovale galvenokārt iekļūst jaunās sarkanajās asins šūnās, bet P. malariae - nobriedušās. P. falciparum inficē dažādas brieduma pakāpes sarkano asins šūnu, kas veicina to nozīmīgākus bojājumus un hemolīzi, tāpēc tropiskās malārijas gadījumā hemolīzei ir vadošā loma anēmijas attīstībā. Papildu faktori sarkano asins šūnu hemolīzes attīstībā ir arī autoimūni mehānismi, kas bojā neinficētas sarkano asins šūnu šūnas. Liesas retikuloendoteliālo elementu hiperplāzija, kas attīstās malārijas gadījumā, kavē hematopoēzi, kas pastiprina anēmiju un trombocitopēniju.
Aknu un liesas palielināšanos sākotnēji izraisa sastrēgums orgānos, bet drīz vien tajās rodas limfoīdo un retikuloendoteliālo hiperplāziju. Eritrocītu hemolīzes, kā arī hepatocītu bojājumu rezultātā attīstās dzelte. Ogļhidrātu absorbcijas samazināšanās un glikoneoģenēzes inhibīcija aknās izraisa hipoglikēmiju. Anaerobās glikolīzes aktivācija noved pie laktāta uzkrāšanās asinīs, cerebrospinālajā šķidrumā un laktacidozes rašanās, kas ir viens no smagas tropiskās malārijas cēloņiem.
Tropiskās malārijas gadījumā mainās eritrocītu īpašības, kā rezultātā tiek traucēta mikrocirkulācija (citoadhēzija, sekvestrācija, rozetēšana). Citoadhēzija ir inficēto eritrocītu adhēzija pie endotēlija šūnām, sekvestrācijas cēlonis kapilāros un postkapilārajās venulās. Galvenā loma citoadhēzijā ir specifiskiem ligandu proteīniem (to ekspresiju uz eritrocītu virsmas inducē parazīts) un receptoriem, kas atrodas uz endotēlija šūnu ārējās virsmas. Asinsvadu nosprostojums izraisa skarto orgānu išēmiju. Uz eritrocītu membrānām parādās izaugumi (izciļņi), kas saskaras ar pseidopoda formas izaugumiem, kas veidojas uz endotēlija šūnām. Dažas P. falciparum varietātes izraisa veselu eritrocītu adhēziju pie inficētajiem, kā rezultātā veidojas "rozetes". Eritrocīti kļūst cieti, kas pasliktina asins reoloģiskās īpašības un saasina mikrocirkulācijas traucējumus. Svarīgs bojājošais faktors ir hipoksija, ko izraisa inficēto eritrocītu nepietiekama skābekļa transportēšanas funkcija. Smadzeņu audi ir vismazāk izturīgi pret hipoksiju, kas veicina smadzeņu malārijas attīstību. Rodas asins koagulācijas sistēmas traucējumi: smagas tropiskās malārijas gadījumā novēro DIC sindroma, trombocitopēnijas un hipofibrinogenēmijas pazīmes. Zināma loma tropiskās malārijas patoģenēzē tiek piešķirta vispārinātai nespecifiskai iekaisuma reakcijai. Asinsvadu bojājumus galvenokārt izraisa iekaisuma mediatoru darbība. Visaktīvākie ir lipīdu peroksidācijas produkti un granulocītu izdalītā proteāze. Smagas malārijas patoģenēzē ievērojama uzmanība tiek pievērsta citokīniem, jo īpaši TNF un IL (IL-2 un IL-6). Raksturīgākās izmaiņas smagas tropiskās malārijas gadījumā rodas smadzenēs, kur novēro tūsku, smadzeņu vielas pietūkumu, perivaskulārus un periganglionālus neirogliju izaugumus (Dērka granulomas). Kapilārus bloķē invadēti eritrocīti un parazīti; novēro plašu hemostāzi. Attīstās perivaskulāra tūska ar asiņošanu un fokālu nekrozi. Balstoties uz patoloģisko ainu, var secināt, ka malārijas komas gadījumos attīstās specifisks meningoencefalīts.
Malārijas infekcija var izjaukt saimnieka imūnreakciju, kas izraisa imunopatoloģisku reakciju kaskādi. Imūnglobulīnu un komplementa fiksācija uz glomerulu bazālajām membrānām izraisa akūtu nefropātiju. Nefrotiskais sindroms, kas attīstās pacientiem ar četru dienu malāriju, tiek klasificēts kā imūnkompleksu glomerulopātija.
Visu malārijas patogēnu dzīves cikls
Visu malārijas patogēnu dzīves ciklā ietilpst divi saimnieki: cilvēki (šizogonija - bezdzimumattīstības cikls) un Anopheles ģints odi (sporogonija - dzimumattīstības cikls).
Tradicionāli visu malārijas parazītu sugu šizogonijas ciklā izšķir trīs posmus: eksoeritrocītisko šizogoniju (EESh), eritrocītisko šizogoniju (ESH) un gametocitogoniju. Turklāt Pl. vivax un Pl. ovale dzīves ciklos izšķir atsevišķu posmu - hibernāciju - sakarā ar iespējamu morfoloģiski heterogēnas sporozoītu grupas (tahisporozoītu un bradisporozoītu vai tikai bradisporozoītu) ievešanu cilvēka organismā odi koduma laikā. Šādos gadījumos bradisporozoīti (hipnozoīti) ilgstoši saglabājas hepatocītos neaktīvā stāvoklī līdz EES sākumam.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Eksoeritrocītiskā šizogonija
Sporozoīti, kas cilvēka organismā nonāk ar odu siekalām, ļoti ātri (15–30 minūšu laikā) nonāk aknās ar asinsriti, kur tie aktīvi iekļūst hepatocītos, tos nebojājot. Pl. falciparum, Pl. malariae sporozoīti un Pl. vivax un Pl. ovale tahisporozoīti nekavējoties sāk EES, veidojoties lielam skaitam eksoeritrocītisku merozoītu (līdz pat 40 000 no viena sporozoīta falciparum malārijas gadījumā). Hepatocīti tiek iznīcināti, un merozoīti atkal nonāk asinsritē ar sekojošu ātru (15–30 minūšu laikā) iekļūšanu eritrocītos. EES ilgums falciparum malārijas gadījumā parasti ir 6 dienas, vivax malārijas gadījumā – 8 dienas, ovafe malārijas gadījumā – 9 dienas, malārijas malārijas gadījumā – 15 dienas.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Miega stadija
Vivax malārijas un ovālas malārijas gadījumā bradisporozoīti, kas ir iekļuvuši hepatocītos, pārvēršas neaktīvās formās - hipnozoītos, kas var palikt nedaloties vairākus mēnešus vai pat gadus līdz sekojošai reaktivācijai (dalīšanās un merozoītu veidošanās). Tādējādi hipnozoīti ir saistīti ar ilgu inkubāciju (līdz 3-10 mēnešiem vai ilgāk) un attālu eksoeritrocītu recidīvu attīstību, kas raksturīga tikai šīm malārijas formām.
Eritrocītu šizogonija
Pēc merozoītu ievadīšanas eritrocītos malārijas parazīti atkārtoti (cikliski) secīgi iziet cauri šādām stadijām: trofozoīts (barošanās, mononukleāra šūna), šizonts (daloša daudzkodolu šūna) un morula (veidojušies parazīti, kas atrodas eritrocīta iekšpusē). Pēc tam, pēc eritrocītu iznīcināšanas, merozoīti nonāk asins plazmā. Vislielākais meitu merozoītu skaits veidojas tropiskajā malārijā - līdz pat 40 vienā eritrocītā. ES stadija ilgst stingri noteiktu laiku: 48 stundas falciparum malārijai, vivax malārijai, ovālajai malārijai un 72 stundas malārijai.
Eritrocītu šizogonijas cikla iezīmes un galvenie falciparu malārijas smagu un sarežģītu formu attīstības patogenētiskie mehānismi:
- pieaugušo trofozoītu (no amēboīdā trofozoīta stadijas) saturošu invadētu eritrocītu, šizontu uzkrāšanās (sekvestrācija) iekšējo orgānu, galvenokārt smadzeņu, kā arī nieru, aknu, zarnu, kaulu smadzeņu, placentas u.c. traukos;
- tā saukto rozetīšu veidošanās, kas sastāv no iebrukušiem un neinficētiem eritrocītiem;
- mikrocirkulācijas traucējumu attīstība, audu hipoksija, vielmaiņas acidoze (ievērojama pienskābes uzkrāšanās);
- MFS aktivācija (galvenokārt Th-1 imūnreakcija) ar palielinātu audzēja nekrozes faktora-α, γ-interferona, interleikīna-1 un citu citokīnu sintēzi, kas bojā asinsvadu endotēliju un izraisa eritrocītu adhēziju pie asinsvadu endotēlija.
Pēdējos gados ir apsvērta slāpekļa oksīda (NO) pastiprinātas sintēzes īpašā loma smadzeņu asinsvadu endotēlija šūnās falciparum malārijas smadzeņu formas attīstībā.
Svarīgs patofizioloģisks mehānisms smagu falciparum malārijas formu attīstībā, salīdzinot ar citām malārijas formām, ir hipoglikēmija, kas saasina mikrocirkulācijas un vielmaiņas traucējumus (metabolisko acidozi) pacientiem, īpaši bērniem un grūtniecēm. Falciparum malārijas hipoglikēmijas attīstībā izšķir trīs galvenos faktorus: samazināta glikoģenēze aknās, glikozes izmantošana parazītos un insulīna sekrēcijas stimulācija. Vienlaikus hipoglikēmija var būt hiperinsulinēmijas sekas, kas attīstās pēc hinīna ievadīšanas, lai apturētu falciparum malārijas lēkmes.
Ilgstošas parazīta pastāvēšanas rezultātā (bez atbilstošas terapijas) malārijas-malārijas gadījumā imūnmehānisma rezultātā var attīstīties nefrotiskais sindroms (parazītu antigēnus saturošu imūnkompleksu nogulsnēšanās uz nieru glomerulu bazālās membrānas).
Jāatzīmē, ka visu malārijas formu galvenās klīniskās izpausmes (intoksikācija, palielinātas aknas un liesa, anēmija) ir saistītas ar eritrocītu šizogonijas stadiju (parazītu atkārtota aseksuāla vairošanās eritrocītos), un jo lielāks ir parazītu saturs pacienta 1 μl asiņu, kas noteikts ar biezas asins plēves mikroskopiju, jo smagāka parasti ir malārija. Tāpēc malārijas laboratoriskajā diagnostikā ir svarīgi ne tikai noteikt malārijas plazmodija veidu, bet arī noteikt parazitēmijas līmeni. Atbilstoši maksimālajam parazitēmijas līmenim malārijas formas tiek sadalītas dilstošā secībā: falciparum malārija (līdz 100 tūkstošiem μl vai vairāk), vivax malārija (līdz 20 tūkstošiem μl, retāk vairāk), ovāla malārija un malārijas malārija (līdz 10–15 tūkstošiem μl). Falciparum malārijas gadījumā, kas rodas ar augstu parazitēmijas līmeni (100 tūkstoši uz μl un vairāk), ievērojami palielinās smagu, letālu komplikāciju attīstības risks, kas nosaka intensīvas (parenterālas) pretmalārijas terapijas taktiku.
Febrilu paroksizmu rašanos malārijas gadījumā izraisa eritrocītu hemolīze, merozoītu izdalīšanās plazmā, dažu no tiem iznīcināšana (otra merozoītu daļa atkal tiek ievadīta eritrocītos), MFS aktivācija un interleikīna-1, -6, audzēja nekrozes faktora a un citu endogēnu pirogēnu (iekaisuma citokīnu) sintēzes palielināšanās, kas ietekmē hipotalāma termoregulācijas centru.
Vienas plazmodiju paaudzes klātbūtnē asinīs no slimības pirmajām dienām regulāri mainās paroksizmi. Bieži vien falciparum malārijas un vivax malārijas gadījumā (hiperendēmiskos reģionos ar intensīvu malārijas pārnešanu) neimūniem indivīdiem rodas sākotnējs (sākuma) drudzis, kas saistīts ar vairāku patogēnu paaudžu attīstību pacientu eritrocītos vienlaikus ar dažādiem attīstības cikla beigām, kas noved pie lēkmju slāņošanās, apireksijas perioda izlīdzināšanas un tipiskās paroksizmas kropļošanas.
Attīstoties slimībai, specifiskie un nespecifiskie aizsardzības faktori pastiprinās (līdz 1.–2. nedēļas beigām), daļa paaudžu iet bojā, un paliek viena (divas) vadošās parazītu paaudzes, attīstoties tipiskām paroksizmām katru otro dienu (vai katru dienu).
Aknu un liesas palielināšanās visās malārijas formās ir saistīta ar to ievērojamu asiņu piepildīšanu, tūsku un metastātiskās locītavas hiperplāziju.
Malārija, kā likums, vienmēr noved pie hemolītiskas hipohromiskas anēmijas, kuras patogenezē ir svarīgi vairāki faktori:
- inficēto eritrocītu intravaskulāra hemolīze;
- gan inficētu, gan neinficētu eritrocītu fagocitoze ar liesas retikuloendoteliālajām šūnām;
- nobriedušu parazītu saturošu eritrocītu sekvestrācija (uzkrāšanās) kaulu smadzenēs, hematopoēzes nomākšana;
- imūnmehānisms (neskartu eritrocītu iznīcināšana imūnkompleksu, kas satur komplementa C-3 frakciju, adsorbcijas rezultātā uz eritrocītu membrānas).
Gametocitogonijas stadija ir sava veida atzars no ES stadijas. Daļa merozoītu (ģenētiski noteikts process) pēc ievadīšanas eritrocītā, tā vietā, lai atkārtotu bezdzimumattīstības ciklu, pārvēršas seksuālās formās - gametocītos (vīriešu un sieviešu).
Gametocitogonālās stadijas iezīmes falciparum malārijā:
- gametocīti perifērajās asinīs parādās ne agrāk kā 10–12 slimības dienas;
- Gametocīti, kas uzkrājas slimības gaitā, var cirkulēt asinsritē ilgu laiku (līdz 4-6 nedēļām vai ilgāk).
Citās malārijas formās (vivax, ovale, malariae) gametocītus var noteikt perifērajās asinīs jau no pirmajām slimības dienām, un tie ātri (dažu stundu vai dienu laikā) iet bojā.
Simptomi malārija
Ņemot vērā malārijas parazītu sugu īpašības un atbilstošos malārijas simptomus, izšķir četras slimības formas: trīs dienu malāriju (vivax-malaria, malaria tertiana), četru dienu malāriju (malaria quartana), tropisko malāriju (falciparum-malaria, malaria tropica), trīs dienu ovālo malāriju (ovale-malaria).
Primārās malārijas gaita ietver slimības sākotnējo periodu, slimības maksimuma periodu un atveseļošanās periodu. Bez ārstēšanas vai ar nepietiekamu etiotropisku terapiju malārija nonāk recidīva periodā. Atkarībā no attīstības laika izšķir eksoeritrocītiskus un eritrocītiskus recidīvus - agrīnus un vēlīnus. Eritrocītu recidīvi tiek novēroti, inficējoties ar visu veidu plazmodijām. Agrīnie notiek 2 mēnešu laikā pēc primārajiem uzbrukumiem; recidīvi, kas attīstās vēlāk, tiek uzskatīti par vēlīniem. Bez ārstēšanas vai ar nepareizu trīs dienu un ovālas malārijas ārstēšanu iestājas "mīkstums", kas ilgst 6-11 mēnešus, kad parazīti izzūd no asinīm un uzlabojas klīniskā labsajūta. Pēc tam seko vēlīni recidīvi (ko izraisa hipnozoītu aktivācija aknās), kurus atkal aizstāj latentēts periods bez ārstēšanas, pēc kura slimība atkārtojas.
P. falciparum dzīvo cilvēka organismā (bez ārstēšanas) līdz 1,5 gadiem, P. vivax un P. ovale - līdz 3 gadiem, P. malariae - daudzus gadus, dažreiz visu mūžu.
Kas tevi traucē?
Veidlapas
Saskaņā ar PVO ieteikumiem malārija tiek iedalīta nesarežģītā, smagā un komplicētā formā. Ļaundabīgas malārijas formas un komplikācijas galvenokārt raksturīgas infekcijai ar P. falciparum. Slimībai, ko izraisa P. vivax, P. ovale un P. malariae, parasti ir labdabīga gaita.
Trīs dienu malārija
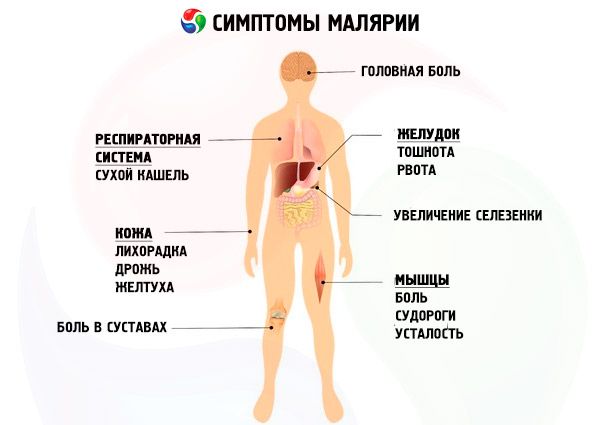
Trīs dienu malārijas inkubācijas periods ir no 10-21 dienas līdz 6-14 mēnešiem. Malārijas prodromālie simptomi pirms primārās malārijas lēkmes tiek novēroti reti, taču tie bieži vien ir pirms recidīviem un izpaužas kā vispārēja nespēka sajūta, vājums, nogurums, sāpes jostasvietā, ekstremitātēs, neliels ķermeņa temperatūras paaugstināšanās, apetītes zudums, galvassāpes. Prodromālā perioda ilgums ir vidēji 1-5 dienas.
Sākumā temperatūras līkne ir neregulāra (sākotnējais drudzis), kas saistīta ar vairāku P. vivax paaudžu asinhronu izdalīšanos asinīs. Pēc tam tipiskas malārijas lēkmes sākas ar intermitējošu trīs dienu drudzi, kas norāda uz galvenās parazītu paaudzes veidošanos asinīs. Malārijas drudža lēkmē klīniski skaidri izteiktas trīs fāzes, kas seko viena otrai tūlīt pēc kārtas: drebuļu, karstuma un sviedru stadija. Malārijas lēkme sākas ar drebuļiem, to intensitāte var mainīties - no vieglas drebuļas līdz satriecošām drebuļiem. Šajā laikā pacients dodas gulēt, neveiksmīgi mēģina sasildīties, bet drebuļi pastiprinās. Āda kļūst sausa, raupja vai "zossveidīga" uz tausti, aukstums, ekstremitātes un redzamās gļotādas ir cianotiskas. Tiek novēroti šādi malārijas simptomi: stipras galvassāpes, dažreiz vemšana, sāpes locītavās un jostasvietā. Drudža stadija ilgst no vairākām minūtēm līdz 1-2 stundām, un to nomaina drudža stadija. Pacients novelk drēbes un apakšveļu, bet tas nesniedz viņam atvieglojumu. Ķermeņa temperatūra sasniedz 40–41 °C, āda kļūst sausa un karsta, seja sārt. Pastiprinās galvassāpes, sāpes jostasvietā un locītavās, iespējams delīrijs un apjukums. Drudža stadija ilgst no vienas līdz vairākām stundām, un to nomaina svīšanas periods. Temperatūra kritiski pazeminās, svīšana bieži ir spēcīga, tāpēc pacientam atkārtoti jāmaina apakšveļa. Lēkmes novājināts, viņš drīz aizmieg. Lēkmes ilgums ir 6–10 stundas. Slimības lēkmju sākums rīta un pēcpusdienas stundās tiek uzskatīts par tipisku. Pēc lēkmes sākas apireksijas periods, kas ilgst apmēram 40 stundas. Pēc 2–3 temperatūras lēkmēm aknas un liesa ir izteikti palielinātas. Izmaiņas asinīs: anēmija, kas pakāpeniski attīstās, sākot ar slimības otro nedēļu, leikopēnija, neitropēnija ar joslšūnu nobīdi pa kreisi, relatīva limfocitoze, aneozinofīlija un paaugstināts ESR.
Dabiskā slimības gaitā bez etiotropiskas ārstēšanas pēc 12-14 lēkmēm (4-6 nedēļas) drudža intensitāte samazinās, lēkmes pakāpeniski izzūd, samazinās aknu un liesas izmērs. Tomēr pēc 2 nedēļām līdz 2 mēnešiem rodas agrīni recidīvi, kam raksturīga sinhrona temperatūras līkne, aknu un liesas palielināšanās un anēmija. Pēc tam, pieaugot imunitātei, parazīti izzūd no asinīm un sākas latentais periods. Ja šajā laikā netiek veikta ārstēšana ar histoshizotropiem medikamentiem, tad pēc 6-8 mēnešiem (un dažreiz pēc 1-3 gadiem) notiek parazītu "snaudošo" audu formu aktivācija un attīstās attāli recidīvi. Tiem raksturīga akūta sākšanās, vieglāka gaita, agrīna liesas palielināšanās, īss lēkmju skaits (līdz 7-8), mazāka parazitēmijas intensitāte un ilgums, gametocītu klātbūtne asinīs.
Ovālas malārija
Daudzās klīniskās un patogenētiskās pazīmēs ovāla malārija ir līdzīga trīs dienu vivax malārijai. Ovālas malārijas inkubācijas periods ir 11-16 dienas. Ovālas malārijas gadījumā patogēns mēdz būt primāri latents. Inkubācijas periods var ilgt no 2 mēnešiem līdz 2 gadiem vai ilgāk. Malārijas simptomi ir intermitējošs trīs dienu drudzis, retāk tas ir katru dienu. Febrili lēkmes bieži notiek vakara stundās, nevis dienas pirmajā pusē, kā tas ir raksturīgi citām malārijas formām. Ovālai malārijai raksturīga galvenokārt viegla gaita ar nelielu skaitu paroksizmu, kas rodas bez izteiktiem drebuļiem un ar zemāku temperatūru lēkmju kulminācijā. Ir raksturīgi, ka paroksizmas primārās lēkmes laikā ļoti bieži apstājas spontāni. Tas izskaidrojams ar stabilas imunitātes strauju veidošanos. Ja ārstēšana ar histoshizotropiskiem līdzekļiem netiek veikta, ir iespējami 1-3 recidīvi ar recidīvu intervālu no 17 dienām līdz 7 mēnešiem.
Kvartāns
Parasti tā norit labdabīgi. Inkubācijas periods ir no 3 līdz 6 nedēļām. Malārijas prodromālie simptomi tiek novēroti reti. Slimības sākums ir akūts. Sākot ar pirmo lēkmi, rodas intermitējošs drudzis ar lēkmju biežumu ik pēc 2 dienām. Paroksizms parasti sākas pusdienlaikā, tā vidējais ilgums ir aptuveni 13 stundas. Drebuļu periods ir ilgs un izteikts. Karstuma periods ilgst līdz 6 stundām, to pavada galvassāpes, mialģija, artralģija, dažreiz slikta dūša, vemšana. Dažreiz pacienti ir nemierīgi un delīrijs. Starplēkmju periodā pacientu stāvoklis ir apmierinošs. Anēmija, hepatosplenomegālija attīstās lēni - ne agrāk kā 2 nedēļas pēc slimības sākuma. Bez ārstēšanas tiek novērotas 8-14 lēkmes, bet eritrocītu šizogonijas process zemā līmenī ilgst daudzus gadus. Visbiežāk infekcija notiek parazītu nēsāšanas veidā bez eritrocītu šizogonijas aktivācijas, kas padara šādus indivīdus par potenciāli bīstamiem donoriem. Endēmiskos perēkļos četru dienu malārija izraisa nefrotisko sindromu ar nelabvēlīgu prognozi bērniem.
Tropiskā malārija
Vissmagākā malārijas infekcijas forma. Inkubācijas periods ir 8–16 dienas. Pēc tā dažiem neimūniem indivīdiem rodas malārijas prodromāli simptomi, kas ilgst no vairākām stundām līdz 1–2 dienām: nespēks, vājums, nogurums, ķermeņa sāpes, mialģija un artralģija, galvassāpes. Lielākajai daļai pacientu tropiskā malārija sākas akūti, bez prodromāla perioda, ar ķermeņa temperatūras paaugstināšanos līdz 38–39 °C. Ja eritrocītu šizogonijas cikli vairākās P. falciparum paaudzēs inficētā organismā nebeidzas vienlaicīgi, tas bieži klīniski izpaužas kā febrilu lēkmju cikliska periodiskuma neesamība. Lēkmes, kas notiek ar fāžu maiņu, sākas ar drebuļiem, kas ilgst no 30 minūtēm līdz 1 stundai. Šajā periodā āda, to pārbaudot, ir bāla, auksta uz tausti, bieži ar raupjumu kā "zosāda". Drebuļus pavada ķermeņa temperatūras paaugstināšanās līdz 38–39 °C. Pēc drebuļu izzušanas sākas paroksizma otrā fāze – drudzis. Pacientiem ir neliela siltuma sajūta, dažreiz viņi izjūt īstu karstumu. Āda kļūst karsta pieskaroties, seja ir hiperēmiska. Šīs fāzes ilgums ir aptuveni 12 stundas, to nomaina viegla svīšana. Ķermeņa temperatūra pazeminās līdz normālām un zem normas vērtībām un pēc 1-2 stundām atkal paaugstinās. Dažos gadījumos tropiskās malārijas sākumu pavada slikta dūša, vemšana, caureja. Dažreiz tiek reģistrēti malārijas lēkmes simptomi no augšējiem elpceļiem: klepus, iesnas, iekaisis kakls. Vēlākā stadijā uz lūpām un deguna spārniem novērojami herpetiski izsitumi. Akūtā stadijā pacienti atzīmē konjunktīvas hiperēmiju, smagos slimības gadījumos to var pavadīt petehiālas vai lielākas subkonjunktīvas asiņošanas.
Tropiskās malārijas kulminācijas laikā drebuļi ir mazāk izteikti nekā slimības pirmajās dienās, to ilgums ir 15–30 minūtes. Drudzis turpinās vairākas dienas, apireksijas periodi tiek reģistrēti reti. Vieglas slimības gaitas gadījumā ķermeņa temperatūra tās kulminācijā sasniedz 38,5 °C, drudža ilgums ir 3–4 dienas; ar mērenu smaguma pakāpi - attiecīgi 39,5 °C un 6–7 dienas. Smagu slimības gaitu raksturo ķermeņa temperatūras paaugstināšanās līdz 40 °C un augstāka, un tās ilgums ir astoņas vai vairāk dienas. Atsevišķu paroksizmu (un faktiski vairāku slāņošanās) ilgums tropiskajā malārijā sasniedz 30–40 stundas. Dominē neregulārais temperatūras līknes tips, retāk novēro remitējošu, reizēm intermitējošu un pastāvīgu tipu.
Aknu palielināšanās parasti tiek noteikta slimības 3. dienā, liesas palielināšanās - arī no 3. dienas, bet to parasti reģistrē tikai ar perkusiju; skaidra palpācija kļūst iespējama tikai 5.-6. dienā. Vēdera dobuma orgānu ultraskaņas izmeklēšanas laikā aknu un liesas palielināšanās tiek noteikta jau 2.-3. dienā pēc tropiskās malārijas klīnisko izpausmju parādīšanās. Pigmentu metabolisma traucējumi tiek novēroti tikai pacientiem ar smagu un retāk vidēji smagu tropisko malāriju. Vairāk nekā trīskāršs seruma aminotransferāžu aktivitātes pieaugums tiek uzskatīts par nelabvēlīgas prognozes indikatoru. Metabolisma traucējumi tropiskajā malārijā ietver izmaiņas hemostāzes sistēmā un hipoglikēmiju. Sirds un asinsvadu sistēmas traucējumi ir funkcionāla rakstura un izpaužas kā tahikardija, apslāpētas sirds skaņas un hipotensija. Reizēm sirds virsotnē dzirdams pārejošs sistoliskais troksnis. Smagās slimības formās EKG novēro izmaiņas kambara kompleksa terminālās daļas deformācijas veidā: T viļņa saplacināšanās un inversa konfigurācija, ST segmenta pazemināšanās. Tajā pašā laikā standarta elektrodos samazinās R viļņu spriegums. Pacientiem ar smadzeņu formu P viļņa izmaiņas ir P-pulmonāla tipa.
Tropiskās malārijas gadījumā bieži tiek novēroti CNS traucējumi, kas saistīti ar augstu drudzi un intoksikāciju: galvassāpes, vemšana, meningisms, krampji, miegainība, dažreiz delīrijam līdzīgs sindroms, bet pacienta apziņa tiek saglabāta.
Vidējas un smagas malārijas infekcijas raksturīgās pazīmes ir hemolītiskā anēmija un leikopēnija, eozinofilija un neitropēnija, leikocītu formulā ir atzīmēta relatīva limfocitoze. Smagās slimības formās ir iespējama neitrofilā leikocitoze; ESR ir pastāvīgi un ievērojami paaugstināts. Trombocitopēnija ir raksturīga visu veidu malārijas pazīme. Tāpat kā citu infekcijas slimību gadījumā, pacientiem rodas pārejoša proteinūrija.
Recidivējoša tropiskā malārija rodas vai nu nepietiekamas etiotropiskas ārstēšanas, vai arī P. falciparum rezistences pret izmantotajiem ķīmijterapijas līdzekļiem dēļ. Tropiskās malārijas dabiskā gaita ar labvēlīgu iznākumu ilgst ne vairāk kā 2 nedēļas. Ja etiotropiska terapija nav nepieciešama, recidīvi rodas pēc 7–10 dienām.
Grūtniecība ir vispārpieņemts tropiskās malārijas riska faktors. Tas ir saistīts ar lielāku grūtniecības sastopamību, tieksmi uz smagām klīniskām formām, risku bērna veselībai un dzīvībai, kā arī ierobežotu terapeitisko arsenālu. Tropiskā malārija bērniem līdz piecu gadu vecumam jāuzskata par potenciāli letālu slimību. Jaunāku vecuma grupu bērniem (līdz 3-4 gadiem), īpaši zīdaiņiem, malārijai ir unikāla klīniskā aina: tai trūkst visspilgtākā klīniskā simptoma - malārijas paroksizma. Tajā pašā laikā tiek novēroti tādi malārijas simptomi kā krampji, vemšana, caureja, sāpes vēderā, un bērna stāvoklis strauji pasliktinās. Krampju un citu smadzeņu simptomu parādīšanās ne vienmēr nozīmē smadzeņu malārijas attīstību - tas bieži vien ir viens no neirotoksikozes simptomiem. Parazitēmija maziem bērniem parasti ir augsta: P. falciparum var skart līdz pat 20% sarkano asins šūnu. Slimība var ātri kļūt ļaundabīga un beigties ar bērna nāvi.
Komplikācijas un sekas
Reģistrēts visās tropiskās malārijas stadijās. Prognoziski nelabvēlīgi malārijas simptomi, kas norāda uz ļaundabīgas malārijas formas attīstības iespējamību. - ikdienas drudzis, apireksijas neesamība starp lēkmēm, stipras galvassāpes, ģeneralizētas krampji, kas atkārtojas vairāk nekā divas reizes 24 stundu laikā, decerebrāla rigiditāte, hemodinamisks šoks (sistoliskais asinsspiediens zem 70 mm Hg pieaugušajam un mazāk nekā 50 mm Hg bērnam). Par to liecina arī augsta parazitēmija (vairāk nekā 100 tūkstoši P. falciparum 1 μl asiņu), dažādu parazīta vecuma stadiju noteikšana perifērajās asinīs, gametocītu klātbūtne, pieaugoša leikocitoze (vairāk nekā 12,0x109 / l). Prognoziski nelabvēlīga ir arī hipoglikēmija mazāka par 2,2 mmol/l, dekompensēta metaboliskā acidoze, vairāk nekā trīskārša seruma aminotransferāžu aktivitātes palielināšanās, kā arī glikozes līmeņa pazemināšanās cerebrospinālajā šķidrumā un laktāta līmenis vairāk nekā 6 μmol/l.
Smagi CNS bojājumi tropiskās malārijas gadījumā tiek apvienoti ar nosaukumu "smadzeņu malārija", kuras galvenais simptoms ir komas stāvokļa attīstība. Malārijas koma var būt primāras, atkārtotas un atkārtotas malārijas komplikācija, bet biežāk tā novērojama primāras malārijas gadījumā, galvenokārt bērniem, grūtniecēm un jauniem un pusmūža cilvēkiem.
Smaga falciparum malārijas komplikācija visbiežāk ir smadzeņu forma. Mūsdienu apstākļos smadzeņu forma attīstās 10% no visiem falciparum malārijas gadījumiem pasaulē, un 60–80% no visiem slimības letālajiem iznākumiem ir saistīti ar šo komplikāciju. Smadzeņu forma var attīstīties jau no pirmajām dienām, bet biežāk tiek reģistrēta slimības 2. nedēļā specifiskas vai nepietiekamas terapijas trūkuma vai nepietiekamas terapijas dēļ. Letāls iznākums var iestāties 1–2 dienu laikā. Smadzeņu malārijas klīniskajā ainā izšķir trīs periodus: apdullināšanu, stuporu un patiesu komu.
Apdullināšanas stadijai raksturīga pacienta garīga un fiziska letarģija, strauja izsīkšana. Viņš orientējas laikā un telpā, bet negribīgi kontaktējas, atbild uz jautājumiem vienzilbīgos vārdos, ātri nogurst. Cīpslu refleksi ir saglabājušies.
Miega stadiju izsaka pacienta dziļa prostrācija ar retiem apziņas uzplaiksnījumiem. Iespējama ataksija, amnēzija, krampji, dažreiz epileptiforma rakstura. Radzenes refleksi ir saglabājušies, zīlītes ir normālas. Cīpslu refleksi ir pastiprināti, rodas patoloģiski refleksi.
Komā pacients ir bezsamaņā un nereaģē uz ārējiem stimuliem. Novēro konverģences traucējumus, diverģentu šķielēšanu, acs ābolu peldošas kustības ar atvērtiem plakstiņiem (it kā pacients skatītos uz griestiem), horizontālu un vertikālu nistagmu, sestā galvaskausa nervu pāra paralīzi; nav cīpslu un vēdera refleksu, veģetatīvās funkcijas ir strauji traucētas. Izteikti malārijas meningeāli simptomi un Babinska, Rosolimo u.c. patoloģiskie refleksi. Ir novērota urīna un fekāliju nesaturēšana. Lumbālas punkcija atklāj intrakraniālā spiediena paaugstināšanos bez izteiktiem cerebrospinālā šķidruma olbaltumvielu un šūnu sastāva traucējumiem. Biezā pilienā un asins uztriepē pacientiem ar komu malāriju tiek noteikta augsta parazitēmijas pakāpe dažādās P. falciparum vecuma stadijās. Tajā pašā laikā ir zināmi letāli smadzeņu malārijas gadījumi ar ļoti zemu parazitēmijas līmeni. Bērnu smadzeņu malāriju bieži pavada anēmija. Anēmija pasliktina bērna neiroloģisko un somatisko stāvokli. Efektīvas ārstēšanas gadījumā apziņa parasti atgriežas pēkšņi.
Cerebrālās malārijas gadījumā psihozes var attīstīties smadzeņu parenhīmas distrofisku izmaiņu rezultātā. Akūtā periodā psihozes rodas delīrija, amenijas, epilepsijas lēkmju, mānijas stāvokļu veidā. Pēcmalārijas psihozēm raksturīga depresija, garīgs vājums, histērija, šizofrēnijai līdzīgi sindromi un bērniem īslaicīga garīgās attīstības aizkavēšanās. Dažreiz tiek novērotas attālas cerebrālās malārijas sekas: hemiplēģija, ataksija, galvaskausa nervu fokālie simptomi, ekstrapiramidāli traucējumi, mono- un polineirīts.
Bieža visu malārijas infekcijas formu komplikācija ir hipohroma anēmija. Smaga anēmija tiek diagnosticēta, ja hematokrīts samazinās zem 20% un hemoglobīna līmenis ir mazāks par 50 g/l. Anēmijas pakāpe ir atkarīga no parazīta veida, kā arī no infekcijas intensitātes un ilguma. Tropu valstu pamatiedzīvotājiem malārijas smagumu bieži pastiprina dzelzs un folskābes deficīts uzturā. Pēc pirmajiem malārijas lēkmēm var attīstīties anēmija, kas tropiskās malārijas gadījumā ir izteiktāka nekā citās formās.
Infekciozais toksiskais šoks (ITS) ar DIC sindroma attīstību ir malārijas falsifikācijai raksturīga komplikācija, kas rodas ar augstu parazitēmiju. Raksturīga ir akūtas virsnieru mazspējas attīstība. Infekciozā toksiskā šoka gaitu karstā klimatā pavada hipovolēmija.
Akūtas nieru mazspējas attīstība parasti novērojama ļaundabīgas, sarežģītas falciparum malārijas gaitas gadījumā. Raksturīga ir oligūrijas un anūrijas attīstība ar kreatinīna un urīnvielas līmeņa paaugstināšanos asinīs; urīna analīze atklāj izteiktu proteinūriju, cilindrūriju, piūriju un mikrohematūriju.
Nefrotiskais sindroms ir raksturīga malārijas komplikācija, kam raksturīga lēna, vienmērīgi progresējoša gaita, ko pavada tūska, arteriāla hipertensija, proteinūrija un nieru mazspējas attīstība.
Hemoglobinūrijas drudzis ir masīvas intravaskulāras hemolīzes sekas gan ar intensīvu invāziju, gan dažu pretmalārijas līdzekļu (hinīna, primahīna, sulfonamīdu) lietošanas rezultātā cilvēkiem ar glikozes-6-fosfāta dehidrogenāzes enzīma deficītu. Smagā formā attīstās intensīva dzelte, smags hemorāģiskais sindroms, anēmija un anūrija, ko pavada drebuļi, drudzis (40 °C), sāpes jostasvietā, atkārtota žults vemšana, mialģija, artralģija. Urīns iegūst tumši brūnu krāsu oksihemoglobīna klātbūtnes dēļ. Eritrocītu skaits smagos gadījumos samazinās līdz 1x1012 / l, un hemoglobīna līmenis pazeminās līdz 20-30 g/l. Malārijas hemoglobinūrijas gadījumā asinīs ir ļoti maz parazītu vai tie netiek konstatēti vispār. Ātri pārtraucot pretmalārijas līdzekļu lietošanu, kas izraisīja sarkano asinsķermenīšu hemolīzi, pacienta stāvoklis uzlabojas bez nopietnām sekām. Smagos gadījumos akūtas nieru mazspējas attīstības dēļ prognoze var būt nelabvēlīga. Pēdējos gados ir apsvērta akūtas hemolīzes attīstības autoimūnā daba, kas saistīta ar ilgstošu un biežu pretmalārijas līdzekļu - hinīna un primahina - lietošanu. Tiek atzīmēts paaugstināts drudzis (ar nelielu parazitēmiju), urīns kļūst melns, asins analīzē tiek noteikta anēmija, leikocitoze, paātrināta ESR, nieru mazspēja strauji progresē, kas bez atbilstošas terapijas noved pie letāla iznākuma.
Malārijas algidam raksturīgas infekciozi toksiskam šokam raksturīgas klīniskās izpausmes: hemodinamikas un mikrocirkulācijas traucējumi, hemostāzes sistēmas traucējumi, vairāku orgānu mazspēja un hipotermija. Atšķirībā no smadzeņu malārijas, apziņa tiek saglabāta, lai gan vēlāk var attīstīties koma. Algids var attīstīties uz plaušu tūskas, metaboliskās acidozes un smagas dehidratācijas fona. Tiek atzīmēts augsts parazitēmijas līmenis. Prognoze lielā mērā ir atkarīga no savlaicīgas un pareizas ārstēšanas.
Akūta plaušu tūska pacientiem ar tropisko malāriju bieži noved pie nāves. Šīs smagās komplikācijas mehānisms nav pilnībā izpētīts. Plaušu tūsku var izraisīt pārmērīga rehidratācija, bet tā var attīstīties arī normāla spiediena fonā plaušu asinsritē. Pašlaik lielākā daļa pētnieku uzskata, ka akūta elpošanas mazspēja tropiskās malārijas gadījumā ir pieaugušo respiratorā distresa sindroma izpausme.
Reta, bet nopietna jebkuras klīniskās malārijas formas komplikācija ar vai bez hiperreaktīvas splenomegālijas ir liesas plīsums. Plīsumu var izraisīt liesas kājiņas sagriešanās ar akūtu asins stazi un subkapsulāras hematomas attīstību.
Tropiskās malārijas gadījumā ir iespējami acs radzenes bojājumi, irīts, iridociklīts, stiklveida ķermeņa necaurredzamība, redzes nerva iekaisums, horioretinīts un tīklenes asiņošana; ir ziņots par acu muskuļu paralīzi, ko izraisa III, IV un VI galvaskausa nervu pāru bojājumi, un akomodācijas paralīzi.
Malārijas recidīvi
Parazitēmijas līmenis recidīva laikā parasti ir zemāks nekā malārijas primāro simptomu laikā. Sakarā ar paaugstinātu pirogēno slieksni infekcijas gaitā, klīniskās izpausmes recidīva laikā parasti rodas ar augstāku parazitēmiju. Recidīvi parasti norit labdabīgi, ar mēreni izteiktu toksisku sindromu un regulāru malārijas paroksizmu miju no recidīva sākuma; paroksizmu skaits ir ievērojami mazāks nekā slimības primāro izpausmju laikā. Atkarībā no sākuma laika izšķir agrīnus (klīnisko izpausmju attīstība pirmo 2 mēnešu laikā pēc malārijas primārajām izpausmēm) un vēlīnus (pēc 2 mēnešiem) recidīvus. Atkarībā no izcelsmes recidīvus iedala eritrocītiskos (visas malārijas formas) un eksoeritrocītiskos (tikai malārijas vivaksa un ovālas formas gadījumā).
Diagnostika malārija
Malārijas diagnoze tiek balstīta uz epidemioloģiskajiem datiem (uzturēšanās malārijas perēklī, ķīmijprofilakses neesamība vai nepietiekamība), slimības klīnisko ainu (raksturīgas lēkmes) un tiek apstiprināta ar laboratorijas testiem.
Malārijas diagnosticēšanai jāņem vērā:
- akūta slimības sākšanās, izteikti intoksikācijas simptomi, ciklisks kurss ar mainīgiem drudža lēkmēm un apireksijas periodiem, aknu un liesas palielināšanās, progresējošas hemolītiskās anēmijas attīstība;
- epidemioloģiskās vēstures dati (uzturēšanās apgabalā ar augstu malārijas, asins pārliešanas, narkotiku atkarības risku);
Malārijas ilgums, ņemot vērā recidīvu attīstību ar vienu infekciju un bez atbilstošas etiotropiskas terapijas
Malārijas forma |
Infekcijas ilgums |
|
Normāls |
Maksimālais |
|
Malārija falciparum |
Līdz 1 gadam |
Līdz 3 gadiem |
Malārija-malārija |
Līdz 2-3 gadiem |
Iespējams uz mūžu |
Malārija - vivax un ovale |
Līdz 1,5–2 gadiem |
Līdz 4-5 gadiem |
- laboratorijas testu rezultāti:
- hemogramas rezultāti: samazināts hemoglobīna līmenis, leikopēnija, limfomonocitoze, palielināta ESR;
- Bieza asins piliena mikroskopijas rezultāti (vismaz 100 redzes lauku apskate zemas parazitēmijas gadījumā): plazmodiju noteikšana un parazitēmijas līmeņa noteikšana 1 µl asiņu (100 redzes lauki - 0,2 µl asiņu).
Tas ir nepieciešams:
- Lai izvēlētos specifiskās pretmalārijas terapijas intensitātes pakāpi (ar augstu parazitēmijas līmeni pacientiem ar tropisko malāriju, vēlams lietot zāles parenterāli).
- Lai uzraudzītu specifiskas terapijas efektivitāti.
Parazitēmijas līmeni var novērtēt arī, saskaitot skarto eritrocītu procentuālo daudzumu uz 100 leikocītiem biezā asins pilienā (šajā gadījumā, lai novērtētu parazītu skaitu 1 μl, ir jāzina kopējais leikocītu un eritrocītu skaits 1 μl pacientam);
- asins uztriepes mikroskopijas dati, lai noteiktu plazmodija veidu. Biezais piliens un asins uztriepe tiek iekrāsoti, izmantojot Romanovska-Gīmzas metodi.
Iekšējo orgānu traukos uzkrājoties invadētiem eritrocītiem, kas satur pieaugušos trofozoītus un šizontus, pārbaudot biezu pilienu preparātu vieglas falciparu malārijas gadījumā, eritrocītos tiek noteikti tikai jauni (juvenili) trofozoīti gredzena stadijā. Invadētu eritrocītu, kas satur pieaugušos parazītu attīstības stadijas (pieaugušos vai amēboīdus trofozoītus, šizontus), parādīšanās perifērajās asinīs ir nelabvēlīga laboratoriska pazīme, kas norāda uz smagu (sarežģītu) falciparu malārijas gaitu.
Parazitēmijas pakāpes malārijas gadījumā
Parazitēmijas pakāpes |
Parastais apzīmējums |
Parazītu skaits redzes laukos |
Parazītu skaits 1 µl asiņu |
IV. |
+ |
1–20 100 laukos |
5–50 |
III. |
+ + |
10–100 100 laukos |
50–500 |
II. |
+ + + |
1–10 vienā laukā |
500–5000 |
Es |
+ + + + |
Vairāk nekā 10 vienā laukā |
Vairāk nekā 5000 |
Personām, kurām ir bijis pirmais kontakts (neimūnām) ar šo infekciju, maziem bērniem, pirmie uzbrukumi var notikt ar ļoti nelielu parazitēmiju, ko dažreiz nevar noteikt ar mikroskopiju; tas prasa atkārtotu asins analīzi (biezu pilienu) pēc 6–12 stundām, bet ne vēlāk kā 24 stundu laikā.
Malārijas laboratoriskā diagnostika ietver asins paraugu mikroskopisku pārbaudi (bieza piliena un plānas uztriepes metodes), kas iekrāsoti saskaņā ar Romanovska-Gīmzas metodi.
Malārijas pārbaudei tiek pakļauti šādi pacienti: pacienti ar drudzi un nenoteiktu diagnozi 3 dienas epidēmijas sezonā un 5 dienas pārējā gada laikā; pacienti ar pastāvīgu periodisku ķermeņa temperatūras paaugstināšanos, neskatoties uz ārstēšanu saskaņā ar noteikto diagnozi; asins recipienti ar ķermeņa temperatūras paaugstināšanos pēdējo 3 mēnešu laikā pēc transfūzijas; personas, kas dzīvo aktīvā perēklī, ar jebkādu ķermeņa temperatūras paaugstināšanos. Jāņem vērā, ka pirmo malārijas lēkmju laikā perifērajās asinīs parazītu skaits ir neliels, tāpēc nepieciešama vispusīgākā izmeklēšana. Malārija ar zemu parazitēmijas līmeni rodas arī personām, kuras pirms slimības lietoja pretmalārijas līdzekļus profilaktiskos nolūkos (nomācoša terapija) vai zāles (tetraciklīnu, sulfonamīdus), kurām ir nomācoša iedarbība uz malārijas plazmodijām. Asins paraugu ņemšana izmeklēšanai ieteicams veikt gan drudža, gan apireksijas laikā. Lai atklātu parazītus, tiek pārbaudīts biezs piliens, jo asins tilpums tajā ir 30–40 reizes lielāks nekā plānā uztriepē. Augstas parazitēmijas gadījumā malārijas patogēns tiek atklāts pat pārbaudot plānu uztriepi. Eritrocītos esošo aseksuālo formu dažādu vecuma stadiju morfoloģiskās pazīmes un tinctoriālās īpašības (krāsojamība) ir skaidri atšķiramas plānā uztriepē. Ir jānosaka parazīta veids: tas ir īpaši svarīgi P. falciparum gadījumā. Nekomplicētas tropiskās malārijas gadījumā P. falciparum perifērajās asinīs tiek novērots tikai jaunu gredzenveida trofozoītu stadijā. Primārās infekcijas gadījumā perifērajās asinīs tiek atklātas nobriedušākas parazīta stadijas, ja slimībai ir smaga ļaundabīga gaita. Parazitēmija palielinās straujāk nekā inficējoties ar cita veida patogēniem. P. falciparum gametocīti nobriest lēni, bet dzīvo ilgu laiku (līdz 6 nedēļām), savukārt citu sugu gametocīti mirst vairākas stundas pēc to nobriešanas. Tropiskās malārijas gadījumā atklātie gametocīti palīdz noteikt slimības periodu: agrīnajā periodā (ar nekomplicētu gaitu) tiek atklāti tikai gredzenveida trofozoīti, pīķa periodā - gredzeni un gametocīti (primārās infekcijas gadījumā bez ārstēšanas tas norāda, ka malārija ilgst vismaz 10-12 dienas); atveseļošanās periodā tiek konstatēti tikai gametocīti. Ārstēšanas laikā dinamikā tiek noteikts parazitēmijas līmenis perifērajās asinīs. Dienu pēc etiotropiskās ārstēšanas sākuma tam jāsamazinās par 25% vai vairāk, un 3. dienā tas nedrīkst pārsniegt 25% no sākotnējā līmeņa. Parazītu klātbūtne asins sagatavošanā 4. dienā pēc ārstēšanas sākuma, ievērojot visus veiksmīgas ārstēšanas nosacījumus, liecina par patogēna rezistenci pret lietotajām zālēm.
Pēdējos gados endēmiskos perēkļos ir izmantoti eksprestesti (imūnhromatogrāfiskās metodes), kuru pamatā ir specifiskā P. falciparum proteīna HRP-2a un enzīma pLDH noteikšana, lai ātri iegūtu provizorisku atbildi. Viena no labi zināmajiem eksprestestiem KAT-PF (KAT MEDICAL, Dienvidāfrika) testi ir uzrādījuši augstu efektivitāti un specifiskumu attiecībā uz P. falciparum. Eksprestesta, mikroskopijas un PCR rezultātu salīdzinājums parādīja, ka tā diagnostiskā efektivitāte sasniedz 95–98%. Ekspresttestu izmantošana ļauj uzzināt rezultātu tikai 10 minūtēs. Laboratorijas personāls var apgūt reakciju 1–2 stundu laikā. Ātrās metodes ļauj cilvēkiem, kas dzīvo vai ceļo endēmiskajos reģionos, veikt pašdiagnostiku; tās var veikt ārpus telpām. Krievijā malārijas ekspresdiagnostika pašlaik aprobežojas ar atsevišķiem klīniskiem pētījumiem.
Mūsdienu apstākļos, īpaši masveida pētījumos, īpaša nozīme ir PCR metodei, kuras pamatā ir malārijas parazīta DNS noteikšana. Metodi var izmantot, lai noteiktu nēsātāju pie zemas parazitēmijas un jauktas infekcijas ar dažādiem plazmodiju veidiem, kā arī lai diferencētu pret zālēm rezistentas falciparum malārijas recidīvu no atkārtotas inficēšanās ar P. falciparum. Pašlaik to galvenokārt izmanto epidemioloģiskajos pētījumos.
Kādi testi ir vajadzīgi?
Diferenciālā diagnoze
Diferenciāldiagnostikas meklēšana malārijai tiek veikta atkarībā no slimības klīnisko izpausmju smaguma un tās ilguma. Pirmkārt, malārija tiek diferencēta no slimībām, kas rodas ar ilgstošu drudzi, aknu, liesas palielināšanos un iespējamu anēmijas attīstību: vēdertīfs un paratifoīds drudzis, bruceloze, leptospiroze, sepse, limfogranulomatoze. Pirmajās 5 dienās no slimības sākuma bieži sastopama kļūdaina malārijas diagnoze neendēmiskos reģionos ir gripa (vai citas akūtas elpceļu vīrusu infekcijas).
Dienvidamerikas, Āfrikas, Dienvidaustrumāzijas un Indijas tropiskajās valstīs tiek veikta malārijas diferenciāldiagnoze ar hemorāģiskiem vīrusu drudža veidiem (dzeltenais drudzis, denges drudzis utt.).
Malārijas-falciparuma smadzeņu formā tiek veikta malārijas diferenciāldiagnostika ar encefalopātiju (komu), kas attīstās ar dekompensētu cukura diabētu, aknu un nieru mazspēju, kā arī smadzeņu tūsku un pietūkumu ar meningītu vai meningoencefalītu, kam ir bakteriāla vai vīrusu etioloģija.
Kurš sazināties?
Profilakse
PVO visā pasaulē cīnās pret malāriju 1998. gadā pieņemtās programmas "Malārijas apkarošana" ietvaros. Pašlaik PVO ir izvirzījusi jaunu mērķi Eiropas reģionam – līdz 2010. gadam izskaust trīs dienu malāriju (P. vivax) un līdz 2015. gadam – tropisko malāriju. Vissvarīgākā saikne pasākumu kompleksā ir infekcijas avotu savlaicīga atklāšana un ārstēšana.
Preventīvie pasākumi uzliesmojuma laikā ir vērsti uz savlaicīgu malārijas, kā arī parazītu nesēju (infekcijas avotu) atklāšanu un ārstēšanu, kā arī malārijas nesēju apkarošanu. Pašlaik nav efektīvu vakcīnu aktīvai imunizācijai pret malāriju.
Individuāla malārijas profilakse uzturēšanās laikā endēmiskā perēklī ir vērsta uz infekcijas novēršanu un malārijas lēkmes novēršanu. Infekcijas profilakse ietver pasākumu veikšanu aizsardzībai pret odu kodumiem (repelentu lietošana, tīkliņi uz logiem un durvīm, gultas aizkari, apģērbs, kas nosedz rokas un kājas, uzturoties ārā vakarā un naktī). Saskaņā ar PVO ieteikumiem malārijas lēkmes profilakse ietver pretmalārijas zāļu lietošanu, tā ir ieteicama tikai neimūnām personām, kas ceļo uz perēkļiem ar augstu malārijas infekcijas risku un pieejamas medicīniskās aprūpes trūkumu (medicīnas iestāžu attālums, neiespējamība veikt ātras asins analīzes malārijas noteikšanai).
Lietošanas nepieciešamība, ilgums un zāļu lietošanas biežums tiek noteikts tikai pēc konsultēšanās ar infekcijas slimību speciālistu. Ir svarīgi noteikt kontrindikācijas ķīmijterapijas zāļu lietošanai, smagu vienlaicīgu slimību klātbūtni. Grūtniecēm bez imūnsistēmas, maziem bērniem nevajadzētu apmeklēt malārijas endēmiskos reģionus.
Ņemot vērā Pl. falciparum augsto rezistenci pret hlorokvīnu, PVO ieteiktais falciparum malārijas profilakses standarts pašlaik ir meflokvīns (250 mg vienu reizi nedēļā, 2 nedēļas pirms došanās uz endēmisku reģionu un 4 nedēļas pēc atgriešanās). Citu zāļu (doksiciklīna, hlorokvīna kombinācijā ar proguanilu, atovakvīna kombinācijā ar proguanilu, primakvīna un citu) lietošanu nosaka infekcijas slimību speciālists, ņemot vērā epidemioloģisko situāciju uzturēšanās reģionā un citus iepriekš minētos faktorus.
Prognoze
Vairumā gadījumu mirstību izraisa tropiskā malārija jeb, precīzāk, tās cerebrālā forma, kas rodas 10% smagas falciparum malārijas gadījumu. Letāli iznākumi no citiem malārijas veidiem ir ļoti reti. Taču tropiskā malārija, savlaicīgi diagnosticējot un pareizi ārstējot malāriju, beidzas ar pilnīgu atveseļošanos.
Pacientiem, kuriem ir bijusi tropiskā malārija, ieteicams 1–1,5 mēnešus veikt ambulatoro novērošanu un ik pēc 1–2 nedēļām veikt parazitoloģiskās asins analīzes. Pacientiem, kuriem ir bijusi P. vivax, P. ovale un P. malariae izraisīta malārija, ambulatorā novērošana jāveic divus gadus. Jebkura ķermeņa temperatūras paaugstināšanās gadījumā nepieciešama laboratoriska asins analīze, lai savlaicīgi identificētu malārijas plazmodijas.

