
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Lāpstiņas rentgens
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 06.07.2025
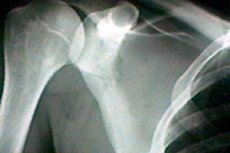
Lāpstiņa ir viens no cilvēka muskuļu un skeleta sistēmas kauliem. Tai ir trīsstūra forma un tā savieno pleca kaulu un atslēgas kaulu. Kad šī anatomiskā struktūra ir bojāta, parādās asas sāpes un ir ierobežota kustīgums. Tā kā ne vienmēr ir iespējams nekavējoties noteikt patoloģijas cēloni, ārsti izmanto lāpstiņas rentgenu. Šī ir neinvazīva, nesāpīga un pieejama diagnostikas metode, kas ir arī diezgan informatīva. [ 1 ]
Norādes uz procedūru
Lāpstiņas rentgenogrāfija ir obligāta izmeklēšanas metode, ja ir aizdomas par šī kaula lūzumu, kā arī kaulu saplūšanas dinamikas novērtēšanai pēc integritātes pārkāpuma. Starp citām iespējamām indikācijām:
- pieņēmums par audzēja procesa klātbūtni, labdabīgu vai ļaundabīgu;
- infekcijas un iekaisuma perēkļi lāpstiņas rajonā.
Var būt nepieciešama lāpstiņas rentgenogrāfija:
- ja pacients norāda uz sāpēm lāpstiņas rajonā;
- ja ir plecu locītavas dislokācija;
- ja ir aizdomas par cistisku veidojumu vai bursītu;
- ja plecu locītavas kustīgums ir ierobežots.
Saņemot lāpstiņas rentgenu, ārstam ir iespēja:
- apgūt lāpstiņas atrašanās vietas iezīmes attiecībā pret blakus esošajām locītavām un pleca kauliem;
- identificēt izmaiņas starpsavienojumu spraugu izmēros, uzraudzīt cīpslas un skrimšļa aparāta stāvokli;
- pārbaudīt kaulu struktūras, diagnosticēt daļējus un pilnīgus lūzumus, lāpstiņas dislokācijas;
- Atklāt audu nekrozes zonas.
Sagatavošana
Lāpstiņas rentgenam nav nepieciešama īpaša sagatavošanās. Ieteicams atturēties no smēķēšanas un alkohola lietošanas.
Nav nepieciešams mainīt diētu vai ievērot kādu īpašu diētu, taču labāk ir atturēties no ēšanas un dzeršanas vairākas stundas pirms izmeklējuma. Lāpstiņas rentgenuzņēmumu vislabāk veikt tukšā dūšā.
Dodoties uz procedūru, nepieciešams valkāt apģērbu bez sarežģītiem stiprinājumiem, brīvu, ko var viegli un ātri novilkt (pacientam būs jāizģērbjas līdz viduklim). Jebkādas metāla rotaslietas un aksesuāri, kas var nokļūt uz attēla un traucēt vizualizāciju, jāatstāj mājās. [ 2 ]
Pacienta pozicionēšana lāpstiņas rentgenam
Lai iegūtu anteroposteriorās projekcijas attēlu, pacients stāv vertikāli, mugurai un lāpstiņai atbalstoties pret vertikālu stabu. Pretējā puse netiek piespiesta stabam, bet gan pārvietota prom no tā par 15 grādiem. Izmeklējamā lāpstiņa atrodas paralēli stienim. Pacients paceļ zodu, pagriež galvu uz pretējo pusi nekā izmeklēšanas vieta. Roka diagnostiskajā pusē tiek pacelta un nostiprināta galvas aizmugurē vai pielikta pie gūžas un saliekta. Rentgena starojums tiek vērsts perpendikulāri uzņēmumam, no priekšpuses uz aizmuguri. Centrālais starojums tiek vērsts uz lāpstiņas un uzņēmuma centru. Pēc izelpas jāaiztur elpa. Pozīcija ir pareiza, ja starp ribām un lāpstiņu ir brīva zona, lāpstiņas mediālā un laterālā mala ir izlīdzināta, un lāpstiņa ir pilnībā vizualizēta. [ 3 ]
Lai iegūtu laterālās projekcijas attēlu, tehnika atšķiras no iepriekšējās: pacients nostājas vertikālā stāvoklī un piespiež pret to nepieciešamo pusi. Augšējā ekstremitāte no izmeklējamās puses tiek novietota uz galvas vai augšstilba. Pretējais plecs tiek nedaudz pārvietots uz sāniem (roka tiek turēta priekšā), lāpstiņas laterālā un mediālā mala tiek apvienota. Virzītais rentgena starojums iet pa pieskares līniju attiecībā pret lāpstiņu un perpendikulāri filmai. Centrs ir vērsts uz lāpstiņas vidu (paduses bedrītes vidū). Elpošana tiek aizturēta. [ 4 ]
Vēl viena, retāk sastopama dēšanas iespēja (traumatiskiem gadījumiem):
- pacients stāv ar muguru vai guļ uz muguras, pārbaudāmā puse tiek nolaupīta 45 grādu leņķī, augšējās ekstremitātes ir saliektas pie elkoņiem un atrodas uz vēdera;
- centrs ir vērsts caur plecu un zonu starp lāpstiņu un ribām, gar paduses līmeni un tālāk kasetes centrā.
Kontrindikācijas procedūrai
Parastam lāpstiņas rentgenam praktiski nav kontrindikāciju, jo pastāv rentgenstaru negatīvās ietekmes uz cilvēka ķermeni risks. Kontrindikācijas ir relatīvas, kas nozīmē sekojošo: ja diagnostika var glābt pacienta dzīvību, tad tā tiek veikta jebkurā gadījumā.
Kad nav ieteicams veikt lāpstiņas rentgenu?
- Sievietēm grūtniecības un laktācijas laikā.
- Bērniem bez pārliecinošām indikācijām (līdz 14-15 gadu vecumam).
- Pacientiem ar dekompensētiem stāvokļiem.
- Pacienti, kuri pēdējo mēnešu laikā jau ir saņēmuši lielu starojuma devu.
- Nieru un aknu darbības nepietiekamība.
- Smagas vairogdziedzera patoloģijas.
- Individuāla jutība pret rentgena starojumu.
Normāls sniegums
Parasti rentgena attēlā var būt redzamas slimības sekas, piemēram, trauma. Tās var būt šķembas, pilnīgi vai daļēji lūzumi. Ir iespējams redzēt arī iekaisuma reakcijas pazīmes, roņu klātbūtni, iedzimtus defektus (īpaši izmaiņas lāpstiņas konfigurācijā un izmērā). [ 5 ]
Lāpstiņas lūzumu rentgenā nosaka pēc kaula krāsas izmaiņām un skaidras tumšākas līnijas klātbūtnes. Ar šādiem bojājumiem ir svarīgi noteikt lūzuma veidu:
- lāpstiņas kakla lūzums;
- lāpstiņas ķermenis un leņķi;
- lāpstiņas locītavas process;
- lāpstiņas mugurkauls;
- lāpstiņas korakoīds un akromiāls izaugums.
Lāpstiņas lūzumi ir relatīvi reti, un tie rodas aptuveni 1–2 % no visiem kaulu lūzumiem. Tie var rasties pēc kritiena uz muguras tieša trieciena dēļ. Biežāk rentgenā tiek konstatēts lāpstiņas ķermeņa šķērsvirziena lūzums zonā zem mugurkaula, bet nedaudz retāk — kakla un izaugumu lūzums. Atsevišķos gadījumos tiek konstatēts kaula ķermeņa gareniskais bojājums, ko pavada spēcīga fragmentu diverģence. [ 6 ]
Rentgenā izmeklējot lāpstiņas kakliņa lūzumu, radiologs var atšķirt viena lūzuma un vairāku fragmentu lūzuma gadījumu. Vairāku fragmentu lūzums rodas, ja ir viens vai vairāki pilnībā atdalīti starpposma kaulu fragmenti.
Virspleca un korakoidālā izauguma lūzums bieži tiek pārrauts tiešu sitienu rezultātā lāpstiņas apvidū, krītot uz muguras no liela augstuma vai atbalstoties uz augšējo ekstremitāti. Lāpstiņas korakoidālā izauguma lūzums rentgenuzņēmumā var būt kombinēts ar ribu traumām.
Lāpstiņas rentgena anatomija
Atšifrējot rentgena attēlu, traumatologiem un ortopēdiem jāzina anatomiskās īpatnības un jāspēj telpiski konstruēt anatomiskos elementus, norādot to savstarpējās attiecības izmaiņas, kas izteiktas grādos un milimetros.
Lāpstiņa ir sava veida trīsstūris, kas atrodas blakus krūškurvja aizmugurējai virsmai telpā no otrās līdz septītajai ribai. Ņemot vērā kaula formu, izšķir trīs malas:
- mediālā mala (“skatās” uz mugurkaulu);
- sānu mala;
- augšējā mala, kur atrodas lāpstiņas iegriezums.
Norādītās malas ir savienotas noteiktos leņķos. Viens no šiem leņķiem, apakšējais, ir vērsts uz leju, bet augšējais un sānu leņķis atrodas lāpstiņas augšējās malas galos. Sānu leņķis ir biezāks par pārējiem un tam ir nedaudz padziļināta glenoīda dobums. Dobuma malu no pārējās lāpstiņas atdala kakls.
Virs acetabula augšējās robežas atrodas paaugstinājums jeb tuberkulis, pie kura piestiprināta bicepsa pleca muskuļa garās galvas cīpsla. Arī apakšējai malai ir līdzīgs paaugstinājums ar tricepsa pleca muskuļa garās galvas piestiprināšanās vietu. No lāpstiņas augšējās robežas pie glenoidālās dobuma stiepjas korakoidālais izaugums. [ 7 ]
Lāpstiņas priekšējā jeb parkostālā virsma ir saplacināts iedobums, ko sauc par zemlāpstiņas bedrīti. Lāpstiņas mugurkauls stiepjas pa aizmugurējo plakni, sadalot šo virsmu divās iedobēs: virslāpstiņas un zemlāpstiņas bedrītēs. [ 8 ]
Lāpstiņa no aizmugures projekcijas ir trīsstūrveida veidojums ar trim malām, leņķiem un izaugumiem. Korakoīda izauguma pamatnē var redzēt iegriezumu: nepieredzējuši speciālisti to var sajaukt ar kaula bojājuma zonu, kas ir īpaši izplatīta gados vecāku pacientu ar senila kalcifikācijas pazīmēm diagnostikā, kad iegriezums tiek pārveidots par caurumu.
Komplikācijas pēc procedūras
Daudzus lāpstiņas ievainojumus un patoloģijas nevar precīzi diagnosticēt bez rentgena. Attiecīgi kļūst grūti izvēlēties atbilstošu ārstēšanu. Vizuāla pārbaude ļauj tikai pieņemt konkrētu traucējumu, tāpēc daudzos gadījumos rentgens ir vienkārši nepieciešams.
Procedūras laikā, izmantojot modernu digitālo ierīci, pacients saņem minimālu starojuma iedarbību. Pat uzņemot 2–3 attēlus, organismam netiek nodarīts nekāds kaitējums.
Taču grūtniecības laikā, īpaši pirmajā trimestrī, sievietēm veikt rentgena izmeklējumus ir ļoti nevēlami. Tomēr izņēmuma gadījumos (piemēram, lūzuma gadījumā vai nopietnu patoloģiju diagnosticēšanai) šāda metode ir neaizstājama. Lai aizsargātu nedzimušo bērnu, ārsts rentgena laikā izmanto aizsargplāksnes un priekšautus, kas nosedz pacienta vēderu un krūtis. Ja situācija atļauj, labāk izvēlēties rentgenu, nevis datortomogrāfiju.
Sekas pēc procedūras
Rentgena stariem piemīt spēja sadalīt molekulas, tāpēc to ietekme teorētiski var izraisīt šūnu membrānu iznīcināšanu un nukleīnskābju DNS un RNS bojājumus. Taču teorija un reālās briesmas nedaudz atšķiras. Eksperti apgalvo, ka mūsdienu digitālās rentgena iekārtas rada mazāku starojuma devu nekā vecās diagnostikas ierīces. Katrs rentgena izmeklējums un deva ārstam jāreģistrē īpašā dozas slodzes žurnālā. Ieraksts tiek veikts arī pacienta ambulatorajā kartē. [ 9 ]
Rentgenstaru efektīvo devu mēra mSv vai μSv. Mūsdienu rentgena aparāti ir aprīkoti ar iebūvētu dozimetru, kas nosaka pacienta saņemtā starojuma daudzumu. Šāda deva, pat veicot līdzīgu pētījumu, var būt atšķirīga, kas ir atkarīga no ķermeņa laukuma, attāluma līdz rentgena lampai utt.
Lāpstiņas rentgenogrāfija tiek uzskatīta par drošu diagnostikas metodi. Datortomogrāfijas un fluoroskopijas laikā cilvēks saņem daudz lielāku starojuma slodzi:
- Fluoroskopija aizņem vairākas minūtes, savukārt rentgena izmeklējums aizņem tikai daļu sekundes;
- Datortomogrāfijas skenēšanas laikā tiek uzņemta attēlu sērija, un jo vairāk to ir, jo lielāka ir starojuma slodze.
Ķermeņa bojājuma iespējamību var samazināt, izmantojot īpašus aizsarglīdzekļus: svina spilventiņus, plāksnes, vairogus.
Nav ieteicams veikt vairāku veidu rentgena izmeklējumus 1-2 dienu laikā: ķermenim pēc diagnostikas procedūras ir nepieciešama atveseļošanās.
Aprūpe pēc procedūras
Pēc rentgena izmeklējuma nav nepieciešami īpaši piesardzības pasākumi. Tomēr, lai izlīdzinātu saņemto starojuma slodzi, speciālisti iesaka:
- pēc procedūras vajadzētu dzert daudz ūdens, tējas, kompotus un arī labi izgulēties (šūnu atjaunošanās notiek galvenokārt naktī);
- vismaz uz laiku ir jāatsakās no sliktiem ieradumiem, nesmēķēt un nelietot alkoholu (atļauts dzert nelielu daudzumu sausa vīna);
- tiek veicinātas fiziskās aktivitātes un pastaigas svaigā gaisā: aerobikas vingrinājumi samazina vēža attīstības risku;
- Ieteicams vismaz uz laiku atteikties no taukainiem pārtikas produktiem, ātrās ēdināšanas, saldumiem, kūpinātiem pārtikas produktiem un gāzētiem dzērieniem.
Diēta, kas ietver augu izcelsmes pārtikas produktus, būs noderīga:
- kāposti (brokoļi, baltie kāposti);
- vīnogas;
- bietes;
- granātābols;
- mellenes, avenes, jāņogas;
- jūraszāles.
Ieteicams lietot piena produktus, riekstus, auzu pārslas, griķus un žāvētas plūmes.
Ja viss tiek izdarīts pareizi, pacienta ķermenis atjaunojas 24 stundu laikā pēc lāpstiņas rentgena. Šajā laika periodā radioaktīvās vielas pilnībā sadalās un tiek izvadītas.

