
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Šķiedru polips: kas tas ir, veidi
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
Izaugumus ar noapaļotu augšdaļu uz kājām, kas atrodami uz dobu orgānu gļotādas - gremošanas trakta, uroģenitālās vai elpošanas sistēmas, kā arī uz ādas virsmas, sauc par polipiem, grieķu valodā - polipiem (daudzām kājām). Vairākus audzēju izaugumus sauc par polipozi, šajā gadījumā to skaitam jābūt tuvu diviem desmitiem vai vairāk. Šķiedrains polips ir veidojums, kura struktūrā ir saistaudu (šķiedrainu) šķiedras. Šādi audi lielākā vai mazākā mērā var būt jebkuras lokalizācijas polipu struktūrā. Papildus tam šī veidojuma struktūrā ir atrodami dziedzeraudi, kad polipi aug uz gļotādas, ādas epitēlija audos - uz ādas virsmas (papilomas), tā struktūrā ir asinsvadi, kas nodrošina veidojuma uzturu un attīstību.
Dažādu lokalizāciju polipi pārstāv plašu slimību klāstu, kas ir neviendabīgas pēc izcelsmes un morfoloģijas, kopumā nav saistītas viena ar otru.
Ko nozīmē šķiedru polips?
Tas ir blīvas konsistences audzējs, kura pamatā ir šķiedru audi, kas pārklāti ar plānu dziedzeru epitēlija vai epidermas šūnu komponenta slāni.
Ja polipa struktūra praktiski neatšķiras no orgāna gļotādas struktūras, uz kuras tas atrodas, šādu polipu sauc par dziedzeru polipu. Dziedzeru polipa stromai ir vaļīga struktūra un to caururbj asinsvadi. Ja histoloģijas laikā polipa asinsvadu kājiņa netiek atklāta, tad pati diagnoze ir apšaubāma.
Ja audzēja struktūrā dominē dziedzeru epitēlijs un audzēja karkasam ir noteikts daudzums saistaudu šķiedru, šādu polipu sauc par dziedzeru-šķiedrainu.
Šīs formas tiek interpretētas arī kā polipa attīstības stadijas. Vispirms parādās "jauns" polips, kam ir mīksta, pārsvarā dziedzeru struktūra; novecojot, attīstoties saistaudu šķiedrām, tas nostiprinās, sabiezē un iegūst šķiedrainu formu.
Cēloņi šķiedrains polips
Polipu etioloģija līdz šim nav pilnībā izpētīta. Daudzi faktori var izraisīt polipozes attīstības mehānismu. Kā liecina prakse, jebkuras lokalizācijas polipu parādīšanās tika novērota cilvēkiem, kuriem jau bija šādi gadījumi ģimenes anamnēzē, tas ir, ģenētiski predisponēti polipozei.
Šo neoplazmu attīstības riska faktori ir arī:
- patoloģiski traucējumi imūnsistēmas darbībā;
- sliktu ieradumu klātbūtne – pārēšanās un līdz ar to liekais svars, psihotropo vielu (nikotīna, alkohola, narkotiku) lietošana;
- vecums – pieaugušajiem, kas vecāki par 35 gadiem, šādi veidojumi ir sastopami daudz biežāk;
- hroniskas infekcijas perēkļu klātbūtne, alerģiskas slimības - pastāvīgi saasinājumi rada labvēlīgus apstākļus neoplazmu, tostarp polipu, attīstībai.
Turklāt ir atzīmēts, ka hormonālā statusa izmaiņu periodos polipi parādās biežāk. Dzīvošana reģionos ar paaugstinātu radiācijas līmeni tiek uzskatīta arī par riska faktoru audzēja līdzīgu veidojumu parādīšanās riskam.
Polipi nedaudz atšķiras arī pēc struktūras un vecuma, kas var ietekmēt diagnostisko secinājumu. Visiem polipoziem veidojumiem to struktūrā ir saistaudu elementi, kas ir karkass, un asinsvadu kājiņa, kas nodrošina asins piegādi un augšanas attīstību.
Fibrovaskulārs polips tiek diagnosticēts, ja tas galvenokārt sastāv no saistaudiem (šķiedrainiem) audiem un tā struktūrā ir atrodams vesels asinsvadu tīkls. Šī ir nobrieduša vecuma polipa forma, kas neparādījās vakar. Šīs formas sinonīms ir fibro-angiomatozs polips.
Secinājums "polips ar fibrozu stromu" var liecināt par jaunāku veidojuma vecumu. Acīmredzot tas ir neizmainītu epitēlija šūnu veidojums, kas piestiprināts pie saistaudu karkasa. Šādā polipā ir arī asinsvadi, iespējams, vēl ne pārāk daudz.
Secinājums par funkcionālā tipa dziedzeršķiedru polipu norāda, ka veidojuma struktūrā papildus saistaudu šūnām ir aptuveni vienāds endometrija funkcionālā slāņa šūnu skaits, tas ir, šajā slānī ir notikušas hiperplastiskas izmaiņas. Var diagnosticēt arī cita veida polipu, kurā dominēs endometrija bazālā slāņa šūnas. Šajā gadījumā diagnoze izklausīsies pēc bazālā tipa dziedzeršķiedru polipa.
Histoloģiskais secinājums par fibro-edematozo polipu norāda, ka mikroskopā tika konstatēts orgāna tūskainās gļotādas šūnu pārsvars ar hroniska iekaisuma procesa pazīmēm. Šķiedrainu struktūru klātbūtne norāda uz polipa stabilu vecumu. Šī ir viena no izplatītākajām polipu formām deguna dobumā.
Pētnieki arī identificē specifiskus faktorus, kas ietekmē polipu parādīšanos noteiktā vietā. Patoģenēze un simptomi, kā arī veidojumu sekas gremošanas traktā, degunā vai urīnizvadkanālā ievērojami atšķiras viena no otras.
Simptomi šķiedrains polips
Šīs ir pilnīgi atsevišķas slimības, tāpēc ir lietderīgi apsvērt specifiskus šķiedru polipu veidus pēc lokalizācijas.
Šķiedrains deguna polips
Audzējam līdzīgam veidojumam ar šķiedru audu šūnu pārsvaru ir stabils vecums. Šādi polipi parasti atrodas deguna hoānās. Dažreiz tos sajauc ar labdabīgiem audzējiem - fibromām.
Papildus jau uzskaitītajiem polipu parādīšanās iemesliem, deguna lokalizācija galvenokārt ir saistīta ar biežām iesnām, kas rodas akūtu elpceļu vīrusu infekciju rezultātā un kļūst hroniskas, sinusītu, siena drudzi, aspirīna triādi, tādu anatomisku īpatnību kā šauras deguna ejas un citām alerģiskām un iekaisuma nazofarneksa slimībām.
Tātad, galvenā patogenētiskā saikne polipa parādīšanās degunā ir elpceļu infekcija. Infekcijas izraisītāja iekļūšana deguna gļotādā un tā pastiprināta vairošanās izraisa izmaiņas epitēlija šūnās, bagātīgu gļotu sekrēciju, lai atbrīvotos no patogēna. Ar normālu imūnsistēmas stāvokli un savlaicīgu ārstēšanu notiek pilnīga atveseļošanās. Turklāt hroniskas infekcijas gadījumā cieš imunitāte, cilvēkam var būt nosliece uz polipu veidošanos, īsi sakot, iekaisuma procesam pievienojas vispārējie riska faktori.
Ja iekaisums kļūst hronisks, gļotādā sākas hiperplastisks process - deguna gļotāda cenšas kvantitatīvi cīnīties ar patogēniem, palielinot savu virsmas laukumu. Tā ir sava veida organisma aizsargreakcija. Kad vietas ir maz, polipi izplūst deguna ejās.
Pirmās polipu pazīmes nav īpaši pamanāmas, izaugums ir neliels un nerada ievērojamu diskomfortu. Pacients ir pieradis pie iesnām un bagātīgu izdalījumu no deguna uztver kā vēl vienu rinītu. Tomēr jau sākotnējā stadijā polipa parādīšanās var izraisīt komplikācijas adenoīdu, mandeļu vai otīta iekaisuma veidā.
Ja polips netiek atklāts, hiperplastiskais process turpinās. Šķiedru šķiedras aug, cilvēka balss mainās - tā kļūst nazāla, deguna ejas kļūst arvien bloķētākas - elpošana kļūst apgrūtināta, tiek ietekmēti dzirdes orgāni - parādās kurlums un runas kropļojumi. Šajā posmā obligāti jākonsultējas ar ārstu, pretējā gadījumā izmaiņas var kļūt neatgriezeniskas.
Pēdējā posmā gaisa plūsma degunā ir pilnībā bloķēta, simptomi ir izteikti - dzirdes zudums, galvassāpes, vispārējs vājums, pastāvīga deguna nosprostošanās un rinoreja. Ja rodas infekcija, var rasties hipertermija.
Ilgstoša polipu augšana degunā var izraisīt bērnam maloklūziju, sliktu apetīti un nepietiekamu svaru, jebkura vecuma pacientiem - pastāvīgas iesnas, dažreiz ar strutojošu izdalījumu piejaukumu, ožas traucējumus, dzirdes traucējumus, garšas perversijas un izteiktu izrunu. Pieaug iekaisuma procesu risks elpceļos (traheīts, bronhīts, pneimonija), pacienti cieš no hroniska sinusīta un tonzilīta ar biežiem paasinājumiem, Eistāhija kanāla iekaisuma, otīta un dažreiz attīstās bronhiālā astma. Nopietna polipozes komplikācija ir miega apnoja, kas var izraisīt pacienta nāvi. Tiek uzskatīts, ka cilvēka ar deguna polipiem dzīves ilgums samazinās par aptuveni sešiem gadiem, galvenokārt normālas deguna elpošanas trūkuma un nepieciešamības elpot nedabiskā veidā - caur muti - dēļ, kas noved pie nepietiekamas gaisa mitrināšanas, sasilšanas un attīrīšanas, kas nonāk tieši apakšējos elpceļos. Un tas ir tiešs ceļš uz dažādu komplikāciju attīstību.
Deguna polips ir visbiežākā hroniska rinīta sekas. Iespējams, ka šīs lokalizācijas polipi visbiežāk tiek konstatēti bērniem. Augšžokļa deguna blakusdobumu fibrozie polipi ir raksturīgi bērnībai, savukārt pieaugušajiem bieži aug sietiņkaula labirinta gļotāda. Vidēji deguna polipi tiek diagnosticēti katram piecdesmitajam planētas iedzīvotājam, biežāk pieaugušajiem nekā bērniem. Arī vīrieši ir uzņēmīgāki pret polipozi - šādi veidojumi viņiem ir sastopami četras reizes biežāk nekā sievietēm.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Šķiedrains urīnizvadkanāla polips
Par galveno audzēja veida veidojumu cēloni šajā lokalizācijā tiek uzskatīts ilgstošs hronisks uretrīts - hlamīdiju, trihomonādu, gonoreju, herpētisks, ko izraisa oportūnistiska flora. Urīnizvadkanāla polipu patogenezē tiek ņemts vērā arī zarnu iekaisums, urīnizvadkanāla sieniņu išēmija un tās traumas. Polipu parādīšanās iespējamība palielinās imunitātes samazināšanās un hormonālā līmeņa svārstību periodos.
Platā un īsā sieviešu urīnizvadkanālā polipi var atrasties visā garumā, lai gan biežāk tie atrodas pie izejas uz aizmugurējās sienas. Vīriešiem - pie ieejas prostatas dziedzerī un pie izejas uz urīnizvadkanālu no sēklas vadiem.
Sākotnējā stadijā polips neizpaužas, tikai veidojumam augot, urinēšanas laikā parādās diskomforts. Nieze un dedzināšana, kas pastiprinās urinēšanas laikā, urīna aizplūšanas traucējumu sajūta, vīriešiem tas bieži šļakstās uz sāniem, var būt asiņaini izdalījumi un pat ievērojama uretrorāģija. Lieli polipi var bloķēt urīnizvadkanāla lūmenu un urīna aizplūšanu.
Sievietes var sūdzēties par sāpēm dzimumakta laikā un asiņainu izdalījumu pēc dzimumakta, vīrieši – par dažādiem seksuālās sfēras traucējumiem: spontānu spermas izdalīšanos pēc urinēšanas, priekšlaicīgu ejakulāciju, asiņu pēdām spermā utt.
Šķiedrainie polipi urīnizvadkanālā ir biežāk sastopami nekā citi urīnizvadkanāla audzēji. Sievietes ir vairāk pakļautas tiem, kas izskaidrojams ar anatomijas un morfoloģijas īpatnībām. Šādi veidojumi visbiežāk tiek diagnosticēti pacientiem vecumā no piecdesmit līdz septiņdesmit gadiem.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Kuņģa šķiedru polips
Pašreizējā starptautiskā klasifikācija pēc histoloģiskajām pazīmēm iedala kuņģa polipus īstos (adenomātiskajos) un pseidotumora veidojumos. Otrais veids ietver hiperplastiskus un iekaisīgus kuņģa fibrozus polipus. To parādīšanās iemesli nav precīzi noskaidroti, tomēr, kā redzams no nosaukuma, to parādīšanās ir saistīta ar hronisku kuņģa gļotādas iekaisumu, ko izraisa inficēšanās ar baktēriju Helicobacter pylori.
Papildus infekciozajai hipotēzei kuņģa polipu patogenezē tiek apsvērta arī ķīmiskā hipotēze. Pirmkārt, mutagēno efektu vaino slāpekļa un slāpekļskābes sāļi (nitrāti un nitrīti), kas nonāk kuņģī ar pārtiku. Šīm vielām ir destruktīva ietekme uz kuņģa epitēlija šūnām, kas veicina polipu augšanu.
Faktori, kas palielina kuņģa polipu attīstības varbūtību, ir līdzīgi citām lokalizācijām.
Atšķirībā no adenomatozajiem polipiem, kas sastāv no deģenerētām gļotādas epitēlija šūnām, pseidotumora veidojumi sastāv no neizmainītām epitēlija šūnām un šķiedrainas stromas. Tie parasti atrodas prepiloriskajā un pyloriskajā daļā.
Šķiedrains kuņģa polips nerada ļaundabīgas transformācijas risku, bet tas var izraisīt spēcīgu kuņģa asiņošanu.
Lielākā daļa kuņģa polipu neizpaužas un tiek atklāti gastroskopijas laikā, ko veic pacientiem ar sūdzībām par gastrīta simptomiem. Dispepsija ir pirmā fibroza kuņģa polipa pazīme, jo tā ir iekaisuma izpausme, uz kuras fona ir attīstījies hiperplastisks process. Vēdera uzpūšanās, slikta dūša, grēmas, aizcietējums un caureja, rūkoņa kuņģī, vēdera uzpūšanās pēc ēšanas - šādi nespecifiski simptomi var būt par iemeslu izmeklēšanai.
Polipa izmēra palielināšanās noved pie čūlu parādīšanās uz tā virsmas un iekšējas asiņošanas. Slēpta asiņošana noved pie anēmijas attīstības.
Polipi uz kātiņa bieži ir bojāti vai savīti, kas noved pie asinsvadu membrānu plīsuma. Tas savukārt izpaužas kā asiņu pēdu parādīšanās fekālijās, brūna vemšana, melna fekālija. Ar masīvu kuņģa asiņošanu pacients ir bāls, pazeminās asinsspiediens, strauji paātrinās pulss un uz pieres parādās sviedri.
Diezgan reti polipi izpaužas kā sāpes palpācijas laikā vai pēc ēšanas.
Lieli polipi reti bloķē kuņģa pilora kanālu un neļauj pārtikai pārvietoties no kuņģa uz divpadsmitpirkstu zarnu. Tas stagnē, sākotnēji periodiski, pēc cietas pārtikas ēšanas, pēc tam arvien biežāk un pēc biezeņa ēšanas. Simptomi ir atraugas, pastāvīga vemšana ar nepatīkamu satura smaku, tāda pati smaka no mutes un ilgstošas plīstoša sāpes pēc ēšanas.
Polips uz kātiņa var iekļūt divpadsmitpirkstu zarnā. To parasti pavada vemšana, dažādas intensitātes sāpes - epigastrijā, nabas rajonā, zem labās ribas, aizcietējums. Šajā gadījumā pastāv risks saspiest polipu aiz vārstuļa, kas atrodas starp kuņģi un divpadsmitpirkstu zarnu (pylorus). Saspiešanas simptomi ir akūtas paroksizmālas sāpes, kas aptver visu vēderu.
Visbiežāk polipu lokalizācija kuņģī ir piloantrālais reģions. Pēc krievu pētnieku domām, polipu augšana šajā vietā notiek 70–85% gadījumu. Arī amerikāņi šo lokalizāciju uzskata par galveno, tomēr viņu rādītājs ir zemāks – 58,5%.
Krievu ārstu pacientiem 17–25% gadījumu kuņģa ķermenī polipi tiek atrasti, amerikāņu ārsti min aptuveni tādu pašu skaitli – 23,2%. Trešā svarīgākā lokalizācija ir sirds daļa (pētnieki vienbalsīgi min skaitļus no 2 līdz 3%). Šajā vietā polipi galvenokārt lokalizējas bērniem (kardiobarības vada savienojums).
Atsevišķi polipi rodas aptuveni ar tādu pašu biežumu kā vairāki polipi, starp kuriem difūzā forma veido aptuveni 10%.
Pacientu dzimumu sastāvā pastāv atšķirības. Daži autori apgalvo, ka polipi biežāk sastopami vīriešiem, taču ne visi tam piekrīt. Taču attiecībā uz vecumu autori ir vienisprātis – vairumā gadījumu polipi tika konstatēti pacientiem vecumā no 40 līdz 50 gadiem.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
Zarnu šķiedru polips
Šie audzējam līdzīgie veidojumi gandrīz nekad nav sastopami tievajās zarnās; to iecienītākā lokalizācijas vieta ir resnā zarna. Precīzi zarnu gļotādas augšanas iemesli nav noskaidroti; tomēr tiek uzskatīts, ka šķiedru polipa parādīšanās ir zarnu iekaisuma rezultāts. Šādi polipi visbiežāk atrodami anālajā kanālā. To rašanās cēloņi var būt taisnās zarnas kanāla deguna blakusdobumu iekaisums, hemoroīdi, kolīts un nepilnīga iekšējā fistula.
Daži pētnieki uzskata, ka polipi veidojas vietās, kur ir ievainota zarnu gļotaka un ir traucēts reģenerācijas process.
Dobs hemoroīda mezgls vai hipertrofēta anālā papilla var pārveidoties par taisnās zarnas šķiedru polipu.
Papildus vispārējiem jebkādu audzēju riska faktoriem, zarnu polipu attīstībai ir lielāka jutība pret cilvēkiem, kuri patērē maz šķiedrvielu saturošu pārtiku, lielā mērā paļaujas uz ogļhidrātiem un taukiem, cieš no aizcietējumiem, disbakteriozes, zema vai augsta skābuma, divertikulozes un mazkustīga dzīvesveida.
Sākotnējās stadijās polipi parasti neizrāda nekādus simptomus. Lokalizējoties tievajā zarnā vai divpadsmitpirkstu zarnā, kas notiek ārkārtīgi reti, tie asimptomātiski izaug līdz lieliem izmēriem un aizsprosto zarnas lūmenu. Tas izpaužas kā sāpes vēdera augšdaļā, pilnuma sajūta kuņģī, grēmas, slikta dūša un vemšana. Šādu simptomu ignorēšana var izraisīt pilnīgu obstrukciju.
Polipi resnajā zarnā izpaužas ar sāpēm atbilstošo sekciju rajonā, zarnu kustības traucējumiem - aizcietējums mijas ar caureju, tenesmu, mērenu vai ievērojamu diskomfortu zarnu kustības laikā, asiņu vai gļotu pēdām fekālijās, asiņainu vai gļotainu izdalījumu no anālās atveres.
Polipam augot, pacients sāk sajust svešķermeni, polips var sākt izkrist no anālās atveres, tikt savainots ar fekālijām un iekaist. Attīstās komplikācijas – dedzināšana, nieze, sāpes, un iekaisums izplatās uz ādu ap anālo atveri.
Polipi zarnās var parādīties jebkurā vecumā, bet pēc 50 gadiem šādu veidojumu iespējamība palielinās, un tie biežāk sastopami vīriešiem.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ]
Šķiedrains polips dzemdē
Dzemdes veidojumiem ir hiperplastiska izcelsme, tas ir, tie ir dzemdes iekšējā slāņa šūnu pastiprinātas augšanas sekas. Dzemdes ķermeņa polipi var atrasties jebkur tā iekšējā slānī, ieaugt dzemdes dobumā un parasti ir mazi, lai gan dažreiz tie sasniedz trīs centimetrus. Visu veidu polipos ir asinsvadi, kas nodrošina to augšanu un attīstību.
Endometrijam ir divslāņu struktūra - funkcionālais slānis, kas tiek noraidīts katru mēnesi, un bazālais slānis - tā pamatne. Šie slāņi atšķiras pēc struktūras, un polipiem var būt dažādas formas, kas atbilst slāņu šūnu struktūrai.
Funkcionālie polipi veidojas ar estrogēna vai progesterona pārpalikumu, jo šis slānis aktīvi reaģē uz dzimumhormonu kvantitatīvām izmaiņām. Šajā slānī veidojas endometrija dziedzeršķiedrains polips, ja vien funkcionālais slānis menstruāciju laikā nav pilnībā izšķīdis. Dziedzeriem, kas veido lielāko daļu polipa, ir funkcionālā slāņa struktūra. Šāda veida veidojumi ir diezgan reti, galvenokārt sievietēm reproduktīvā vecumā, pēc menopauzes - pat divreiz retāk.
Bazālais slānis nereaģē uz hormonālajām svārstībām, šāda veida polipiem ir daudz vairāk šķiedru šķiedru, tā struktūra ir blīvāka, un dziedzeru audus pārstāv bazālā slāņa šūnas. Šādi polipi ir raksturīgi nobriedušiem pacientiem, kuriem joprojām ir augsts estrogēna līmenis.
Endometrija šķiedru polipu var veidot tikai saista šķiedras, ar atsevišķiem dziedzeru ieslēgumiem, un asinsvadu arī nav daudz. Šķiedrainā polipā asinsvadu kājiņai ir sabiezējusi sklerotiska membrāna.
Dzemdes kakla kanāla šķiedrainais polips aug uz dzemdes kakla gļotādas (sinonīmi - endocerviksa šķiedrainais polips, dzemdes kakla šķiedrainais polips). Tā struktūra ir līdzīga endometrija polipam - dziedzeru, saistaudu un asinsvadu audu šūnas. Atkarībā no dažādu šūnu veidu attiecības endocervikālie polipi var būt arī dziedzeru-šķiedraini un šķiedraini.
Polipu parādīšanās iemesli dzemdes un dzemdes kakla gļotādā vēl nav pilnībā noskaidroti. Pastāv vairākas hipotēzes, un, iespējams, visām no tām ir tiesības pastāvēt. Jebkuru audzēju attīstības process ir daudzfaktorāls.
Dzemdes un dzemdes kakla kanāla gļotādas šūnu proliferācijas mehānismu izraisa iekaisuma slimības. Gandrīz visiem pacientiem ar polipiem bija arī citas ginekoloģiskas problēmas: endometrīts, cervicīts, piedēkļu iekaisums, vaginīts, maksts disbakterioze un citi hroniski infekcijas un iekaisuma procesi.
Dzemdes kakla bojājumi dzemdību laikā (plīsums) ilgstošas kontracepcijas rezultātā, izmantojot intrauterīnu ierīci un destruktīvas ārstēšanas metodes, arī kļūst par polipu cēloni šajā vietā.
Galvenais endometrija polipu cēlonis ir hormonālie traucējumi, un, pirmkārt, tiek vainots pārmērīgs estrogēna līmenis. Polipoze tiek uzskatīta par īpašu endometrija hiperplāzijas gadījumu, kas rodas pēcmenopauzes periodā veiktas aizstājterapijas ar estrogēnu saturošām zālēm rezultātā.
Jau ir noskaidrots, ka endometrija polipiem ir ne tikai estrogēna, bet arī progesterona receptori. Tiek uzskatīts, ka polipozes attīstību ietekmē grūtniecības hormona deficīts.
Tomēr hormonālā teorija, kas atzīta par galveno intrauterīno polipu attīstībā, attiecībā uz endocervikālajiem polipiem nav apstiprināta. Tie biežāk sastopami pēcdzemdību periodā un praktiski nav sastopami sievietēm, kuras ir pārsniegušas pusgadsimta atzīmi. Dzemdes kakla šķiedru polipu patogenezē galvenā loma ir traumām un iekaisumiem.
Ilgstoša kortikosteroīdu terapija var būt saistīta arī ar palielinātu dzemdes polipu augšanu.
Polipoze ir diezgan izplatīta sievietēm, kuras krūts vēža ārstēšanas shēmas ietvaros ir lietojušas estrogēna antagonistu Tamoksifēnu.
Endometrija gļotādas pseidotumoru izaugumu patogenēzē tiek ņemta vērā arī aromatāzes fermentatīvā hiperaktivitāte; išēmiski procesi dzemdes audos, kas saistīti ar asinsvadu nosprostojumu, destruktīvi procesi (mioma, endometrioze, pseidoerozijas); ķirurģiskas traumas (aborti, diagnostiskā kiretāža).
Hiperplastiskā procesa sākšanos var veicināt arī iedzimts faktors (endometrija šūnās tika atrasts gēns HNGIC-gēns, kas atbild par polipu veidošanos) un citi iepriekš minētie vispārīgie iemesli.
Simptomu specifika ir atkarīga arī no daudziem faktoriem, aptuveni piektdaļa gadījumu (un varbūt pat vairāk), kad polipi ir līdz 10 mm lieli, ir asimptomātiski. Un, ja dzemdes kakla šķiedru polipu dažreiz var vizuāli noteikt ginekoloģiskās izmeklēšanas laikā, tad veidojumus, kas atrodas dzemdes iekšpusē, - tikai ultraskaņas izmeklējumā vai diagnostiskās kiretāžas laikā, kas noteikta kāda cita iemesla dēļ.
Galvenā endometrija un endocerviksa polipu klātbūtnes pazīme tiek uzskatīta par izdalījumi ar asins svītrām vai dzemdes asiņošanu starpmenstruālā vai menopauzes periodā pēc dzimumakta vai ginekoloģiskās izmeklēšanas. Šādi simptomi novērojami trešdaļai pacientu ar endometrija polipiem.
Ilgas (līdz septiņām dienām), stipras menstruācijas ar vairākiem asins recekļiem, blāvas sāpes vēdera lejasdaļā ir jāuztraucas. Dažreiz sāpīgas sajūtas parādās dzimumakta laikā vai pēc tā.
Lieli veidojumi var izraisīt bagātīgu maksts izdalījumu, bālganu vai pelēcīgu krāsu.
Turklāt neauglība vai ierasta spontāna aborts var būt simptomi, kas netieši norāda uz polipa klātbūtni.Eksperti uzskata, ka šādas sekas izraisa ne tik daudz veidojuma klātbūtne, bet gan hormonālā nelīdzsvarotība vai iekaisuma (destruktīvs) process, kas izraisīja polipozi.
Ir raksturīgi, ka auglīgām pacientēm ar endometrija dziedzeru fibrozu polipu parasti ir stabils menstruālais cikls bez traucējumiem.
Šādi veidojumi galvenokārt ir sastopami sievietēm, kas vecākas par 35 gadiem, un vēlīnā reproduktīvā periodā biežāk nekā pēc menopauzes. Tomēr ir sastopami polipozes gadījumi arī ļoti jaunām meitenēm, kuras vēl nav seksuāli aktīvas.
Endometrija un/vai endocerviksa fibroza polipa klātbūtne, pat ja tā rodas bez izteiktiem simptomiem, samazina sievietes dzīves kvalitāti – hronisks iekaisums, asiņošanas iespējamība un sāpes pēc dzimumakta samazina interesi par intīmo dzīvi; turklāt palielinās dzimumorgānu infekcijas risks, jo samazinās to gļotādas lokālā imunitāte.
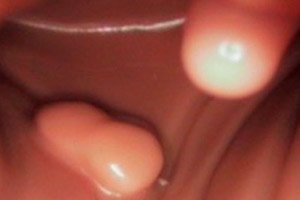
Gļotādas un ādas šķiedru polips
Papildus iepriekš aprakstītajiem polipozajiem veidojumiem, kas ir diezgan izplatīti, šādi izaugumi var veidoties uz jebkura doba orgāna gļotādas - mutē, ausī, uz balss saitēm. Medicīna joprojām pēta to veidošanās cēloņus. Jebkurš infekcijas un iekaisuma process, kas ilgstoši notiek uz gļotādas, palielina fibroza polipa parādīšanās iespējamību. Kamēr polips ir mazs, tas parasti tiek atklāts nejauši, pārbaudot orgānu, lai noteiktu citas problēmas, jo īpaši to pašu hronisko iekaisumu. Vēlāk parādās daži netieši simptomi, piemēram, iesnas - ar polipiem degunā, aizsmakums - ar polipiem uz balss saitēm, ko var interpretēt kā saaukstēšanos. Tāpēc jums vajadzētu pievērst īpašu uzmanību savai veselībai un pārbaudīties, kad parādās jebkādi pastāvīgi problēmu simptomi.
Polipi jeb, precīzāk sakot, papilomas ir apaļas vai ovālas formas fibroepitēlija izaugumi uz kājām, kas var parādīties arī uz ādas. Šādi veidojumi parādās vietās, kas bieži cieš no berzes pret apģērbu vai citām ādas vietām. To iecienītākās vietas ir padusēs, augšstilbu iekšējā augšējā virsmā, uz plakstiņiem, muguras un kakla, sievietēm zem krūtīm.
Tie ir apgādāti arī ar asinsvadiem, saistaudu šķiedrām un šūnu epitēliju. Pamatā tie nerada nekādu diskomfortu, izņemot estētiku. Ja polips ir ievainots, uz ādas var rasties neliela asiņošana.
Ādas polipu attīstības riskam pakļauti cilvēki ir cilvēki ar lieko svaru – tie, kas mīl saldumus, miltus, diabēta slimnieki; grūtnieces; un cilvēki ar atbilstošu iedzimtu predispozīciju. Ar vecumu šādu audzēju attīstības iespējamība palielinās. Sievietēm ir lielāka nosliece uz papilomu attīstību, tomēr arī vīriešiem, īpaši vecākiem un ar lieko svaru, ir šādi veidojumi.
To patogenezē ir iesaistīts cilvēka papilomas vīruss, kas ilgstoši var "gulēt" organismā un izpausties viena vai vairāku faktoru kombinācijas ietekmē, kas ir kopīgi visiem polipiem.
Ādas polipi lielākajā daļā gadījumu nav bīstami, tomēr, ja tie parādās, jums jākonsultējas ar ārstu. Galu galā, tas ir audzējs.
 [ 33 ]
[ 33 ]
Šķiedrains polips un grūtniecība
Viena no dzemdes polipozes nevēlamajām sekām var būt neauglība. Viens liels polips vai tā nepareiza atrašanās vieta var bloķēt spermatozoīdu piekļuvi olvadu caurulēm, novēršot apaugļotas olšūnas implantāciju.
Tomēr tas ne vienmēr tā ir. Daudzos gadījumos sieviete var palikt stāvoklī ar endometrija vai dzemdes kakla polipu. Polipu ārstēšana grūtniecības laikā netiek veikta, izņemot gadījumus, kad polipi ir lieli (pārsniedz 10 mm), asiņo, izpaužas kā izteikts iekaisums ar destrukcijas vai nekrozes elementiem, tiem ir modificētas šūnas (ne vienmēr vēža).
Pati patoloģija grūtniecības laikā var izraisīt nopietnas komplikācijas.
Intrauterīns šķiedru polips, kas atrodas netālu no placentas piestiprināšanās vietas, var izraisīt tā daļēju atdalīšanos, kas var izraisīt priekšlaicīgu grūtniecības pārtraukšanu vai nepietiekamu augļa uzturu.
Dzemdes kakla polips var izraisīt priekšlaicīgu dzemdes kakla atvēršanos (dzemdes kakla nepietiekamību) un zemu placentas atrašanās vietu.
Šķiedrainie polipi grūtniecības laikā lielākajai daļai sieviešu rada nopietnu diskomfortu: sāpes vēdera lejasdaļā un jostasvietā, asiņaini izdalījumi no maksts. Mazie polipi parasti negatīvi neietekmē augli. Tomēr, ņemot vērā iespējamās komplikācijas, sievietei ir lietderīgi pirms grūtniecības pārbaudīties uz polipiem un atbrīvoties no tiem iepriekš.
Pašlaik polipu noņemšanai vairumā gadījumu tiek izmantota histeroskopija, kas ir saudzīgāka operācija nekā klasiskā endometrija kiretāža, līdzīga ķirurģiskam abortam. Grūtniecības iestāšanās pēc polipu ķirurģiskas noņemšanas vairumā gadījumu ir pilnīgi iespējama.
Komplikācijas un sekas
Jebkuras lokalizācijas šķiedrains polips ir labdabīgs audzējam līdzīgs veidojums, pseidotumors, kas veidojas no epitēlija šūnām un saistaudiem. Kādas ir šķiedraina polipa briesmas? Kāpēc speciālisti gandrīz vienmēr uzstāj uz tā izņemšanu?
Visnopietnākās sekas, ko rada jebkura orgāna vai ādas gļotādas fibrozais polips, ir ļaundabīgo audzēju risks. Lai gan šāds process ar fibrozajiem polipiem notiek ļoti retos gadījumos, šūnu deģenerācija joprojām tiek uzskatīta par iespējamu. Eksperti lēš, ka ļaundabīgo audzēju biežums ir 0,5–1%, taču šāda varbūtība pastāv.
Turklāt nav iespējams noteikt polipu veidojošo šūnu veidu tikai pēc veidojuma izskata. Šāda prognoze ir provizoriska. Pat vismazākais veidojums kuņģī, zarnās, dzemdē, kas pēc formas atgādina polipu, var izrādīties ļaundabīgs audzējs. Un, protams, jo ātrāk tas tiek konstatēts, jo labvēlīgāka ir prognoze. Secinājumus par veidojuma šūnu struktūru var izdarīt tikai pēc izņemtā polipa materiālu histoloģiskās izmeklēšanas.
Dziedzeru-šķiedrains polips ar iekaisumu ļaundabīguma ziņā tiek uzskatīts par vēl bīstamāku nekā vienkāršs šķiedrains. Ātri augošie dziedzeru komponenti ir jutīgāki pret transformācijām, polips vispirms pārvēršas adenomatozā, un pēc tam, ja to neārstē, var sākties neoplastisks process. Adenomatozo polipu ļaundabīguma varbūtība tiek lēsta 3–3,5 % apmērā.
Pat ja pieņemam, ka šķiedrainais polips paliek labdabīgs, tā klātbūtne un augšana orgāna iekšienē noved pie distrofiskām izmaiņām, notiekoša iekaisuma procesa. Lieli veidojumi bloķē dabiskās atveres, novēršot elpošanu, pārtikas, spermas pāreju (atkarībā no atrašanās vietas). Un atkal, deģenerācijas risks lielos polipos palielinās vairākas reizes.
Diagnostika šķiedrains polips
Diagnostikas procedūras izvēle ir atkarīga no polipa atrašanās vietas. Dažreiz tos var atklāt vizuālas pārbaudes laikā, izmantojot ginekoloģiskos spoguļus (uz dzemdes kakla, urīnizvadkanālā), rinoskopiju (degunā). Veidojumu noteikšanai iekšējo orgānu dobumā tiek izmantota instrumentālā diagnostika - ultraskaņa, kontrasta rentgenogrāfija, datortomogrāfija vai magnētiskās rezonanses attēlveidošana (dzemdes dobumā, urīnpūslī, deguna blakusdobumos), uretroskopija, histeroskopija, kuņģa un augšējo zarnu endoskopiskā izmeklēšana, kolonoskopija, rektoskopija. Tehnikas izvēle ir atkarīga no polipa atrašanās vietas un medicīnas iestādes iespējām.
Un, ja neinvazīvi pētījumi (rentgens, ultraskaņa, datortomogrāfija, magnētiskās rezonanses attēlveidošana) ir tikai diagnostiski, tad, piemēram, ar histeroskopijas palīdzību polipa veidojums tiek nekavējoties noņemts, pēc tam tiek veikta atsevišķa dzemdes kakla un dzemdes dobuma diagnostiskā kiretāža. Ja veidojumi ir lokalizēti kuņģī vai zarnās, tiek veikta to endoskopiska noņemšana. Bieži vien diagnostikas procedūras ir vienlaikus arī terapeitiskas.
Pēc polipektomijas ir obligāta šķiedru polipa histoloģija. Tikai pēc rūpīgas izņemto audu materiālu pārbaudes var izdarīt pārliecinošu diagnostisku secinājumu - vai polipa audi ir nemainīgi vai tajos jau ir sācies neoplastisks process.
Turklāt gandrīz vienmēr esošam iekaisumam ir nepieciešami testi, lai identificētu patogēnu floru - tie var būt PCR testi, kultūras, mikroskopija un citi.
Diferenciālā diagnoze
Ultraskaņas diagnostikas datus 80% gadījumu apstiprina histoloģiski pētījumi. Tas ir augsts precizitātes līmenis, kas ļauj noteikt ķirurģiskas iejaukšanās nepieciešamību un apmēru. Grūtniecēm deciduālo pseidopolipu atšķir no īsta polipa. Dzemdes polipus izšķir ar endometrija hiperplāziju, nelielām miomām, kuras nevar izņemt, agrīnu grūtniecību, tostarp ieilgušu grūtniecību; endocervikālos polipus - ar dzemdes kakla kanāla stromas sienas hiperplāziju.
Pamatojoties uz histoloģiskās izmeklēšanas datiem, vispirms tiek izslēgts ļaundabīgs process un noteikts polipa veids (dziedzeru, adenomatozs, šķiedrains utt.).
Infekcijas vai alerģiskas reakcijas klātbūtne ir izslēgta vai apstiprināta.
Visos gadījumos ir iespējams precīzi atšķirt dažādas lokalizācijas polipus no citiem šo orgānu audzēju veidiem (angiomas, lipomas, neepitēlija audzēji un citi veidojumi), tikai pārbaudot izņemtā polipa biopsijas vai audus.
Tas palīdz noteikt taktiku turpmākās terapijas kursa veikšanai.
Profilakse
Lai novērstu jebkādas lokalizācijas polipu veidošanos, ir nepieciešams savlaicīgi identificēt un ārstēt dažādas infekcijas un iekaisuma slimības, novēršot to hroniskumu, uzraudzīt hormonālo un imūno stāvokli, vadīt aktīvu dzīvesveidu, ēst pareizi un atteikties no sliktiem ieradumiem.
Ja jums tomēr ir jātiek galā ar šo parādību, ir vērts padomāt, ka polipi mēdz atkārtoties, tāpēc pēc to noņemšanas nevajadzētu atteikties no ierosinātā terapijas kursa, jums stingri jāievēro ārsta ieteikumi un jāveic regulāras pārbaudes.

