
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Dažādu locītavu impingementa sindroms
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
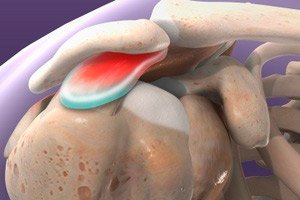
Impīčmenta sindroms ir specifiska patoloģija, kurai raksturīga locītavu veidojošo kaulu elementu saskare. Šāda saskare noved pie motoro funkciju ierobežojuma un rodas locītavu virsmu anatomisko attiecību traucējumu dēļ.
Runājot par impīčmenta sindromu, vairums cilvēku domā plecu locītavas patoloģiju.Tomēr ne retāk šāda problēma skar arī gūžas vai potītes locītavas, ko izskaidro to strukturālās īpatnības.
Normāla motorā funkcija locītavā ir iespējama ar atbilstošām locītavu virsmām. Kad uz vienas no tām veidojas kaula izaugums, rodas motorikas traucējumi, kas visbiežāk izpaužas augstas amplitūdas kustību laikā.
Epidemioloģija
Impīčmenta sindroms visbiežāk tiek diagnosticēts cilvēkiem, kuri aktīvi nodarbojas ar sportu - galvenokārt jauniešiem un vidējā vecumā (25-45 gadi). Vislielākais sindroma attīstības risks ir peldētājiem, volejbolistiem, futbolistiem un tenisistiem.
Pleca locītavas impīčmenta sindroms bieži attīstās cilvēkiem, kuru darbība ir saistīta ar regulāru un ilgstošu ekstremitāšu pacelšanu. Piemēram, patoloģiju bieži nosaka montētāji, celtnieki, klinšu kāpēji, svarcēlāji utt.
Pastāv arī neliela daļa gadījumu, kad sindroms tika diagnosticēts nelielas traumatiskas locītavas traumas rezultātā vai pat bez acīmredzama iemesla.
Vīrieši saslimst biežāk nekā sievietes. Visticamāk, tas ir saistīts ar profesionālajām īpašībām un vīriešu populācijas lielāku fizisko aktivitāti.
Cēloņi impīčmenta sindroms
Tāpat kā jebkurai slimībai, arī impīčmenta sindromam ir savi cēloņi:
- neirodistrofiski procesi cīpslās osteohondrozes, spondilozes vai skriemeļu stāvokļa izmaiņu rezultātā;
- muskuļu bojājumi regulāru vai vienreizēju pārslodžu dēļ;
- traumas, ko pavada cīpslu un asinsvadu integritātes bojājumi;
- vispārējas slimības (sirds mazspēja, sirdslēkme, diabēts, traumatiska smadzeņu trauma, Parkinsona slimība, tuberkuloze);
- ķirurģiskas iejaukšanās.
Riska faktori
Provocējoši faktori, kas veicina impīčmenta sindroma attīstību, tiek uzskatīti par:
- locītavas hipotermija;
- iedzimta artropātijas forma;
- aterosklerotiskas izmaiņas, osteohondroze, endokrīnās patoloģijas;
- ilgstoša un intensīva fiziskā slodze;
- liekais svars.
Pathogenesis
Apskatīsim slimības patogenētiskās iezīmes, izmantojot pleca locītavas impīčmenta sindroma piemēru. Parasti starp rotatora aproci un akromionu ir sprauga, lai nerastos problēmas ar cīpslu pāreju. Tomēr ar katru ekstremitātes pacelšanu tiek nospiesta cīpsla un locītavas kapsula - šādā situācijā runā par impīčmenta sindromu.
Sindroms var izpausties dažādās pakāpēs gandrīz jebkurā pieaugušajā. Bet izteikta patoloģija novērojama galvenokārt tiem, kuri bieži veic jebkādas darbības ar izstieptām rokām uz augšu.
Bieži vien sindroms attīstās, ja tiek bojātas aproces cīpslas. Problēma var rasties jebkuru apstākļu rezultātā, kas izraisa akromiālās cīpslas telpas saīsināšanos. Piemēram, bieži sastopams šāda saīsinājuma cēlonis ir atslēgas kaula izauguma parādīšanās.
Dažiem pacientiem plaisa samazinās lāpstiņas izauguma deformācijas vai palielināšanās dēļ.
Subakromiālā impīčmenta sindroms ir strukturālas izmaiņas plecu locītavā netālu no subakromiālās bursas.Šī patoloģija bieži izraisa stipras sāpes plecu zonā, ko izraisa pārmērīgs lāpstiņas spiediens uz locītavas kapsulu ekstremitāšu galējā vertikālā stāvokļa brīdī.
Simptomi impīčmenta sindroms
Impīčmenta sindroms vispirms izpaužas kā sāpes skartajā locītavā. Sākotnējā stadijā sāpes nav ļoti izteiktas: daudzi pacienti tās raksturo kā zināmu īslaicīgu diskomfortu. Pakāpeniski, attīstoties patoloģiskajam procesam, sāpes sāk traucēt - vispirms ar plašas amplitūdas kustībām, un pēc tam - ar jebkuru skartās ekstremitātes motorisko aktivitāti. Pakāpeniski parādās intraartikulāra iekaisuma procesa pazīmes.
Pirmās impīčmenta sindroma pazīmes var būt:
- asas sāpes, kustinot locītavu;
- klikšķi locītavā, īpaši, atslābinot ekstremitāti;
- pastiprinātas sāpes, palpējot skarto locītavu;
- periodiska sāpju palielināšanās naktī;
- sāpju palielināšanās, veicot kustības ar lielu amplitūdu;
- palielinot locītavas stingrību;
- atrofiski procesi muskuļos, kas saistīti ar skarto locītavu.
Jau tad, kad parādās kāds no uzskaitītajiem simptomiem, ir nepieciešams sazināties ar ārstu. Ja impīčmenta sindroms tiek atpazīts savlaicīgi, tad slimību var apturēt un izvairīties no daudzām nepatikšanām.
 [ 8 ]
[ 8 ]
Posmi
I stadiju sauc par atgriezenisku: pacientiem līdz 25 gadu vecumam novēro locītavas pietūkumu ar iekšēju asiņošanu. Parasti šajā posmā slimību var ārstēt, izmantojot konservatīvu terapiju.
II stadiju sauc par neatgriezenisku: attīstās fibroze un tendinīts. Šī stadija ir raksturīga pacientiem vecumā no 25 līdz 40 gadiem. Kā ārstēšanas metode ir piemērota akromioplastika.
Arī III stadija tiek uzskatīta par neatgriezenisku, un to raksturo aproces izaugumu un plīsumu veidošanās. Šī stadija ir raksturīga pacientiem vecumā no 40 gadiem. Lai atvieglotu stāvokli, jāizmanto ķirurģiska iejaukšanās.
Veidlapas
Medicīnas praksē tiek izmantota šāda impīčmenta sindroma nosacīta klasifikācija:
- Primārais sindroms – attīstās mehānisku bojājumu rezultātā:
- uz posttraumatiskas deformācijas fona;
- cīpslu traumas gadījumā;
- osteofītu gadījumā;
- locītavu struktūru iedzimtu anomāliju gadījumā.
- Sekundārais sindroms – rodas subakromiālās telpas sašaurināšanās rezultātā, ko, savukārt, var izraisīt:
- cīpslas vai rotatora aproces integritātes pārkāpums;
- saišu aparāta bojājumi;
- iedzimta saišu nepietiekamība;
- bursas vai rotatora aproces sablīvēšanās;
- muskuļu spazmas vai vājums;
- kaulu struktūru pārvietošana.
Plecu locītavas impīčmenta sindroms
Visizplatītākais ir pleca locītavas impīčmenta sindroms. Šādas locītavu virsmu saskares patoloģijas parādīšanās var būt saistīta ar šādiem simptomiem:
- difūzas sāpošas sāpes plecu zonā;
- pastiprinātas sāpes, paceļot ekstremitāti vertikāli, pārvietojot roku aiz muguras virzienā uz sēžamvietu.
Laika gaitā locītavu kustīgums pasliktinās. Mēģinot pacelt roku, var rasties muskuļu vājums: tas parasti norāda uz rotatora aproces cīpslas bojājumu.
Priekšējās plecu locītavas bojājuma veids ir subkorakoīdais impīčmenta sindroms.Šī sindroma forma izpaužas, ja plecu locītavai tiek piešķirta noteikta pozīcija: sāpes rodas, kad pleca kaula galva tiek pārvietota uz priekšu uz locītavas nestabilitātes fona.
Supraspinatus cīpslas impīčmenta sindroms parasti rodas pleca mīksto audu mehānisku bojājumu rezultātā.Parasti šāda patoloģija ir iekaisuma rakstura un grūti ārstējama.
 [ 11 ]
[ 11 ]
Gūžas locītavas impīčmenta sindroms
Impīčmenta sindroma gadījumā gūžas locītavā acetabula robeža un augšstilba kaula kakliņš vai galva saskaras viens ar otru. Šo stāvokli raksturo sāpes cirkšņa rajonā, kas izstaro uz augšstilba ārējo virsmu un ceļa locītavu. Simptomi ir skaidri redzami, sasniedzot augšstilba kaula galējās pozīcijas, ar plašu kustību diapazonu.
Kustību traucējumi var atšķirties atkarībā no kaulu izaugumu atrašanās vietas: parasti tiek ietekmēta saliekšana, izstiepšana, rotācijas kustības, kā arī kājas nolaupīšana uz sāniem.
Potītes locītavas impīčmenta sindroms
Atkarībā no pēdas stāvokļa kaulu saskares brīdī( galējā pagarināšana vai saliekšana) tiek diagnosticēts priekšējās vai aizmugurējās impīčmenta sindroms.Šim stāvoklim raksturīgs dažādu tala un stilba kaula daļu attiecību pārkāpums.
Priekšējā kontakta sindroma gadījumā sāpes novērojamas pēdas ekstremālas izstiepšanas brīdī. Aizmugurējā sindroma gadījumā sāpes raksturīgas ekstremālas saliekšanas laikā. Abos gadījumos motorikas problēmas saasinās, ja slimība netiek atklāta savlaicīgi.
Ceļa locītavas impīčments
Impīčmenta sindroms ceļa locītavā ir diezgan reti sastopams.Šī patoloģija ir ceļa funkcionalitātes pārkāpums, kurā pacients izjūt smagu diskomfortu un sāpes.Šādi simptomi ir saistīti ar locītavu bursas un cīpslu saspiešanu, kas rodas kustības laikā.
Visbiežāk ceļa locītavas traumas ir saistītas ar biežām traumām, piemēram, sportā.
Komplikācijas un sekas
Tiek uzskatīts, ka savlaicīga medicīniskā aprūpe ievērojami palielina tādas problēmas kā impīčmenta sindroma novēršanas iespējamību. Nedrīkst aizmirst, ka progresējošu patoloģiju ir grūtāk ārstēt un tā var izraisīt negatīvu seku attīstību:
- paralīze;
- motoriskās aktivitātes traucējumi;
- kustību diapazona ierobežojums.
Novēlota vizīte pie ārsta negatīvi ietekmē impīčmenta sindroma prognozi un var izraisīt invaliditāti.
Diagnostika impīčmenta sindroms
Galvenā diagnostikas metode ir artroskopija — to izmanto gan diagnostikai, gan kā terapeitisku līdzekli. Artroskopijas procedūras efektivitāte nav zemāka par atvērto operāciju. Turklāt, pateicoties samazinātajam rehabilitācijas periodam, dzīšana ir ātrāka un labāka.
Pašlaik artroskopiju aktīvi izmanto ceļa, potītes, pleca un citu lielu locītavu impīčmenta sindroma gadījumā. Procedūra tiek veikta slimnīcas apstākļos, izmantojot vispārējo vai vietējo anestēziju ar sedāciju. Skartajā zonā tiek veiktas trīs nelielas punkcijas (apmēram 5 mm), caur vienu no kurām locītavā tiek ievietota īpaša ierīce - artroskops. Instrumentu ievietošanai ir nepieciešami citi caurumi. Pēc procedūras pabeigšanas caur tām pašām punkcijām tiek izsūknēts šķidrums vai ievadīti medicīniskie šķīdumi, pēc tam tiek uzliktas šuves un pārsiets.
Apstiprinot impīčmenta sindromu, tiek veiktas pārbaudes tikai, lai novērtētu vispārējo ķermeņa stāvokli. Parasti pacientam ieteicams veikt vispārēju asins un urīna analīzi, kā arī bioķīmisko asins analīzi.
- Asins analīžu rezultāti ietver C-reaktīvā proteīna daudzumu, galīgo amīnu reakciju, leikocītu skaita palielināšanos un ESR ātrumu. Var palielināties arī urīnskābes līmenis un lizosomu enzīmu līmenis.
- Urīna analīzes rezultāti tiek izmantoti, lai novērtētu, vai ir kādas problēmas ar nierēm, piemēram, vai urīnā ir olbaltumvielas.
Instrumentālā diagnostika palīdz detalizētāk novērtēt locītavas stāvokli.
- Locītavas ultraskaņu izmanto traumu, reimatoloģisko slimību, iekaisuma procesu un impīčmenta sindroma diferenciāldiagnozei.
- MRI ir ļoti informatīva, bet samērā dārga procedūra, kas sniedz skaidru locītavas struktūras attēlu. Magnētiskās rezonanses attēlveidošana ļauj identificēt pēctraumatiskus stāvokļus, deģeneratīvus procesus utt.
- Rentgena uzņēmumi tiek veikti jebkādu locītavu sāpju, stīvuma, pietūkuma gadījumā locītavas zonā. Procedūra ilgst ne vairāk kā pāris minūtes. Attēlu uzņemšana var ilgt vēl ceturtdaļstundu. Rentgena uzņēmumi palīdz saskatīt locītavu deformācijas un citas patoloģiskas izmaiņas.
- Datortomogrāfija ļauj uzņemt attēlus uz "sekciju" jebkurā plaknē. KT spēj parādīt jebkādas audu izmaiņas, osteofītu klātbūtni un skrimšļu augšanu.
Diferenciālā diagnoze
Diferenciāldiagnostika tiek veikta ar šādām patoloģijām:
- mugurkaula slimības un nestabili stāvokļi;
- kalcifikācijas cīpslās;
- neiropatoloģija (ar pleca impīčmenta sindromu - subskapulārā nerva neiropātija);
- artroze;
- mugurkaula osteohondroze;
- citas iekaisuma slimības, ko var pavadīt sāpju apstarošana locītavās (augšējās daivas pneimonija, holecistopankreatīts utt.);
- adhezīvs kapsulīts.
Profilakse
Impīčmenta sindroma diagnoze bieži tiek noteikta pacientiem, kuri aktīvi nodarbojas ar sportu vai smagu fizisko darbu. Lai novērstu patoloģijas attīstību, ir svarīgi mēģināt novērst problēmu iepriekš.
Locītavām ir nepieciešamas fiziskās aktivitātes. Tomēr labāk, ja tās ir dozētas un pakāpeniskas, bez pārmērīgām pārslodzēm un pēkšņām kustībām ar plašu amplitūdu. Cilvēkiem, kuriem ir mazkustīgs dzīvesveids, vairākas reizes dienā jāveic viegla vingrošana.
Sindromu var novērst arī ar pareizu uzturu un atteikšanos no sliktiem ieradumiem. Uzturā jāiekļauj pārtikas produkti, kas bagāti ar kalciju, vitamīniem, cinku un kolagēnu. Kolagēns lielā daudzumā ir atrodams želejā, aspikā, marmelādē.
Ja iespējams, ir jāizvairās no sasitumiem un citiem locītavu ievainojumiem. Ja tomēr rodas trauma, ir svarīgi ievērot visus ārsta ieteikumus, līdz bojātā vieta ir pilnībā sadzijusi.
Tikpat svarīgi ir savlaicīgi diagnosticēt un ārstēt jebkuru iekaisumu organismā – gan akūtu, gan hronisku.
Prognoze
Ja impīčmenta sindroms tiek atklāts savlaicīgi un ārstēšana tiek nozīmēta pilnībā un kompetenti, tad var cerēt uz relatīvi labvēlīgu slimības prognozi. Tas nozīmē, ka slimību nevar pilnībā izārstēt konservatīvi. Tomēr ārsti var diezgan labi apturēt turpmāko patoloģisko procesu un ievērojami uzlabot pacienta stāvokli.
Ja vizīte pie ārsta ir novēlota, pacientam var attīstīties neatgriezeniskas izmaiņas locītavā, kas visbiežāk noved pie pastāvīgas darbspēju zaudēšanas.Tāpēc mēs varam izdarīt atbilstošu secinājumu: agrīna ārstēšana palielina kvalitatīvas atveseļošanās iespējas no tādas patoloģijas kā impīčmenta sindroms.

