
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Augšējo ekstremitāšu neiropātija
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025

Rokas inervāciju veic vesela perifēro nervu sistēma, tas ir, tādi, kas atrodas ārpus smadzenēm un muguras smadzenēm. To neiekaisīgas ģenēzes slimības (ko izraisa dažādi deģeneratīvi un distrofiski procesi) sauc par neiropātiju. Tā nav atsevišķa slimība, bet gan daļa no dažādu patoloģisku stāvokļu simptomu kompleksa, tāpēc, lai noteiktu ārstēšanas taktiku, nepietiek tikai ar patoloģijas klātbūtnes fakta konstatēšanu, bet ir jāidentificē arī tās attīstības cēlonis. Augšējo ekstremitāšu neiropātija nav tik izplatīta kā apakšējo ekstremitāšu, jo kājas inervē garākās un līdz ar to visneaizsargātākās nervu šķiedras. Deģeneratīvi-distrofiskas izmaiņas perifērajos nervos bieži sākas ar apakšējām ekstremitātēm, vēlāk tiek iesaistīti roku, rumpja, sejas nervi, lai gan dažreiz nekavējoties tiek ietekmēti konkrētas ķermeņa daļas nervi, mūsu gadījumā - rokas.
Epidemioloģija
Statistika liecina, ka augšējo ekstremitāšu neiropātijas nav tik reti sastopamas. Visizplatītākais veids ir karpālā kanāla sindroms, kas skar cilvēkus, kuri darba dēļ bieži ir spiesti veikt roku saliekšanas kustības. No visiem tuneļa sindromiem 2/3 sūdzību ir par šo lokalizāciju. Agrāk daudzas profesijas veicināja šīs patoloģijas attīstību, un tagad tās papildina plaša datoru izmantošana - gan profesionālajā darbībā, gan mājās. Tā rezultātā katru gadu no 1 līdz 3,8% pieaugušo uz planētas sūdzas par tās simptomiem. Uz vienu vīrieti ir trīs līdz desmit sievietes. Izpausmes maksimums ir 40-60 gadu vecumā.

Vēl viena ievainojama vidējā nerva zona atrodas apakšdelma augšējā trešdaļā, deģeneratīvas-distrofiskas izmaiņas šajā daļā sauc par apaļo pronatoru sindromu. Papildus iepriekš minētajiem iemesliem šī sindroma attīstību var izraisīt retas anomālijas klātbūtne - pleca kaula izaugums (Strutera saites).
Diezgan bieži tiek traucēta elkoņa nerva funkcija. To veicina arī kompresijas traumas ikdienas dzīvē, sportā un darbā.
Tuneļa sindromi attīstās vairāk nekā 45% cilvēku, kas nodarbojas ar fizisku darbu. Un šajā gadījumā lielākā daļa bojājumu ir labajā pusē (aptuveni 83%).
Cēloņi augšējo ekstremitāšu neiropātijas
Lielākā daļa izolēto deģeneratīvu un distrofisku izmaiņu rokas nervu šķiedrās rodas viena (mononeiropātija) vai vairāku augšējo ekstremitāšu inervējošu nervu (polineiropātija) banālas saspiešanas rezultātā. Ir pieci šādi nervi: muskuļu-ādas un padušu nervs, kas regulē pleca un apakšdelma daļas, attiecīgi tā augšējās un apakšējās daļas, darbu; vidējais, elkoņa un radiālais nervs, kas kontrolē rokas darbu no pleca līdz pirkstiem.
Var tikt saspiestas dažādas nervu zonas, kas atrodas gan sekli zem ādas, gan rokas centrā. Šādam notikumam var būt daudz iemeslu – aptuveni divi simti.
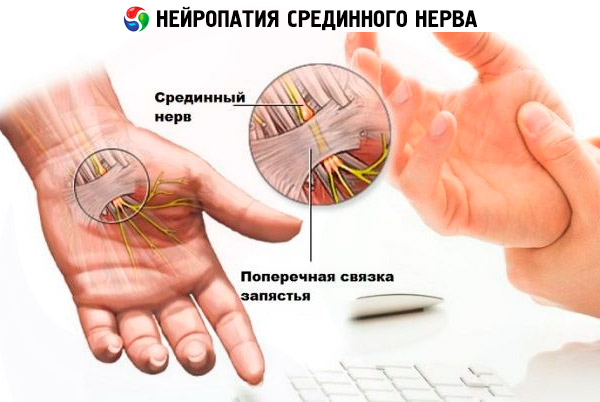
Iespējams, visbiežāk viena no iepriekšminētajiem nerviem vai vairāku neiropātijas rodas neērtas pozīcijas dēļ, kurā strādājošā roka ilgstoši atrodas, monotonu kustību dēļ, ko veic viena vai abas rokas. Un, ja agrāk cieta cilvēka, kas nodarbojas ar monotonu un smagu fizisko darbu, darba roka, tad, iestājoties datoru laikmetam, riska grupā ir pievienojušies arī biroja darbinieki. Neiropātijas kompresijas raksturs pusē gadījumu ir saistīts ar profesionālo darbību. Viena no visbiežāk sastopamajām patoloģijām ir karpālā kanāla sindroms (saistīts ar vidējā nerva saspiešanu tā pārejas vietā uz roku), kas skar cilvēkus, kuri katru dienu daudz laika pavada pie datora, šuvējus, mūziķus, zobārstus un citus speciālistus vai sportistus, kuri veic vairākas monotonas rokas saliekšanas kustības.
Tāpat vidējā nerva neiropātiju bieži izraisa neparasti lielas slodzes uz plaukstas locītavu, plaukstas locītavas dislokācijas un apakšdelma traumas.
Bieži sastopams kubitālā kanāla sindroms, kas saistīts ar monotonām elkoņa locītavas saliekšanas kustībām un elkoņa nerva saspiešanu. Tā cēlonis ir ieradums pastāvīgi atbalstīt elkoni uz cietas virsmas, arī ikdienā, piemēram, runājot pa tālruni, vai saliekt to karājoties, piemēram, izliekot elkoni pa logu, braucot ar automašīnu, vai pakarinot to pāri galda malai, kas atkal attiecas uz biroja darbiniekiem.
Ulnārā nerva neiropātija izpaužas kā Gajona kanāla sindroms - šajā sakarā bīstamas ir profesijas, kas saistītas ar vibrāciju; riteņbraukšana, motociklu sacīkstes; pastāvīga paļaušanās uz spieķi (tiek ietekmēta plaukstu muskuļu inervācija).

Radiālā nerva neiropātija var rasties nepareiza rokas novietojuma dēļ ilgstoša miega laikā ("miega paralīze"), vadītājiem, skrējējiem un cilvēkiem, kas iesaistīti aktivitātēs, kurām nepieciešamas biežas monotoniskas kustības elkoņa līkumā, atslēgas kaula un pleca locītavas lūzumu gadījumā, kā arī ieraduma nest smagu somu uz elkoņa līkuma.
Ilgstošas kustības ar kruķiem u. c. bojā padušu jeb radiālo nervu.
Turklāt augšējo ekstremitāšu neiropātijas var izraisīt roku traumas - lūzumi, dislokācijas, kas noved pie tiešiem nervu šķiedru, blakus esošo muskuļu vai kaulu audu, asinsvadu bojājumiem (uztura trūkums asinsrites traucējumu dēļ, saspiešana starp pietūkušiem audiem, traumas no asām lauztu kaulu malām).
Operācijas, kas saistītas ar nervu rētaudu veidošanās procesā, išēmijas, tūskas attīstībā; ilgstošas intravenozas infūzijas; iekaisuma slimības - artrīts, bursīts, limfadenīts utt.; dzemdes kakla osteohondroze; gan pašu nervu audu audzēji, piemēram, starppirkstu neiroma, gan lokalizēti nerva tuvumā, bieži izraisa kompresiju vai išēmisku neiropātiju.
 [ 8 ]
[ 8 ]
Riska faktori
Tās attīstības riska faktori ir: bieža hipotermija, fiziska pārslodze, saskare ar toksiskām vielām, infekcijas slimību iekaisuma komplikācijas, sistēmiskas patoloģijas - endokrīnās, autoimūnas, aknu slimības, nieru mazspēja, B vitamīnu deficīts gremošanas traucējumu vai kuņģa-zarnu trakta slimību dēļ, vakcinācija, iedzimtība, alkoholisms, hormonālā līmeņa svārstības.
 [ 9 ]
[ 9 ]
Pathogenesis
Perifēro nervu bojājumu patoģenēze ir daudzveidīga, tās pamatā vienmēr ir deģeneratīvi-distrofisks process, ko izraisa saspiešana, vielmaiņas, išēmiski traucējumi vai kas uzsākts nervu šķiedru tiešas traumas (sasituma, plīsuma, griezuma, dūriena) rezultātā. Perifēro nervu struktūra ir līdzīga elektriskajam vadam - nervu šūnas (aksoni, neirīti) ir ietvertas mielīna apvalkā, kas atgādina izolatoru. Pēc patoģenēzes neiropātija tiek iedalīta aksonālā, kad paši aksoni (nervu šūnas) tiek iznīcināti, un demielinizējošā, kad apvalks ir pakļauts destrukcijas riskam.
Saspiešanas, stiepšanas, saspiešanas un plīsuma gadījumos aksons parasti tiek bojāts. Ar nelielu saspiešanu nerva anatomiskā struktūra tiek saglabāta, un tā tiek atjaunota diezgan ātri un pilnībā. Smagu traumu gadījumos nerva pilnīga atjaunošanās var būt neiespējama pat tad, ja mielīna apvalks ir neskarts.
Otrajā gadījumā tiek bojāts mielīna apvalks, kas darbojas kā izolators un vadītājs. Demielinizējošās neiropātijas patoģenēzē tiek apsvērta ģenētiska predispozīcija, reimatoīdais artrīts, dažādas diabēta formas, aknu un nieru darbības traucējumi un hipotireoze. Atsevišķi augšējo ekstremitāšu nervu bojājumi šādās patoloģijās ir reti, tomēr to nevar pilnībā izslēgt. Atsevišķa nerva bojājumus var izraisīt tuberkuloze, poliartrīts, saindēšanās ar toksiskām vielām, tostarp alkoholu un medikamentiem.
Simptomi augšējo ekstremitāšu neiropātijas
Perifērās nervu šķiedras iedala motorās, sensorās un veģetatīvās. Atkarībā no tā, kuras galvenokārt skar patoloģiskas izmaiņas, šādi simptomi dominēs klīniskajā attēlā, lai gan izolēti bojājumi viena veida šķiedrām gandrīz nekad nav sastopami, tāpēc ir iespējami dažādi simptomu kompleksa varianti.
Motorā neiropātija izpaužas kā muskuļu vājums, letarģija, trīce pat pie nelielas fiziskas slodzes, krampji, laika gaitā muskuļu masa samazinās, vizuāli ekstremitāte kļūst plānāka. Pacientam bieži ir grūti pacelt rokas uz augšu, īpaši caur sāniem, ir traucēta kustību koordinācija, nav iespējams noturēt priekšmetus ar pirkstiem.
Pirmās sensorisko simptomu pazīmes ir tirpšana pirkstu galos, nejutīgums, kas izplatās uz augšu; sajūta, ka uz rokas tiek uzvilkts biezs cimds; sāpju sindroms no viegla diskomforta līdz akūtām un dedzinošām sāpēm (kazalģija); jutīguma zudums virzienā no perifērijas uz centru (vispirms pirksti, tad roka un augstāk).
Veģetatīvie simptomi – bāla āda, pigmentācija, marmorēta āda; auksti pirkstu gali pat karstā laikā; hiper- vai hipohidroze; matu izkrišana uz ādas, ādas retināšana vietās ar traucētu inervāciju; nagu sabiezēšana un lobīšanās; ādas čūlas.
Simptomi pastiprinās atkarībā no slimības stadijas. Tāpēc, ja parādās sāpes, nejutīgums, jutīguma zudums un kustību funkciju ierobežojumi, pat ja nav bijis traumu, jāvēršas pie ārsta.
Viena nerva bojājumu sauc par mononeiropātiju. Augšējo ekstremitāšu nervu bojājumu veidi izpaužas ar šādiem simptomiem:
- Muskulocītavas nervs kontrolē rokas priekšējās daļas darbu virs elkoņa; ja tas ir bojāts, tiek traucētas pleca un elkoņa locītavas funkcijas;
- Aksilāra nerva bojājums ietekmē ekstremitātes mugurējās virsmas inervāciju, tiek traucēta pleca nolaupīšana un pleca locītavas pagarināšana;
- kad ir bojāts vidējais nervs, tiek traucētas motoriskās prasmes un jutīgums visā rokas garumā, bet visbiežāk - plaukstas, īkšķa, rādītājpirksta un vidējā pirksta;
- elkoņa nerva neiropātija izpaužas kā rokas, gredzena un vidējo pirkstu kustību traucējumi;
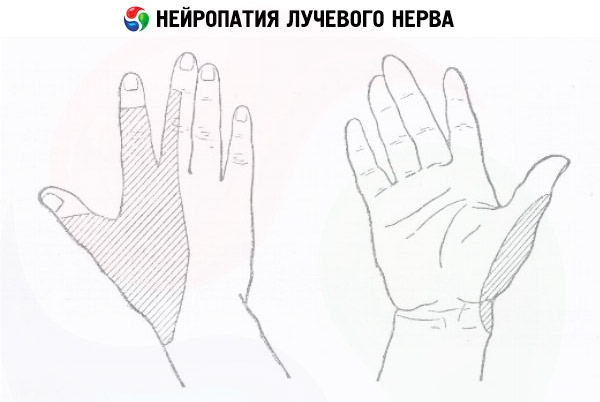
- Radiālā nerva neiropātija izpaužas kā jutīguma zudums rokas aizmugurē, pirkstu motorikas traucējumi, kā arī elkoņa un plaukstas locītavu saliekšanās.
Visbiežāk sastopamās vidējā nerva mononeiropātijas - karpālā kanāla sindroma - pirmās pazīmes ir darba rokas īkšķa, rādītājpirksta un vidējo pirkstu galos no rīta nejutīgums un tirpšana, kas pāriet pēc pāris stundām un dienas laikā par sevi neatgādina. Pat ar šādiem simptomiem jāmeklē medicīniskā palīdzība, jo vēlāk rokas naktī sāks nejūtīgas, un tad dienas laikā kļūs problemātiski turēt priekšmetus ar sāpošo roku, tā arvien vairāk zaudēs funkcijas.
Sāpju sajūtas sākotnēji ir tirpšana vai dedzināšana, kas parādās naktsmiera laikā vai no rīta. Pacientam ir jāpamostas un jānolaiž sāpošā roka (no tā sāpes pāriet). Sākumā sāp viens vai divi pirksti, tad pakāpeniski procesā tiek iesaistīta visa plauksta un pat roka līdz elkonim.
Rokas motoriskās prasmes ir traucētas, pirksti un laika gaitā arī pati roka kļūst vājāka, un kļūst grūti noturēt priekšmetus, īpaši mazus un plānus.
Slimības progresējošās stadijās jutīgums samazinās, skartā ekstremitāte pastāvīgi ir nejūtīga, vēlāk tā pārstāj just pieskārienus un pat dūrienus ar asu priekšmetu. Muskuļos un ādā notiek atrofiski procesi.
Elkoņa kaula neiropātijas simptomi sākas arī ar nejutīgumu un tirpšanu, kas lokalizējas kubitālajā bedrē, apakšdelma un plaukstas aizmugurē, aptverot zeltnesi un mazo pirkstiņu. Sāpīgas sajūtas tajā pašā lokalizācijā un kustību traucējumi pastiprinās, pēc tam jutīguma zudums un muskuļu hipotrofija - šādā secībā attīstās kubitālā tuneļa sindroms.
Ar Gajona kanāla sindromu sajūtas ir lokalizētas un pastiprinās no plaukstas virsmas.
Vieglas neiropātijas pakāpēs vēl nav nopietnu motorisku vai sensorisku traucējumu, tāpēc atveseļošanās iespējamība ir atkarīga no savlaicīgas palīdzības meklēšanas.
Komplikācijas un sekas
Kā jau minēts, sākotnējos posmos neiropātiju sajūtas ir diezgan panesamas, un, ja tām nepievērš uzmanību, stāvoklis sāk pasliktināties. Muskuļi hipertrofējas, roka darbojas arvien sliktāk.
Bez ārstēšanas process var beigties ar neatgriezenisku muskuļu audu atrofiju. Vizuāli ekstremitāte samazinās apjomā, roka deformējas un kļūst līdzīga primāta plaukstai - plakana, ar īkšķi piespiestu tai.
Dažreiz, daļēji bojājot vidusnervu, un vēl retāk - elkoņa nervu, attīstās kauzalģijas sindroms. Tā sarežģījas traumas, kad rētošanās brīdī tiek kairināti nervu šūnu aferentie receptori, kas izraisa intensīvas, vienkārši nepanesamas sāpes. Protams, šādā stāvoklī nav iespējams nemeklēt palīdzību. Kauzalģija parādās aptuveni piektajā dienā pēc traumas, un dažreiz nedaudz vēlāk, piemēram, pēc divām nedēļām.
Aksonālajai neiropātijai raksturīga lēna attīstība un ilgs kurss. Bez ārstēšanas process beidzas ar pilnīgu muskuļu atrofiju, kuriem ir atņemta inervācija, un ekstremitāšu kustīguma zudumu (roka "saust").
Demielinizējošo neiropātiju raksturo diezgan strauja slimības attīstība, jutīgums ir traucēts un motoriskās funkcijas tiek zaudētas.
Tāpēc, jo agrāk tiek uzsākta ārstēšana, jo lielākas ir iespējas pilnībā atjaunot funkcijas. Progresējošos gadījumos vienīgā ārstēšanas metode bieži vien ir ķirurģiska, un pilnīga izārstēšana ne vienmēr notiek.
Diagnostika augšējo ekstremitāšu neiropātijas
Pie pirmajiem diskomforta simptomiem – tirpšanas, nejutīguma, dedzināšanas, sāpju, ierobežotu motoriku, muskuļu vājuma – Jums jāsazinās ar medicīnas iestādi.
Intervējot pacientu, tiek ņemti vērā ne tikai simptomi, kas viņu traucē, bet arī profesionālie riski, sliktu ieradumu klātbūtne, iepriekšējas traumas un intoksikācijas iespējamība. Tiek ņemta vērā hronisku slimību klātbūtne, pārciestas infekcijas un ģenētiskā predispozīcija.
Tiek nozīmētas klīniskās asins un urīna analīzes, kā arī asins analīzes glikozes līmeņa, vairogdziedzera hormonu, olbaltumvielu līmeņa un B vitamīnu noteikšanai. Var tikt nozīmētas asins un urīna analīzes toksisku vielu noteikšanai.
Nervu stumbri tiek tieši palpēti, tiek veikta nervu šķiedru biopsija un noteikts to bojājuma dziļums. Var tikt noteikts cerebrospinālā šķidruma pētījums, nervu refleksu un reakciju pārbaude.
Tiek veikta instrumentālā diagnostika: elektroneuromiogrāfija, radiogrāfija, iekšējo orgānu stāvokļa ultraskaņas izmeklēšana.

Var tikt nozīmētas konsultācijas ar citu specialitāšu ārstiem, papildu pārbaudes un izmeklējumi.
Diferenciālā diagnoze
Diferenciāldiagnostika tiek veikta, pamatojoties uz pārbaudes, laboratorijas un instrumentālo pētījumu rezultātiem.
Bieži vien ilgstošas slimības gaitas gadījumā neiropātiju var noteikt pat vizuāli, pārkāpjot augšējo ekstremitāšu simetriju un motoriku. Laboratoriskā diagnostika palīdz izprast nervu bojājumu cēloni, noteikt vielmaiņas traucējumu, autoimūnu procesu, iekaisumu un infekciju klātbūtni. Specifiski testi ļauj identificēt raksturīgās antivielas un antigēnus, vitamīnu un olbaltumvielu saturu asins plazmā.
Instrumentālie pētījumi liecina par nervu impulsu ātruma samazināšanos vai tā neesamību (atrofiju), muskuļu šķiedru aktivitātes samazināšanos.
Īpaši diagnostikas testi var atklāt, kurš nervs ir bojāts. Piemēram, elkoņa nerva motorās neiropātijas gadījumā pacients nevar savilkt skarto roku dūrē, jo zeltnesis un mazais pirkstiņš neliecas. Viņš arī nevar izplest pirkstus un pēc tam tos salikt kopā, piespiest roku pie galda virsmas un saskrāpēt to ar mazo pirkstiņu. Sensoriskie refleksi daļēji vai pilnībā izzūd uz zeltnesī un mazā pirkstiņa, uz apakšdelma un plaukstas elkoņa pusē.
Radiālā nerva neiropātijas ārējās pazīmes ir nokarens plaukstas locītava, problēmas ar pagarinājumu plaukstas locītavā un elkoņa locītavā, īkšķis neatraujas no plaukstas locītavas, un ir traucēta rādītājpirksta un vidējo pirkstu kustīgums. Šo un citu uzdevumu veikšana ļauj noteikt traucējumu atrašanās vietu.
Pirkstu nejutīgums uz rokas ar kompresijas neiropātiju atšķiras no līdzīgiem simptomiem ar muguras smadzeņu sakņu saspiešanu atbilstošajā līmenī, kurā samazinās impulsa piepildījums uz radiālās artērijas.
Radiālā nerva neiropātija tiek diferencēta no de Krevena slimības, pleksīta un citām patoloģijām ar līdzīgiem simptomiem. Parasti diagnozi palīdz noteikt radiogrāfija, datortomogrāfija un kodolmagnētiskās rezonanses attēlveidošana.
Kurš sazināties?
Profilakse
Augšējo ekstremitāšu neiropātijas vairumā gadījumu ir kompresijas rakstura un rodas ilgstošu monotonu roku pozīciju vai vienas un tās pašas kustības atkārtojumu dēļ. Ir iespējams novērst patoloģiska procesa attīstību, kas saistīts ar nervu iesprūšanu, ievērojot noteiktu piesardzību, periodiski mainot roku pozīciju, veicot tām iesildīšanos.
Ir svarīgi atbrīvoties no sliktiem ieradumiem, nodarboties ar kādu sportu, uzraudzīt veselīgu uzturu, kā arī uzraudzīt savu veselību un nekavējoties konsultēties ar ārstu, kad parādās satraucoši simptomi, lai laikus atklātu jaunattīstības slimību un novērstu tās hronisku formu.
Prognoze
Vieglu vai vidēji smagu augšējo ekstremitāšu neiropātiju var ārstēt ar konservatīvām metodēm.
Progresējošas slimības iznākumu ir daudz grūtāk paredzēt; hroniskā forma par sevi liecinās periodisku paasinājumu veidā. Pat ķirurģiska ārstēšana ne vienmēr noved pie pilnīgas rokas sensoro-motorisko funkciju atjaunošanas.

