
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Kanko dekalvinga folikulīts kā alopēcija areata cēlonis
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 04.07.2025
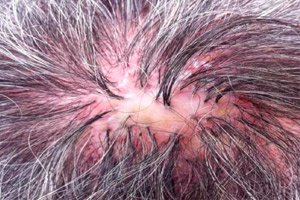
Folliculitis decalvans (sinonīms: sikosiformisks atrofisks galvas folikulīts (folliculitis sycosiformis atrophicans capitis, Hoffmann E. 1931) pirmo reizi aprakstīja Quinquaud (Quinquaud Ch.E. 1889). Šī ļoti retā dermatoze ir hronisks bakteriāls galvas ādas folikulīts, kas beidzas ar atrofisku alopēciju (pseidopelādes stāvoklis; decalvo (latīņu val.) - padarīt matus pliku); var tikt skartas arī citas ādas zonas, īpaši tās, kas klātas ar saraini un gariem matiem. Līdzīgs process uz sejas, bārdas augšanas zonā, kas aprakstīts tajos pašos gados, ieguva citus nosaukumus: lupoidālā sikoze (sycosis lupoides, Brocq L., 1888); rētaina sikosiforma eritēma (ulerythema sycosiforme, Unna P., 1889; ovkr (grieķu val.) = ule (latīņu val.) = rēta); sikosiformisks atrofisks folikulīts. (folliculitis sycosiforme atrophicans barbae, Hoffmann E., 1931).
Tādējādi dažādi zinātnieki vienai un tai pašai dermatozei deva dažādus nosaukumus, kuros tika izceltas galvenās, no viņu viedokļa, raksturīgās pazīmes: hronisks folikulīts, kas pēc gaitas un iznākuma ir līdzīgs diskoīdajai sarkanajai vilkēdei (atrofijai); eritēma ar sikoformām izpausmēm un rētām; hronisks folikulīts, kas līdzīgs sikozei, bet noved pie atrofijas. Jau pirmajos dekalvāna folikulīta un lupoīdās sikozes aprakstos tika atklātas abu dermatožu kopīgas iezīmes, nosakot to klīniskās izpausmes: hronisks folikulīts, kas bez pustulām un čūlām noved pie atrofijas un pastāvīga plikpaurības, ar augstu rezistenci pret terapiju. Atšķirības ir hroniska folikulīta izplatībā (folikulīts sagrupēts mazos perēkļos - salīdzinājumā ar izveidotajiem lielajiem individuālajiem perēkļiem) un to dominējošajā lokalizācijā (uz galvas ādas vai sejas ādas). Vēlāk izrādījās, ka papildus sejas ādai lupoīdā sikoze (LS) var skart arī galvas ādu, kā arī kaunuma un padušu ādu. Tikai daudzus gadus vēlāk beidzot kļuva skaidrs, ka Broka aprakstītā lupoīdā sikoze nav neatkarīga nozoloģiska forma, bet gan dublē vienu un to pašu slimību - dekalvāna folikulīts ir unikāls un rets klīniskais variants.
Folikulīta dekalvāna cēloņi
Par ierosinātāju tiek uzskatīts Staphylococcus aureus, turklāt ir iespējama arī matu folikulu kolonizācija ar gramnegatīvu mikrofloru. Tomēr ārstēšana ar plaša spektra antibiotikām dod tikai īslaicīgu terapeitisku efektu, ko stingri ierobežo kursa ilgums. Tas apstiprina makroorganisma dominējošo lomu, tā reaktivitātes izmaiņas un imūnās aizsardzības samazināšanos.
Patoģenēze
Seborejisks stāvoklis, samazināta rezistence, ko izraisa cukura diabēts, hronisks nefrīts, disproteinēmija un citi faktori, kas noved pie imūnsistēmas nomākšanas, var veicināt šīs dermatozes attīstību. Ir aprakstīti dekalvāna folikulīta (DF) spontānas sadzīšanas gadījumi pēc kariozā zobu izraušanas, ko sarežģī periodontīts. Matu folikulu kolonizācija ar baktērijām, visticamāk, ir tikai patogēna saikne. Iemesls, kāpēc hronisks folikulīts beidzas ar ādas atrofiju un pastāvīgu plikpaurību, joprojām nav skaidrs. Pacientiem ar dekalvāna folikulītu jeb lupoīdo sikozi mūsdienu pētniecības metodes vienmēr spēj atklāt specifiskus un nozīmīgus traucējumus imūnsistēmas, iekšējo orgānu un citu organisma sistēmu funkcijās.
Kenco folikulīta dekalvāna simptomi
Follikulīts dekalvāns parasti rodas izolēti uz galvas ādas, galvenokārt deniņu un parietālajā zonā, frontālās zonas bojājumi atrodas uz matu augšanas robežas un atgādina ofiāzi. Dažos gadījumos tiek skartas arī padušu un kaunuma zonas. Iekaisuma folikulu mezgliņu, retāk pustulu, izsitumi parasti neizraisa subjektīvas sajūtas un tāpēc bieži ir redzami. Izsitumu elementu izmērs variē no adatas galviņas līdz lēcai. Centrā papulāros un pustulozos elementus caururbj neizmainīti vai lūzuši mati, un to apkārtmērā ir redzams neliels hiperēmijas vainags. Follikulītam raksturīga ārkārtīgi lēna attīstība; tie pastāv ilgu laiku bez manāmas dinamikas un bieži vien nebeidzas ar pustulas veidošanos. Atsevišķas folikulāras pustulas parādās tikai pēc ilgstošas folikulu papulu evolūcijas ("sekundārā pustule" saskaņā ar Mashkilleyson LN, 1931). Mazu grupētu perēkļu centrā pakāpeniski veidojas viegla rētaudu atrofija ar pastāvīgu plikpaurību. Kad vairāki blakus esoši perēkļi saplūst, veidojas lielāki rētainās alopēcijas perēkļi, kuros dažreiz saglabājas atsevišķi matiņi. Robežzonā turpina parādīties jauni folikulārie mezgliņi un pustulas, zvīņas, kreveles, izraisot lēnu perifēro augšanu. Tādējādi dekalvāna folikulīts noved pie dažāda lieluma un formas atrofiskas plikpaurības perēkļu veidošanās (pseidopelādes stāvoklis). Dermatozes gaita ir hroniska, ilgst daudzus gadus un pat gadu desmitus. Reizēm jaunu folikulītu skaits, kas parādās atrofiskas plikpaurības perēkļu apkārtmērā, tiek samazināts līdz minimumam. Galvas ādas dekalvāna folikulīts var kombinēties ar lupoīdās sikozes (LS) perēkļiem uz sejas ādas vai citās lokalizācijās.
Lupoīdā sikoze galvenokārt skar pusmūža un vecāka gadagājuma vīriešus. Parasti viena vai divu LS perēkļu lokalizācija ir apmatoto vaigu sānu virsmas, deņi, retāk - zods un augšlūpa (Milman IS, 1929). Bojājums visbiežāk ir vienpusējs un atrodas matu augšanas zonā deniņu rajonā vai uz vaiga virs apakšējā žokļa horizontālajiem un augšupejošajiem zariem. LS bojājums var rasties gan atsevišķi kā liels atsevišķs bojājums, gan uz galvas ādas. Sākotnēji uz hiperēmijas fona vienā un tajā pašā zonā parādās grupēti iekaisuma folikulāri mezgliņi un pustulas, kā arī mazas folikulāri izvietotas gaiši dzeltenas kreveles un pelēcīgas zvīņas, kuras viegli noņem ar skrāpēšanu. Šie elementi saplūst un veido skaidri definētu apaļu vai ovālu iekaisuma plāksni ar diametru 2-3 cm vai vairāk, vīnsarkanā krāsā (kā erysipeloīdā) ar plakanu, nesāpīgu infiltrātu pie pamatnes. Pakāpeniski tās centrālajā daļā āda kļūst bāla, plānāka, gluda, bez apmatojuma un nedaudz iegrimusi: attīstās lupoīdās sikozes perēkļa raksturīga iezīme - centrālā atrofija. Tās robežās vairs neparādās jauni izsitumi, un joprojām var palikt atsevišķi matiņi vai matu kušķi, kas aug no viena vai vairākiem folikuliem. Perēkļa perifērā zona, apmēram 1 cm plata, ir nedaudz paaugstināta, piesātinātāka ar sarkanu krāsu un mēreni infiltrēta. Tajā atrodas daudzas folikulāras papulas ar retām folikulārām pustulām, no kurām dažas tiek uztvertas kā burbuļi. Šo elementu centrā joprojām ir saglabājušies matiņi, daži no kuriem ir nolūzuši, kā arī ievērojams skaits viegli noņemamu folikulāri izvietotu kreveļu un zvīņu. Bojājums lēnām palielinās izmēros, jo perifērajā zonā parādās jauns folikulīts un atsevišķas folikulāras pustulas. Dažreiz bojājuma augšana dominē vienā no tā perēkļiem, kas maina apaļās kontūras. Diaskopējot bojājuma malu, "ābolu želejas" simptoms netiek noteikts. LS norit hroniski daudzus mēnešus un gadus. Galvas ādas lupoīdās sikozes klīniskās izpausmes ir gludākas. Izveidotajā bojājumā dominē gluda, bez apmatojuma atrofiska zona. Perifērajā stundā paaugstinātā izciļņa nav, ir tikai atsevišķi, ilgstoši folikulīti un pustulas, ko ieskauj šaura hiperēmijas mala, kā arī atsevišķas mazas zvīņas un kreveles. Tādējādi galvas ādā lupoīdās sikozes un dekalvāna folikulīta izpausmes praktiski nav atšķiramas. Pacientu vispārējais stāvoklis nav traucēts, subjektīvās sajūtas parasti nav, sūdzības aprobežojas ar kosmētisku defektu.
Histopatoloģija
Epidermā ir neliela fokāla hiperkeratoze, nodilušas ragveida masas, izteikta akantoze. Dzelkšņainā slāņa šūnas ir strauji mainījušās, īpaši apakšējās rindās, kur ir izteiktas vakuolāras distrofijas pazīmes. Matu folikulu atveres ir ievērojami paplašinātas, piepildītas ar ragveida masām. Dermā ir blīvs perivaskulārs un perifolikulārs limfohistiocitārs infiltrāts, retāk plazmas tuklās šūnas un neitrofīli. Dažos gadījumos infiltrāts gandrīz pilnībā sastāv no plazmas šūnām. Pēdējā atrofijas stadijā patomorfoloģiskā aina maz atšķiras no izmaiņām, kas raksturīgas pseidopelādes stāvoklim vēlīnā stadijā.
Kenco dekalvāna folikulīta diagnoze
Uz galvas ādas dekalvāna folikulīta vai lupoīdās sikozes izpausmes galvenokārt diferencē no tām slimībām, kas izpaužas kā hronisks folikulīts un folikulāras pustulas un noved pie pseidopelādes stāvokļa. Tādēļ, ja bojājuma centrālajā daļā nav izveidojusies DF (vai LS) atrofija, to diferencē no galvas ādas mikozes, tostarp favus scutulārās formas, vulgāras sikozes un vēlāk - no nekrotiskas aknes, folikulīta un perifolikulīta, kas abscesē un bojā Hofmaņa galviņu, histiocitozes no Langerhansa šūnām un erozīvas pustulozas dermatozes. Tā kā folikulārās papulas un tuberkuli uz galvas ādas var atgādināt hronisku folikulītu un pustulas, to diferencē arī no folikulāras lichen planus, sarkanās vilkēdes, tuberkulozes vilkēdes, lupoīdās leišmaniozes un tuberkulozes sifilīda. Tipisku izsitumu elementu (folikulīta, pustulu u.c.) histoloģiskā izmeklēšana no bojājuma aktīvās perifērās zonas sniedz būtisku palīdzību galīgās diagnozes noteikšanā.
Diferenciāldiagnostika galvas ādas mikozes gadījumā. Mikoloģiskās izmeklēšanas iemesls ir lobīšanās, izmainītu matu, dzeltenu kreveļu, folikulu pustulu, iekaisīgu folikulu mezgliņu un mezgliņu, strutojoši asiņainu krevelu ar matu fragmentiem un dažāda lieluma rētu alopēcijas perēkļu klātbūtne galvas ādā. Šo izpausmju klātbūtnē, īpaši bērniem un vecāka gadagājuma pacientiem, ieteicams izslēgt galvas ādas mikozi. Izmeklējot citas ādas zonas, pievērsiet uzmanību roku un kāju nagu plāksnīšu stāvoklim. Nepieciešams veikt matu fluorescējošu pētījumu, mikroskopisku un kultūras pētījumu par izmainītiem matiem, ādas un nagu zvīņām, krevelēm, strutainiem izdalījumiem. Ātrākā un informatīvākā ir izmainītu matu mikroskopiskā izmeklēšana (salauzti ādas līmenī, ar "melnu punktu" izskatu un 3-5 mm augstumā, ar cepurīti pie pamatnes, pelēki, blāvi, deformēti "plankumu", "izsaukuma zīmju" veidā). Sēnīšu elementu noteikšana, matu bojājuma raksturlielumu noskaidrošana ļauj ārstam diagnosticēt galvas ādas mikozi un iegūt priekšstatu par patogēna ģinti un iespējamo slimības epidemioloģiju.
Lupoīdā sikoze (LS vai DF) atšķiras no vulgārās sikozes ar ilgstoša folikulīta dominances, no kura tikai neliela daļa beidzas ar folikulu pustulu veidošanos, 1 vai 2 (ar DF - vairāk) skaidri definētu perēkļu klātbūtni ar lēnu perifēru augšanu un 2 zonu esamību tajās (izņemot perēkļus uz galvas ādas): centrālu, plašu rētu atrofijas zonu un perifēru - šauru, serpiginizējošu sarkanas izciļņas formā, kur veidojas jauns folikulīts. Arī LS raksturīgā lokalizācija atšķiras - deniņu reģions un vaiga sānu virsma, galvas āda un daudz retāk - zods un virslūpa, kas ir iecienītas vulgārās sikozes gadījumā. Jāņem vērā arī DS (vai DF) lielākā rezistence pret ārstēšanu, salīdzinot ar vulgāro sikozi, kā arī atšķirības patomorfoloģiskajā ainā. Galvas ādas aktīvā perifērā zona DF (vai DS) gadījumā, kas ir svarīga klīniskajai un histoloģiskajai diagnostikai, ir vāji izteikta un to pārstāv tikai atsevišķi folikulīti un folikulāras pustulas. Šajā ziņā dekalvāna folikulīts jeb lupoīdā sikoze atšķiras no daudzām citām galvas ādas dermatozēm, izraisot pseidopelādes stāvokli.
Dekalvāna folikulīts (vai lupoīdā sikoze) galvas ādā jādiferencē no nekrotiskās pinnes (NA) jeb šīs lokalizācijas nekrotiskās folikulīta. Ar kopīgu primāro izsitumu elementu (folikulītu) un hronisku gaitu šīm retajām dermatozēm tās atšķiras folikulīta lokalizācijā un izplatībā, kā arī attīstības ātrumā un īpatnībās. DF jeb LS, atšķirībā no nekrotiskās pinnes, raksturīgas ilgstoši esošas folikulāras papulas ar diametru 2-5 mm, kas lēnām pārvēršas atsevišķās pustulās bez centrālās nekrozes un netīri brūnām nekrotiskajām krevelēm. DF vai LS gadījumā hronisks folikulīts ir grupēts, aug perifēri un saplūst bez pustulizācijas, centrālās nekrozes un niezes, kā rezultātā veidojas gludi atrofiskas alopēcijas perēkļi (pseidopelādes stāvoklis). Piemēram, NU gadījumā iecienītākā lokalizācija ir pieres āda gar matu augšanas robežu (dažus centimetrus plata zona ārpus un iekšpusē no matu līnijas), deniņu apvidū, kakla aizmugurē, reti izsitumi var izplatīties uz ausīm, degunu, krūškurvja centrālajām zonām un muguru. Nekrotiskās aknes gadījumā folikulīts gados vecākiem cilvēkiem parasti rodas uz seborejas stāvokļa fona, to pavada nieze un tas ātri pārvēršas papulopustulāros, pēc tam papulonekrotiskos elementos. Tie vienmēr ir izolēti, norobežoti viens no otra, neaug perēklī un tāpēc nesaplūst lielākos perēkļos. NU gadījumā purpursarkanas folikulāras papulas un papulopustulas 2–4 mm diametrā ātri kļūst nekrotiskas centrā un ir pārklātas ar netīri brūnām nekrotiskajām krevelēm. Tās ir cieši pieguļošas, ilgstoši saglabājas, tāpēc dominē klīniskajās izpausmēs un ir visraksturīgākās nekrotiskajai aknei jeb nekrotiskajam folikulītam. Pēc krevelu nolobīšanās uz ādas paliek atsevišķas, bakām līdzīgas rētas, kas atgādina rētas pēc papulonekrotiskas tuberkulozes vai grupētas tuberkulozes sifilīda. Uz galvas ādas rētas pēc NU ir tik tikko pamanāmas un neizraisa ātri nosakāmu rētu atrofijas perēkļu veidošanos. Arī histoloģiskās izmaiņas šajās dermatozēs atšķiras. Nekrotiskās aknes histoloģiskās ainas īpatnība ir granulocītu abscesa atrašanās vieta ar matu folikula piltuves epitēlija nekrozi folikula iekšpusē. Perifolikulārā infiltrācija sastāv no neitrofiliem, limfocītiem un tuklajām šūnām; perifērajā iekaisuma zonā ir asinsvadu trombozes.
Sākotnējās galvas ādas folikulīta un perifolikulīta abscesējošā un graujošā Hofmaņa (FPAP) izpausmes var līdzināties dekalvāna folikulītam (DF jeb lupoīdā sikoze). Tomēr, ņemot vērā izveidotās klīniskās izpausmes, šīm dermatozēm ir maza līdzība, kas aprobežojas tikai ar hronisku matu folikula iekaisumu un ilgstošu, noturīgu gaitu, kas noved pie rētainas alopēcijas. Bojājuma dziļums, iekaisuma izmaiņas matu folikula zonā, galvenais izsitumu elements un tā evolūcija atšķiras. Ar DF (vai LS) virspusējs hronisks galvas ādas folikulīts ir grupēts un saplūst perēkļos bez pustulizācijas, bez zemādas abscesējošo mezglu veidošanās un bez fistulu atveru veidošanās ar strutojoši asiņainu izlādi un krevelēm. Bojājuma centrālajā, lielākajā daļā veidojas gluda, spīdīga, plāna atrofiska rēta (pseidopelādes stāvoklis). Bojājuma marginālajā zonā dominē folikulāras papulas ar atsevišķām pustulām un hiperēmijas apmali to apkārtmērā, kā arī viegli atdalāmas zvīņas un kreveles. Atšķirībā no DF (vai LS), FPAP gadījumā dominējošais izsitumu elements ir dziļi mezgli ar diametru no 0,5 līdz 1,5 cm, kas saplūst, abscesē un perforē audus. Tie rodas dziļa abscesa un folikulīta un perifolikulīta evolūcijas rezultātā. Kad mezgli abscesē, veidojas daudzi zemādas fistulas trakti, kas it kā grauž ādu un virspusē atveras ar daudzām atverēm. Nospiežot uz infiltrētās zonas ar nelīdzenu virsmu, no vairākām fistulas atverēm, kas atrodas viena no otras, vienlaikus izdalās strutaini un asiņaini izdalījumi, kas tiek uzskatīta par šīs retās dermatozes raksturīgu raksturību. Jāatzīmē, ka dziļi (līdz cīpslas ķiverei) penetrējošais bojājums nav saistīts ar izteiktu galvas ādas hiperēmiju un paliek nedaudz sāpīgs. FPAP rodas tikai vīriešiem vecumā no 20 līdz 30 gadiem ar izteiktu seborejas stāvokli. Dažos gadījumos šī dermatoze tiek kombinēta ar sfēriskām un apgrieztām aknēm. Pēc atsevišķu FPAP perēkļu rētošanās paliek ne tikai atrofiska plikpaurība, bet arī hipertrofiskas, nelīdzenas rētas, īpaši pakauša rajonā.
Dažos gadījumos galvas ādas Langerhansa šūnu histiocitoze klīniski ir ļoti līdzīga šīs lokalizācijas devalvējošā folikulīta jeb lupoīdās sikozes izpausmēm. Šīs slimības ir hroniskas, pakāpeniski progresē un noved pie pseidopelādes stāvokļa, kurā iepriekšējās dermatozes raksturīgās izpausmes netiek saglabātas. Dažiem pacientiem galvas ādas bojājums ar histiocitozi ir izolēts, bet biežāk tas ir sistēmisku izmaiņu fragments, ko izraisa Langerhansa šūnu proliferācija ādā un redzamās gļotādās vai makrofāgu proliferācija citos audos (kaulos, centrālajā nervu sistēmā, aknās, intraorbitāli utt.). Šādos gadījumos papildus izplatītajām histiocitozes izpausmēm uz ādas (tās var līdzināties arī citu dermatožu izpausmēm: Darjē slimībai, dekalvāna folikulītam, nekrotiskajai aknei utt.), pastāv arī citas šai ļoti retajai slimībai raksturīgas izpausmes. Tādējādi visbiežāk sastopami plaušu bojājumi, kaulu (īpaši galvaskausa) destrukcijas perēkļi, hipofīzes aizmugurējās daļas bojājumi (kas izpaužas kā bezcukura diabēta simptomi), eksoftalms, ko izraisa taukaudu retrobulbāra infiltrācija, mutes gļotādas bojājumi (smaganu infiltrācija un pietūkums, čūlas, zobu atslābums un zudums). Dažos gadījumos DF un galvas ādas histiocitozes klīniskās izpausmes ir ļoti līdzīgas.
Tā kā šo dermatožu klīniskās izpausmes uz galvas ādas ir ļoti līdzīgas, ir iespējams atšķirt atsevišķus simptomus, kas nav raksturīgi DF. Visnozīmīgākā atšķirība ir papulopustulozu un pustulozu elementu klātbūtne galvas ādas histiocitozes aktīvajā zonā, kas nav saistīti ar matu folikuliem, kā arī atsevišķas virspusējas erozijas un čūlas ar iegarenu formu, kas parādās pēc krevelu atdalīšanās. Šiem nedaudz sāpīgajiem virspusējiem defektiem ir iegarena forma (līdz 0,5 cm platumā un līdz 1 cm garumā), nelīdzena virsma un tie nedaudz izvirzās virs ādas līmeņa. Šo elementu evolūcija noved pie dažāda lieluma un formas ādas atrofijas apgabalu attīstības, kas atrodas nepārtraukta atrofiska plikpaurības bojājuma perimetrā, dažreiz mežģīņu formā, kas izraisa ievērojamu matu retināšanu šajā zonā. Iespējams, dažiem pacientiem ar DF, kuriem diagnoze tika noteikta bez histoloģiska apstiprinājuma.
Papildus dekalvāna folikulītam (DF), arī diskoīdā sarkanā vilkēde izraisa pseidopelādes stāvokli. Aktīvajā stadijā dermatozes atšķiras ar dažādiem primāro izsitumu elementu veidiem. DF gadījumā primārais izsitumu elements ir neliela folikulāra iekaisuma papula (2–5 mm diametrā), kuras evolūcija ne vienmēr beidzas ar folikulāras pustulas veidošanos. Centrā šos elementus caururbj mats (dažreiz nolūzt), un apkārtmērā ir šaurs hiperēmijas vainags. Izsitumu nokasīšana neizraisa stipras sāpes, un pelēcīgas zvīņas un gaiši dzeltenas folikulāras kreveles viegli atdalās no skartās virsmas. Bojājuma centrālajā daļā notiek virspusēja ādas atrofija ar matu izkrišanu, neveidojoties jauniem izsitumiem tā iekšpusē. DF raksturo ilga, hroniska gaita neatkarīgi no gada laika un paasinājumu neesamība pēc insolācijas. Bojājums bieži ir izolēts, bez perēkļiem citās vietās. Tipiskos diskveida sarkanās vilkēdes gadījumos primārais izsitumu elements ir iekaisuma plankums, kas pārvēršas plāksnē ar hiperkeratozi, izraisot atrofiju. Uz tā virsmas ir stingri piestiprinātas hiperkeratotiskas zvīņas ar nevienmērīgi izvietotiem ragveida aizbāžņiem. Bojājumu nokasīšana ir sāpīga, zvīņas grūti atdalās no virsmas. Gar augošo bojājumu perifēriju ir hiperēmiska mala, un centrā relatīvi ātri attīstās ādas atrofija ar telangiektāzijām un matu izkrišanu. Dermatozes recidīvi bieži rodas uz vecām atrofiskām ādas zonām. Papildus galvas ādai sarkanās vilkēdes bojājumi parasti rodas uz ausu priekškambariem, deguna tiltiņa, vaigu malārās daļas utt. Ar šīm dermatozēm arī histoloģiskās izmaiņas bojājumos ievērojami atšķiras.
Follikulīts dekalvāns (vai lupoīdā sikoze) atšķiras no folikulārā dekalvāna lichen ruber ar primārā izsitumu elementa izskatu, ko var pamanīt tikai slimības aktīvajā stadijā. Atrofiskās alopēcijas DF gadījumā bojājuma malās ir nelielas folikulāras iekaisuma papulas ar ilgu evolūciju, kas noved pie atsevišķām folikulārām pustulām. Galvas ādas bojājumi šajās dermatozēs parasti ir izolēti, reti lupoīdā sikoze (vai DF) var skart arī deniņu reģionu un vaigu sānu virsmu. Folikulārā dekalvāna lichen ruber gadījumā primārais izsitumu elements ir neliela, folikulāra, koniska papule ar ragveida dzeloni centrā, kas noved pie atrofiskas alopēcijas. Lichen planus raksturīgo bojājumu atklāšana uz citām ādas zonām (ieskaitot padušu un kaunuma zonu), uz mutes gļotādas un nagiem atvieglo provizorisko diagnozi. Ir svarīgi to apstiprināt ar skartās ādas histoloģisko izmeklēšanu; šo dermatožu patoloģiskās izmaiņas tika aprakstītas iepriekš.
Dekalvāna folikulīta (DF jeb vilkēdes sikozes-LS) perēklis atšķiras no ādas vilkēdes tuberkulozes (serpiginizējošās formas) ar izsitumu primāro elementu. Vilkēdes tuberkuloze (LT), kas reti skar galvas ādu, raksturojas ar plakaniem, saplūstošiem izciļņiem dzeltenīgi sarkanā krāsā, mīkstas konsistences ar pozitīvu "ābolu želejas" simptomu diaskopijas laikā. Izciļņi nav saistīti ar matu folikuliem, un nav pustulu. DF (vai LS) gadījumā perēkļa robežzonā ap folikulu papulām un atsevišķām pustulām hiperēmija ir izteiktāka šauras robežas veidā, bet centrālajā zonā ir gluda, virspusēja ādas atrofija ar plikpaurību bez jauniem aktīviem izsitumiem. LT gadījumā, kas bieži lokalizējas uz sejas, uz ādas atrofijas fona parādās svaigi izciļņi (recidīvi uz rētas), un ir iespējama arī čūlu veidošanās, kas DF (vai LS) gadījumā nenotiek. Dermatozēm ir atšķirīga histoloģiskā aina. DF raksturo intrafolikulāri mikroabscesi un perifolikulāri, galvenokārt limfohistiocitāri infiltrāti dermā. LT gadījumā tuberkulozā granuloma atrodas dermā un sastāv no epiteloīdu šūnu kopām ar nekrobiozes perēkļiem, vairākām milzu šūnām, kas atrodas starp epiteloīdām šūnām, un limfoīdo šūnu stiebra perimetrā.
Leišmanioze gandrīz nekad neskar galvas ādu, jo mati pasargā no odu kodumiem. Tomēr infekcija var rasties matu līnijā, izraisot vēlīnas čūlainas (antroponotiskas) leišmaniozes, akūti nekrotizējošas (zoonotiskas) leišmaniozes un vēl retāk hroniskas lupoīdas (tuberkulozes) ādas leišmaniozes (LLC) attīstību. Visas slimības formas izraisa rētas veidošanos un pastāvīgu plikpaurību tās robežās. Ādas leišmaniozes lupoīdās formas izpausmes var atgādināt dekalvāna folikulīta (vai lupoīdās sikozes) bojājumu. To diferencējot, ir jānosaka primārā izsitumu elementa veids, no anamnēzes jānoskaidro, vai pacients iepriekš ir dzīvojis leišmaniozes endēmiskajos apgabalos un vai pacientam agrāk ir bijusi ādas leišmanioze. Atšķirībā no DF (LS), LLK raksturo mazi dzeltenbrūni bumbuļi, kas nav saistīti ar matu folikuliem un parādās ap rētu vai rētu veidojumu leišmaniomu. Tuberkuli parasti lokalizējas uz sejas un pēc izmēra, krāsas, konsistences un pozitīva "ābolu želejas" simptoma ir pilnīgi identiski ādas sarkanās vilkēdes tuberkulozes plakanās formas klīniskajām izpausmēm. Tādēļ DF (LS) citādi tiek diferencēta no ādas lupoīdās leišmaniozes tāpat kā no sarkanās vilkēdes tuberkulozes. Histoloģiskā izmeklēšana atklāj granulomu LLK perēklī, taču nelielais patogēna daudzums šajā retajā slimības formā sarežģī diagnozi. Leišmānijas LLK perēklī var noteikt, atkārtoti bakterioskopiski izmeklējot plānas uztriepes, kas sagatavotas no tuberkulozes audu nokasījumiem un iekrāsotas ar Giemsas-Romanovska metodi.
Dekalvāna folikulīts (jeb DF) atšķiras no serpiginizējošā galvas ādas tuberkulozā sifilīda (BS) ar primāro izsitumu elementu un tā atšķirīgo evolūciju. DF gadījumā bojājuma perifērajā zonā ir nelielas (2–5 mm) iekaisīgas folikulāras papulas un atsevišķas folikulāras pustulas, zvīņas, kreveles. Tuberkulozā serpiginizējošā sifilīda gadījumā bojājuma perifērajā daļā ir redzami lēcas lieluma bumbuļi, tumši sarkani, gludi, puslodes formas, blīvi, nesaistīti ar matu folikuliem. Gar bojājuma malām tie ir cieši grupēti un saplūst, daži no tiem čūlojas, veidojot apaļas un ovālas čūlas ar izciļņiem līdzīgām, stāvi lūztošām malām, taukainu dibenu vai asiņainām krevelēm uz virsmas. Šādas izpausmes nav novērojamas DF (jeb LS) gadījumā, kā arī nepārtraukta, nevienmērīga, šūnu atrofiska rēta ar viļņotām kontūrām un pigmentāciju perifērijā, kas paliek pēc sifilīda rētošanās. Arī patoloģiskās izmaiņas bojājumos atšķiras. Ar tuberkulozes sifilīdu, atšķirībā no DF, dermā tiek konstatēta granulomatoza infiltrācija.
Erozīvi pustuloza galvas ādas dermatoze ir ļoti reta, nezināmas etioloģijas slimība, kas nesen aprakstīta vecākām sievietēm. Dermatozei ir ilgstoša, hroniska recidivējoša gaita, un tā noved arī pie pseidopelādes stāvokļa. Tomēr EPD un DF klīniskās izpausmes atšķiras. Tādējādi EPD gadījumā galvas ādā parādās plakanas pustulas, kas nav saistītas ar matu folikuliem, erozīvi-čūlaini ādas defekti un strutaini asiņainas kreveles. Jāņem vērā arī tas, ka DF jeb LS skar gan sievietes, gan vīriešus pēc pubertātes. Arī šo dermatožu patomorfoloģiskā aina ir atšķirīga. Atšķirībā no intrafolikulāriem mikroabscesiem ar perifolikulāriem un perivaskulāriem limfohistiocitāriem infiltrātiem dermā, kas raksturīgi DF, EG gadījumā nespecifisku iekaisumu dermā pavada epidermas un tās piedēkļu nekroze, akantoze un subkorneālas pustulas. Ādas infiltrātā dominē plazmas šūnas; sākotnējā fāzē ir leikocitoklastiska vaskulīta pazīmes. Tomēr tiešā imunofluorescence parasti ir negatīva.
Pacientu ar dekalvāna folikulītu ārstēšana
Pacientiem ar aizdomām par dekalvāna folikulītu (vai lupoīdo sikozi) jāveic detalizēta izmeklēšana, lai pārbaudītu diagnozi (ieskaitot skartās ādas biopsiju) un noteiktu specifisko samazinātas rezistences patogenezi (hroniskas infekcijas perēkļi, dekompensēts cukura diabēts, hronisks nefrīts, disproteinēmija utt.). Vispārēja un ārīga pacientu ar šo dermatozi ārstēšana principiāli maz atšķiras no vulgāras (stafilokoku) sikozes ārstēšanas. Antibiotikas tiek izrakstītas sistēmiski, ņemot vērā pacienta toleranci un baktēriju floras jutību. Ārēji tiek izmantoti antiseptiski, dezinfekcijas pretmikrobu līdzekļi: 0,1% hlorheksidīna biglukonāta šķīdums, dioksidīna šķīdums, 0,01% miramistīna šķīdums, Fukortsina šķīdums, kā arī 2% mupirocīns vai 10% mafenīds ziedes veidā utt. Bojājuma aktīvajā perifērajā zonā mati tiek noņemti no skartajiem matu folikuliem. Ja šie līdzekļi nav pietiekami efektīvi, ieteicams izrakstīt kombinētas antibiotikas ar glikokortikosteroīdu aerosola, losjona vai krēma veidā. Ārstēšana pacientiem tiek nozīmēta saasinājumu laikā, tā tiek veikta ilgstoši, kursos, mainot zāles. Tagad bojājumiem gandrīz nekad netiek nozīmēta rentgena terapija, kas agrāk tika izmantota ar labu, lai gan ne vienmēr ilgstošu terapeitisku efektu. Bojājumu modeļu-kopiju salīdzinājums dinamikā ļauj savlaicīgi noteikt slimības progresēšanu un nozīmēt racionālu terapiju.
Ārsta taktika pseidopelādes gadījumā
Izmeklējot pacientu ar pseidopeladu, galvenais uzdevums ir noteikt dermatozes nozoloģisko formu, kas izraisīja fokālo atrofisko alopēciju. Ir racionāli vispirms izslēgt tās slimības, kas visbiežāk noved pie pseidopeladas stāvokļa: atrofiskas lichen planus formas, diskveida vai izkliedēta sarkanā vilkēde, sklerodermija, dekalvāna folikulīts, atrofiskas ādas mikozes formas utt. Pa ceļam uz diagnozi ārsts sagaida grūtības vairāku objektīvu faktoru dēļ. Tādējādi dažos gadījumos aktīvas dermatozes izpausmes uz galvas ādas nav vai ir neinformatīvas. Tas var būt saistīts ar slimības remisijas sākumu vai tās latento ("gruzdošo") gaitu. Ar dominējošiem bojājumiem galvas ādas dermas dziļajos slāņos, iekaisuma izmaiņas uz ādas virsmas ir tik tikko pamanāmas. Tādēļ dažādu atrofisku dermatožu raksturīgās izpausmes šajā lokalizācijā tiek izlīdzinātas, kas izraisa to klīnisko atšķirību samazināšanos. Biežākie un dominējošie izsitumi ir fokālā ādas atrofija ar plikpaurību. Tas objektīvi sarežģī dermatozes diagnozi, kas noveda pie pseidopelādes attīstības, īpaši gadījumos, kad tā ir ierobežota ar galvas ādu.
Lai noteiktu diagnozi, nepieciešami anamnēzes dati, objektīva ne tikai galvas ādas, bet arī pārējās ādas virsmas, kā arī matu, nagu, redzamo gļotādu izmeklēšana un laboratoriskie izmeklējumi (galvenokārt mikoloģiskie un histoloģiskie). Pamatojoties uz anamnēzes datiem, tiek noteikts pacienta vecums, kad tika konstatēta fokālā atrofiskā alopēcija. Tādējādi ādas defekta esamība galvas ādā no dzimšanas brīža un tā neprogresēšanas neesamība nākotnē ļauj aizdomām par attīstības defektu - iedzimtu ādas aplaziju. Dažas genodermatozes bieži rodas bērniem un var izraisīt pseidopelādes stāvokli (piemēram, iedzimta un vulgāra ihtioze, iedzimta bulloza distrofiska epidermolīze, pigmentācijas nesaturēšana (meitenēm) vai Siemens folikulārā keratoze (zēniem) utt.).
Izmeklējot skarto galvas ādu, īpaša uzmanība tiek pievērsta zonai, kas robežojas ar atrofiskā plikpaurības perēkli, kā arī atlikušajām matu kušķiem pseidopelādes zonā. Slimības aktīvajā stadijā šajās zonās var atrast tipisku primāro izsitumu elementu un sekundārus izsitumus. Ārstam konsekventi jānosaka primāro un sekundāro izsitumu elementu morfoloģija un to raksturojums (krāsa, izmērs, forma, saistība ar matu folikulu, ragveida mugurkaula klātbūtne centrā, iespējamās matu izmaiņas utt.). Gadījumos, kad primāro izsitumu elementu nevar noteikt, ir svarīgi pārbaudīt sekundāros izsitumus (erozijas vai čūlas, kreveles - strutainas, asiņainas, serozas vai nekrotiskas utt.), kas ir primārā elementa evolūcijas sekas un tādējādi netieši palīdz to noteikt. Ņemot vērā izsitumu primārā elementa veidu, tiek veikta diferenciāldiagnostika starp dermatozēm, kas izpaužas ar vienādiem vai līdzīgiem izsitumiem (sk. diagnostikas algoritmus dermatozēm, kas izraisa pseidopelādes stāvokli).
Pēc pseidopelādes zonas objektīvas izmeklēšanas un sākotnējā viedokļa veidošanas par sākotnējās dermatozes ģenēzi ārsts veic rūpīgu pacienta pārbaudi. Tiek pārbaudīta visa ādas virsma, tās piedēkļu stāvoklis un redzamās gļotādas. Ja izsitumi tiek konstatēti citās lokalizācijās (izņemot galvas ādu), tiek konsekventi noteikta to morfoloģija un nozoloģija. Ārpus galvas ādas atrofiskās dermatozes saglabā savas raksturīgās klīniskās pazīmes. Tas pats attiecas arī uz patomorfoloģiskām izmaiņām ādā. Atkarībā no klīniskajām izpausmēm tiek veiktas nepieciešamās laboratoriskās pārbaudes (mikoloģiskās, bakterioloģiskās, histoloģiskās, imunoloģiskās u.c.).
Lielākajā daļā gadījumu pseidopelādes stāvokli un ādas bojājumus citās lokalizācijās izraisa viena un tā pati dermatoze. Tādēļ izsitumu morfoloģijas un nozoloģijas noskaidrošana uz gludas ādas (vai gļotādas) praktiski iepriekš nosaka pamatslimības diagnozi, kas izraisīja pseidopelādi. Katrā progresējošas pseidopelādes gadījumā ir nepieciešama skartās ādas histoloģiska izmeklēšana, jo nav reāli noteikt ticamu diagnozi, pamatojoties tikai uz klīnisko ainu. Ieteicams veikt ādas biopsiju apgabalā, kur ir raksturīgie izsitumu primārie elementi. Secinājums par primārā izsitumu elementa patomorfoloģisko struktūru ir svarīga un izšķiroša saikne diagnozes pārbaudē.

