
Visi iLive saturs ir medicīniski pārskatīts vai pārbaudīts, lai nodrošinātu pēc iespējas lielāku faktisko precizitāti.
Mums ir stingras iegādes vadlīnijas un tikai saikne ar cienījamiem mediju portāliem, akadēmiskām pētniecības iestādēm un, ja vien iespējams, medicīniski salīdzinošiem pārskatiem. Ņemiet vērā, ka iekavās ([1], [2] uc) esošie numuri ir klikšķi uz šīm studijām.
Ja uzskatāt, ka kāds no mūsu saturiem ir neprecīzs, novecojis vai citādi apšaubāms, lūdzu, atlasiet to un nospiediet Ctrl + Enter.
Fokāla alopēcija
Raksta medicīnas eksperts
Pēdējā pārskatīšana: 08.07.2025
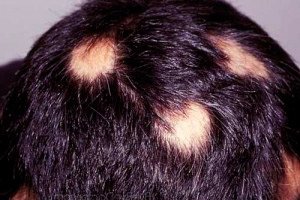
Alopēcija areata ir diezgan reta slimība, kas tomēr piesaista daudzu zinātnieku uzmanību. Tā ir interesanta ar to, ka matu izkrišana, sākoties pilnīgā labsajūtā, pēkšņi apstājas. Tā var turpināties ilgu laiku un novest pie pilnīgas plikpaurības noteiktās galvas vai pat ķermeņa zonās, vai arī tā var apstāties diezgan ātri.
Alopēcija areata parasti sākas ar nelielu plikpaurības laukumu, kas var progresēt līdz pilnīgam matu izkrišanai uz galvas ādas (alopecia totalis) vai visa ķermeņa (alopecia universalis). Plaša matu izkrišana rodas tikai nelielai daļai cilvēku, kurus skārusi alopecia areata, aptuveni 7%, lai gan nesenā pagātnē šī proporcija bija 30%.
Plikpaura malā ir trīs veidu mati — konusa formas, vāles formas un izsaukuma zīmes formas. Atjaunojamie mati ir plāni un nepigmentēti, un tikai vēlāk tie atgūst savu normālo krāsu un tekstūru. Matu atjaunošanās var notikt vienā galvas ādas zonā, savukārt matu izkrišana var turpināties citā zonā.
Saskaņā ar dažādām aplēsēm, no 7 līdz 66% (vidēji 25%) cilvēku, kas cieš no fokālās alopēcijas, ir arī nagu veidošanās novirzes. Nagu distrofija var būt no vieglas (raupjums, šķembošana) līdz izteiktai.
Dažādo slimības izpausmju cēloņi nav pietiekami labi pētīti. Ilgu laiku bija apšaubāms, vai dažādas matu izkrišanas formas ir viena un tā pati slimība. Acīmredzot pastāv dažas atšķirības slimības sākumā un attīstībā, par kurām zinātnieki joprojām nav informēti. Šajā jomā tiek veikti intensīvi pētījumi, un dažas lietas jau ir noskaidrotas.
Kas ir uzņēmīgs pret alopēciju areata?
Demogrāfiskie pētījumi liecina, ka 0,05–0,1% iedzīvotāju vismaz vienu reizi cieš no alopēcijas. Anglijā ir 30–60 tūkstoši cilvēku ar fokālo alopēciju, Amerikā – 112–224 tūkstoši un visā pasaulē – 2,25–4,5 miljoni cilvēku. Pirmās alopēcijas pazīmes lielākajai daļai cilvēku parādās 15–25 gadu vecumā.
Ir pierādīts, ka 10–25 % gadījumu slimībai ir ģimenes izcelsme. Lielākā daļa cilvēku, kas cieš no fokālās alopēcijas, ir veseli, izņemot alopēcijas gadījumus, ko izraisa Dauna sindroms, Adisona slimība, vairogdziedzera darbības traucējumi, vitiligo un vairākas citas slimības.
Pastāv divas skolas attiecībā uz alopēcijas areatas sastopamību vīriešiem un sievietēm: vai nu slimība vienādi skar gan vīriešus, gan sievietes (1:1), vai arī tā vairāk skar sievietes (2:1). Daudzu autoimūnu slimību gadījumā sievietes tiek skartas vēl vairāk (10:1 sistēmiskās sarkanās vilkēdes gadījumā).
Tiek uzskatīts, ka tas ir saistīts ar atšķirībām hormonālajā līmenī vīriešiem un sievietēm.
Sieviešu humorālā un šūnu imunitāte vidēji ir aktīvāka nekā vīriešiem, tā labāk pretojas baktēriju un vīrusu infekcijām. Taču šāda ļoti mobila imunitāte ir vairāk pakļauta autoimūnu procesu attīstībai. Ir zināms, ka daudzi hormoni, tostarp dzimumsteroīdi, adrenalīns, glikokortikoīdi, aizkrūtes dziedzera hormoni un prolaktīns, ietekmē limfocītu aktivitāti. Tomēr joprojām visspēcīgākais hormons, kas ietekmē imūnsistēmu, ir estrogēns – sieviešu dzimumhormons.
Alopēcijas areatas ārstēšanas stratēģija
Mati spēj atjaunoties pat pēc daudziem slimības gadiem. Ievērojams skaits pacientu, īpaši tie, kuriem ir viegla slimības forma, var piedzīvot spontānu matu atjaunošanos. Pareizi ārstējot, remisija var iestāties pat smagos gadījumos. Protams, ir neārstējamas formas un gadījumi, kad matu augšana atjaunojas tikai ar pastāvīgu ārstēšanu, un, kad tā tiek apturēta, mati atkal izkrīt dažu dienu laikā.
Dažiem pacientiem, neskatoties uz ārstēšanu, slimība atkārtojas. Diemžēl nav universālu līdzekļu vai metožu fokālās alopēcijas ārstēšanai. Šeit ir daži noderīgi praktiski padomi:
- Lai maksimāli palielinātu ārstēšanas kosmētisko efektu smagas, pamanāmas alopēcijas areatas gadījumā, ir nepieciešams ārstēt visu galvas ādu, ne tikai acīmredzami skartās vietas;
- Jums nevajadzētu gaidīt pozitīvas pārmaiņas agrāk kā pēc trim mēnešiem;
- Kosmētiska matu ataugšana var ilgt gadu vai ilgāk, un nepārtraukta ārstēšana palielina pastāvīgas matu augšanas iespējamību, taču atsevišķi pliki plankumi var parādīties un izzust;
- Pacientiem ar periodisku matu izkrišanu ārstēšanas efektu uzlabo antihistamīnu profilaktiska lietošana;
- Matu augšanu veicina arī profilaktiska multivitamīnu uzņemšana; smagos slimības gadījumos ieteicams veikt B vitamīnu injekcijas;
- Psiholoģiskajam faktoram ir svarīga loma ārstēšanas efektivitātē. Ir vairākas ārstēšanas metodes, kas var sasniegt zināmus panākumus, taču, pārtraucot tās, slimība atgriežas. Visas pašlaik izmantotās metodes ir visefektīvākās vieglās slimības formās un mazāk efektīvas smagos bojājumos. Dažādas ārstēšanas metodes var iedalīt vairākās grupās:
- nespecifiski kairinātāji: antralīns, krotona eļļa, ditranols utt.;
- kontaktdermatītu izraisoši līdzekļi: dinitrohlorbenzols, difenilciklopropenons, kvadrātskābes dibutilesteris u.c.;
- nespecifiski imūnsupresanti: kortikosteroīdi, 8-metoksipsoralēns kombinācijā ar UVA (PUVA terapija);
- specifiski imūnsupresanti: ciklosporīns;
- tiešas iedarbības metodes uz matu folikuliem: minoksidils;
- alternatīvas ārstēšanas metodes;
- eksperimentāla ārstēšana: neoral, takrolīms (FK506), citokīni.
Zāles plikpaurības apkarošanai
Vēl nesen zinātnieki bija pārsteigti par cilvēku lētticību, kuri bija gatavi izmēģināt jebkādus līdzekļus, kas solīja matu atjaunošanu. Tomēr, kā liecina pētījumi, cilvēki ir tik viegli iedvesmoti, ka matu augšanu var izraisīt inerta viela.
Dažādas emocijas un garīgās attieksmes var spēcīgi ietekmēt matus, izraisot to augšanu vai izkrišanu. Tas viss apgrūtina dažādu līdzekļu pret plikpaurību efektivitātes objektīvu novērtēšanu. Papildu grūtības rodas no tā, ka plikpaurība var sākties dažādu iemeslu dēļ. Attiecīgi viela var iedarboties viena veida plikpaurības gadījumā, bet ne cita.
Alopēcijas ārstēšanai lieto šādas vielas, kas ir saistītas ar zālēm:
- minoksidils un tā analogi;
- dihidrotestosterona blokatori un citi antiandrogēni;
- pretiekaisuma līdzekļi (kortikosteroīdi);
- kairinātāji ar imūnsupresīvu iedarbību;
- vielas, kas regulē proliferācijas procesus epidermā;
- fotosensibilizatori, ko izmanto fotokemoterapijā. Fizioterapeitiskās metodes un tā sauktā alternatīvā medicīna – preparāti, kuru pamatā ir dabiski savienojumi un augu ekstrakti, ko dažādas tautas izmanto matu stiprināšanai un augšanai – ir labs palīgs alopēcijas kompleksā ārstēšanā.
Fotokemoterapija fokālās alopēcijas ārstēšanai
UV starojumam ir nozīmīga loma alopēcijas ārstēšanā. Ir zināms, ka īslaicīga pacientu uzturēšanās saulainās vietās pozitīvi ietekmē matu augšanu.
Tomēr gadās arī, ka dažiem pacientiem vasarā alopēcija saasinās. PUVA terapija (fotokemoterapija) ir saīsināts nosaukums metodei, kurā izmanto fotosensibilizatorus (psoralēnus) un A diapazona garo viļņu UV starojumu. Spektra ultravioletā apgabala iedalījums A (320–400 nm), B (280–320 nm) un C (<280 nm) diapazonos medicīnā tika ieviests, pamatojoties uz ādas atšķirīgo jutību pret šiem starojuma veidiem.
Āda ir vismazāk jutīga pret UVA starojumu.
Pašlaik tiek izmantota lokāla (vieglas un vidēji smagas fokālās alopēcijas gadījumā) un vispārēja (smagas slimības formas gadījumā) PUVA terapija, lietojot psoralēnus ārēji šķīdumu veidā (vieglas formas gadījumā), iekšķīgi tablešu veidā vai kombinācijā (smagas formas gadījumā). Ārstēšanas kurss sastāv no 20-25 apstarošanas procedūrām vieglām formām vai 25-30 procedūrām vidēji smagas un smagas slimības formas gadījumā, kas tiek veiktas 4-5 reizes nedēļā. Kursi tiek atkārtoti pēc 1-3 mēnešiem atkarībā no klīniskā efekta.
Tiek izmantotas šādas psoralēnu grupas:
- iekšķīgai lietošanai - 8-metoksipsoralēns, 5-metoksipsoralēns;
- lokālai lietošanai - 1% eļļas emulsija 8-metoksipsoralēna ("Oxoralen-Ultra") un sintētiskā narkotika 4,5,8-trimetilpsoralēns (lieto vannu veidā).
Psoralēnu lokālas lietošanas galvenā priekšrocība ir sliktas dūšas un galvassāpju novēršana (blakusparādība, kas novērota ievērojamai daļai pacientu, kuri iekšķīgi lieto psoralēnus).
Psoralēni iedarbojas uz ādu tikai tad, ja to pakļauj ultravioletā starojuma iedarbībai. Fotosensitizācijas laikā šūnu DNS sintēze epidermā tiek selektīvi nomākta, fotoķīmiski saistoties ar DNS psoralēnu, kas tieši ietekmē ādas imūnsistēmu, neinhibējot epidermas šūnu funkcijas. Tiek uzskatīts, ka PUVA terapija ietekmē T šūnu funkciju un antigēna prezentāciju, kā arī nomāc lokālu imunoloģisku uzbrukumu matu folikulam, noplicinot Langerhansa šūnas. PUVA terapija nodrošina vispārēju imūnsupresiju, tieši vai netieši (izmantojot interleikīnu 1) stimulējot prostaglandīnus E2, kā rezultātā rodas eferenta limfātiskās sistēmas blokāde.
PUVA terapiju veic tikai medicīnas iestādē ārsts ar īpašu apmācību un pieredzi. Pacients lieto psoralēnu kopā ar zema tauku satura pārtiku vai pienu 1,5 līdz 2 stundas pirms apstarošanas. Pirmā seansa laikā tiek ievadīta vidējā deva no 0,5 līdz 3,0 J/cm2 (atkarībā no ādas tipa) vai minimālā fototoksiskā deva. Laiks, kas pavadīts ārstēšanas kabīnē, katram pacientam ir atšķirīgs. Apstarošanas laiks tiek reģistrēts un palielināts ar katru seansu. Labus rezultātus dod lokāla 8-metoksipsoralēna eļļas emulsijas (1 mg/L) lietošana 37 °C temperatūrā un UV apstarošana ar vienreizējām devām no 0,3 līdz 8,0 J/cm2 20 minūtes 3 līdz 4 reizes nedēļā. Pēc 24 nedēļām ar kopējo apstarošanas devu no 60,9 līdz 178,2 J/cm2 gandrīz pilnīga matu ataugšana tika novērota 8 no 9 pacientiem.
Dažiem pacientiem var rasties slimības recidīvs ar pakāpenisku PUVA samazināšanos, vidēji 10 nedēļas pēc ārstēšanas pārtraukšanas. Pastāv arī PUVA terapijas efektivitātes atkarība no alopēcijas klīniskās formas, slimības ilguma, procesa stadijas un pēdējā recidīva ilguma. PUVA terapija tiek kombinēta ar lokāliem kortikosteroīdiem, antralīnu, kalcipotriolu, aromātiskiem retinoīdiem (acitretīnu, etretinātu). Šī kombinācija ļauj izmantot mazāku kopējo UV starojuma devu.
Kontrindikācijas PUVA terapijas lietošanai ir: individuāla zāļu nepanesība, akūtas kuņģa-zarnu trakta slimības, cukura diabēts, tireotoksikoze, hipertensija, tuberkuloze, grūtniecība, kaheksija, katarakta, audzēji, aknu, nieru, sirds, nervu sistēmas slimības, slimības, kurām raksturīga paaugstināta jutība pret gaismu. Nav ieteicams veikt terapiju bērniem un personām līdz 18 gadu vecumam, kā arī pacientiem, kas vecāki par 55 gadiem.
Salīdzinoša zinātnisko publikāciju analīze pēdējo 10 gadu laikā liecina, ka PUVA terapija ir mazāk efektīva nekā lokāla imūnsupresīva terapija pacientiem ar fokālo alopēciju.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]

